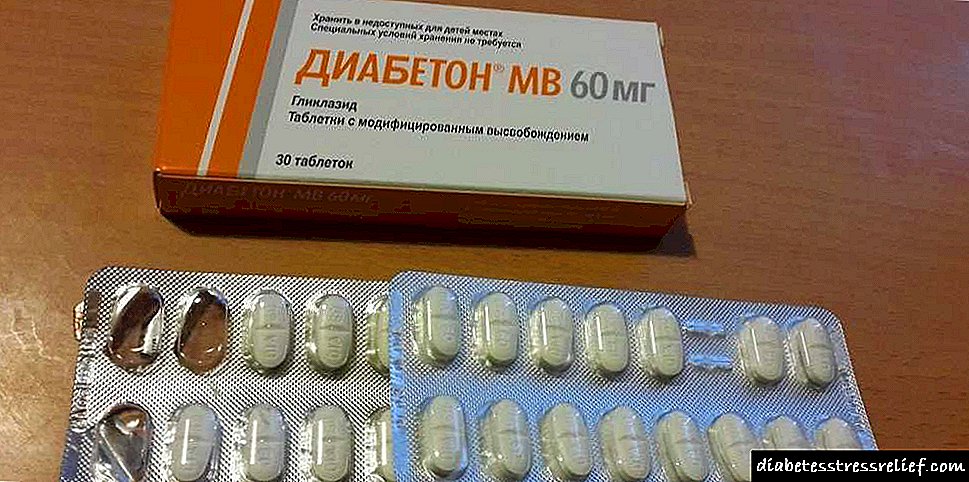
Reĝimo de insulino-terapia diabeto
Ĉar diabeto mellitus de tipo 1 estas karakterizita de absoluta insulina manko, insulin-anstataŭa terapio estas farata en ĉiuj stadioj de la malsano. Kaj pro la sama kialo, kuracado de diabeto mellitus de tipo 1 kun drogoj malpligrandigantaj sukeron, precipe sulfonamidojn kaj, precipe, biguanidojn, estas absolute kontraŭindikata eĉ en mallonga periodo de provizora forpaso de tipo 1-diabeto komence de la malsano.
La principo de kuracado por paciento kun diabeto mellitus de tipo 1 estas la ekzogena administrado de insulino, sen kiu hiperglicemia kaj ketoacidota komo estas garantiita.
La celo de kuracado estas atingi normoglicemion kaj certigi normalan kreskon kaj disvolviĝon de la korpo, ĉar la ĉefa kontingento de malsanaj infanoj, adoleskantoj kaj junuloj.
Kiam diagnozo de tipo 1-diabeto estas establita, oni devas tuj komenci insulinoterapion.
Timeme komencita kaj bone planita insulinoterapio permesas en 75–90% de la kazoj atingi provizoran remison (mielmonato), kaj poste stabiligi la kurson de la malsano kaj prokrasti la disvolviĝon de komplikaĵoj.
Tipo diabeto insulinoterapio
Estas konvene efektivigi insulinoterapion por pacientoj kun diabeto mellitus de tipo 1 laŭ reĝimo de multnombraj injektoj. Ekzistas malsamaj ebloj por multnombraj insulinjektoj. Du el ĉi tiuj kuracaj elektoj estas plej akcepteblaj.
Multobla injekta reĝimo
1. Mallonga aganta insulino (Actrapid, Humulin R, Insuman Rapido) antaŭ ĉefaj manĝoj, mez-aganta insulino (Monotard, Protafan, Humulin NPH, Insuman Bazal) antaŭ matenmanĝo kaj antaŭ ol enlitiĝi.
2. Mallong-aganta insulino (Actrapid, Humulin R, Insuman Rapido) antaŭ ĉefaj manĝoj, mez-daŭra insulino (Monotard, Protafan, Humulin NPH, Insuman Bazal) ĝuste antaŭ ol enlitiĝi.
La ĉiutaga dozo de mallongdaŭra insulino estas distribuata jene: 40% estas administrita antaŭ la matenmanĝo, 30% antaŭ la tagmanĝo kaj 30% antaŭ la vespermanĝo. Sub la kontrolo de rapida glicemio (6.00), la dozo de longedaŭra insulino (SDI) administrita antaŭ enlitiĝo devas esti ĝustigita, kaj la dozo de SDI administrita antaŭ la matenmanĝo estas alĝustigita laŭ la glicemia nivelo antaŭ la tagmanĝo (13.00). La dozo de mallonga aganta insulino (ICD) estas alĝustigita sub la kontrolo de postprandia glicemio.
Insulino por diabeto
Nuntempe oni produktas preparojn de bovaĵoj, porkaĵoj kaj homaj insulinoj, la unua diferencante de la homo per tri aminoacidoj, la dua post unu, kaj tial la indico de formado de antikorpoj al la unua estas pli alta ol la dua.
Purigo de la insulina preparado per ripetanta kristaliĝo kaj kromatografio estas uzata por produkti la nomatan insulinon "monopique", kiu, kvankam sen mankaĵo de proteinoj, enhavas malpuraĵojn en formo de kemiaj modifoj de la insulina molekulo - mono-desamido-insulino, mono-arginina insulino, ktp, same kiel havas acidan medion, kiu kontribuas al la disvolviĝo de adversaj lokaj reagoj al insulinaj preparoj.
Plia purigo de tia preparado uzanta ion-interŝanĝan kromatografion forigas ĉi tiujn malpuraĵojn kaj akiras la nomatan insulinon "monokomponenta", kiu enhavas nur insulinon kaj havas, kiel regulo, neŭtralan pH. Ĉiuj homaj insulinpreparoj estas monokomponentoj.
Nuntempe, bovaĵo, porkaĵo, kaj homaj insulinoj povas esti produktitaj uzante genetikan inĝenieradon kaj duon-sinteze.
Insulaj preparoj estas dividitaj en 3 grupojn depende de ilia daŭro:
1. Mallongdaŭra (simpla, solvebla, normala, semilenta) - insulino kun daŭro de 4-6 horoj.
2. La meza daŭro de (intera) ago (bendo, NPH) - ĝis 10-18 horoj.
3. Longtempa ago (ultra bendo), kun daŭro de 24–36 horoj
Insulaj preparoj por administrado kun insulina seringilo estas enhavitaj en flapoj je koncentriĝo de 40 PECOJ en 1 ml da solvo, kaj por administrado kun insulinaj plumoj, en la tiel nomata kartoĉeno pleniga je koncentriĝo de 100 PECOJ en 1 ml (NovoRapid-Penfill).
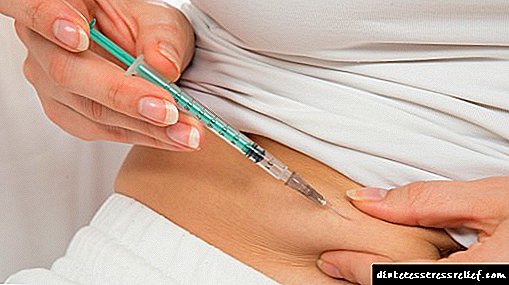
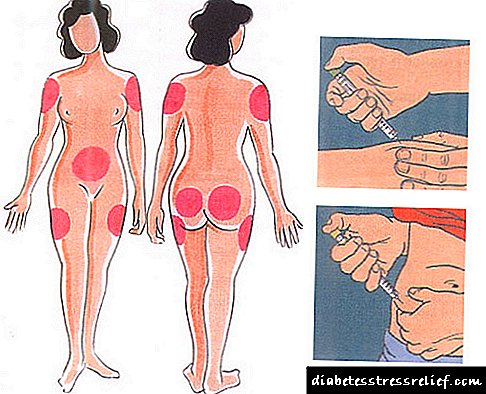
Insulaj injektoj kutime fariĝas per specialaj insulinaj seringoj en la subkutana graso. Rekomendindaj lokoj por memadministrado de insulino estas la areo de la abdomeno, femuro, dorso kaj antaŭbrako.
La averaĝa ĉiutaga dozo de insulino en tipo 1 diabeto estas 0,4–0,9 U / kg korpa pezo.
Kiam la dozo estas pli alta, tio kutime indikas insulinan reziston, sed pli ofte superdozon de insulino. Pli malalta bezono estas observata dum periodo de nekompleta remeto de diabeto mellitus.
En stato de interŝanĝa kompenso, 1 unuo da insulino reduktas glicemion ĉe la maksimuma agado je ĉirkaŭ 1,5-2 mmol / L, kaj unu pano (XE) (12 g da karbonhidratoj) pliigas ĝin per ĉirkaŭ 3 mmol / L.
Insuloterapiaj Skemoj por Diabeto de Tipo 1
Nuntempe, en klinika praktiko, 2 ĉefaj skemoj de insulinoterapio de tipo 1 diabeto mellitus estas uzataj:
1. "Tradicia" insulinoterapiokiam mallongdaŭra insulino estas injektita dufoje tage kun intera aganta insulino.
En "tradicia" insulinoterapio, insulino administras 0,5 horojn antaŭ manĝoj, antaŭ matenmanĝo kaj vespermanĝo (la intervaloj inter ĉi tiuj manĝoj devas esti ĉirkaŭ 12 horojn), kun 60–70% de la ĉiutaga dozo administrita matene kaj 30–40% vespere. La efikeco de kuracado kun plilongigitaj drogoj pliiĝas kiam simpla insulino administras samtempe, kio malhelpas signifan kreskon de glicemio post matenmanĝo kaj vespermanĝo.
En kelkaj pacientoj, la reĝimo de triobla insulina administrado dum la tago estas plej efika: IPD estas preskribita kun ICD matene antaŭ matenmanĝo, kaj ICD administras antaŭ la vespermanĝo (je 18-19 h) kaj nur nokte (je 22–23 h), antaŭ ol enlitiĝi, la dua unufoje tage SPD.
Miksaĵoj (miksaĵoj) de insulinaj preparoj taŭgas por tradicia insulinoterapio, ĉar ili konsistas el preta miksaĵo de mallongakcia insulino kaj NPH, kiu estas injektita kun seringilo 2 fojojn ĉiutage antaŭ la matenmanĝo kaj vespermanĝo.
Tipe, estas 4 specoj de miksaĵoj, kiuj enhavas respektive 10, 20, 30 aŭ 40% simplan insulinon (ekzemple, Humulins M1, M2, M3 aŭ M4, respektive) en miksaĵo kun IPD (Isofan).
La farmacokinetiaj karakterizaĵoj de ĉi tiuj insulinaj preparoj estas determinitaj, unuflanke, de simpla insulino - ĉi tiuj drogoj komencas agi 30 minutojn post la administrado, kaj aliflanke per plilongigita insulino, kiu provizas "flatan" agon, streĉitan en la tempo de 2 ĝis 8 horoj post administrado de insulino. , la daŭro de ago (12-16 horoj) determinas nur plilongigitan insulinon.
La ĉefa malavantaĝo de tradicia insulinoterapio estas la bezono de strikta aliĝo al stabila dieto kaj fizika agado. Ĉi tiu cirkonstanco estas unu el la ĉefaj kialoj, kial en la lastaj jaroj multaj pacientoj kun diabeto elektis ŝanĝi al intensa insulinoterapio, kio malpli reguligas la vivon de la paciento, kio plibonigas sian kvaliton.
2. Intensa insulinoterapio:
• la enkonduko de intera aganta insulino dufoje ĉiutage estas kompletigita per mallongdaŭra insulino, kutime donita antaŭ 3 ĉefaj manĝoj,
• la koncepto de "baz-bolus" - ofta administrado ("bolo") de simpla insulino antaŭ la manĝoj efektiviĝas sur la fono de longedaŭra insulino injektita en la vesperaj horoj ("baza").
Intensa terapio ankaŭ inkluzivas kuracadon kun insulina dispensilo (pompo) - aparato, kiu aŭtomate liveras insulinon al subkutana graso. La insulinpumpilo estas ĝis nun la sola aparato, kiu disponigas kontinuan, ĉirkaŭkursan subkutanan administradon de insulino en malgrandaj dozo konforme al antaŭprogramitaj valoroj.
Oni laboras pri komplekso de ekipaĵo nomata "artefarita pankreato". Kiam kunmetas insulinan pumpilon kun aparato, kiu konstante mezuras sangan sukeron (kiel konstanta portado de glukometro), insulino estas administrita konforme al la datumoj pri la sangokolora nivelo transdonita de la glucometro al la bombo. Tiel "artefarita pankreato" imitas la laboron de vera pankreato kiel eble plej precize, havigante ege fiziologian kompenson por diabeto.
Intensa insulinoterapio por tipo 1 diabeto.
Kun la komenco de seria produktado de specialaj, nomataj insulinaj plumoj kun atraŭmaj injektaj nadloj konvenaj por ofta administrado de insulino, la reĝimo de ofta administrado de insulino (intensiva insulinoterapio) fariĝis pli alloga por multaj pacientoj kun diabeto.
La principo de intensa insulinoterapio de tipo 1-diabeto estas, ke helpe de matenaj kaj vesperaj injektoj de intera insulino kreas certan fonan (bazan) nivelon de insulinemia inter manĝoj kaj nokte, kaj 30 minutojn antaŭ ĉefaj manĝoj (3-4 fojojn tage) administras adekvatan dieton da simpla insulino. En la fono de la reĝimo de intensa insulinoterapio, male al la tradicia, la ĉiutaga dozo de plilongigita insulino estas signife malpli, kaj estas pli ol simpla.
Anstataŭ 2 injektoj de intera insulino, vi povas administri unu-agantan longdaŭran insulinon en la vesperaj horoj, kiuj provizos bazan nivelon de insulinemio vespere kaj dumtage inter manĝoj, antaŭ ol la ĉefaj manĝoj estas enkondukitaj simpla insulino (la koncepto de "basa bolo").
Indikoj por la uzo de homa insulino en diabeto. Pro tio ke homaj insulinaj preparoj havas la malpli da imunogeneco, estas speciale konsilinde preskribi ilin por gravedaj virinoj kun diabeto aŭ kompensi rapide akutajn metabolajn malordojn en infanoj, pri kiuj oni scias reagi tre aktive al la enkonduko de fremdaj proteinoj. La nomumo de homa insulino estas ankaŭ indikita por pacientoj alergiaj al aliaj specoj de insulino, same kiel por insulina lipoatrofio kaj lipohipertrofio.
Komplikaĵoj de Insuloterapio diabeto mellitus manifestiĝas en formo de hipoglucemaj reagoj, insulino-rezisto (kun bezono de insulino pli ol 200 ekzempleroj / tago), alergioj, lipoatrofio aŭ lipohipertrofio ĉe la injekto de insulino.
Lipohipertrofio kaŭzas ĉiutagan administradon de insulino ĉe la sama loko. Se insulino estas injektita en la saman parton de la korpo ne pli ol 1 fojon semajne, lipohipertrofio ne disvolviĝas. Efika terapia metodo por kuracado de lipohipertrofio ne ekzistas kaj se ĝi reprezentas prononcan kosman difekton, ĝi estas forigita kirurgie.
Kiel trakti tipan diabeton en plenkreskuloj kaj infanoj

Dum multaj jaroj malsukcese batalante kun DIABETOJ?
Estro de la Instituto: “Vi miros, kiel facilas kuraci diabeton prenante ĝin ĉiutage.
Estas pruvite: tipo 1-diabeto ĉe homoj estas kronika malsano. Simptomoj karakterizas per alta sanga glukozo. Por ke sukero plene asimiliĝu ĉe la ĉela nivelo, la korpo bezonas insulinon - hormonon produktitan de la pankreato. Beta-ĉeloj de pacientoj nur parte kovras la bezonon de ĝi aŭ tute ne produktas ĝin. Kaj por la kuracado de diabeto, la kuracisto preskribas insulinoterapion. La drogo administrita per injekto forigas la mankon de la hormono kaj normaligas la rompon kaj absorbadon de glukozo.
La disvolviĝo de la malsano estas provokita de la detruo de beta-ĉeloj de la insuloj de Langerlans. La unua etapo de ilia morto kutime ne influas la karbonhidratan metabolon en la korpo. Sed kiam la preklinika periodo renaskiĝas, la procezo ne plu povas esti ĉesigita. Tial metodoj por kuraci diabeton de tipo 1 eterne ne ekzistas. La kuracado por tipo 1-diabeto estas konservi optimumajn nivelojn de sango sukero. Sed paroli pri ĉu diabeto kuracas ne kuracas.
Droga traktado
Hormonaj injektoj ne tiom traktas diabeton de tipo 1, kiom estas por malaltigi sukeron. Ju pli frue la malsano estas detektita, des pli bonas la homo. Post ĉio, la unua fojo la produktado de hormonoj daŭras tamen en plej malgranda mezuro.
- Fono - anstataŭigas hormonan produktadon dum la tago.
- Plilongigita - permesas kompensi karbonhidratojn, kiuj venas kun manĝaĵo.
Dieta terapio
Kun la ĝusta terapio, vi ne bezonas sekvi ajnan striktan dieton. Drogoj por kuracado de diabeto komplete kompensas la venantajn karbonhidratojn.
Kiam vi elektas la dozon de la hormono, konsilas forlasi rapidajn karbonhidratojn. Estonte, ili devas esti minimumigitaj matene. Samtempe estas malpermesite rifuzi karbonhidratajn manĝaĵojn: tio ne influas, ĉu kuracilo de tipo 1 povas kuraci ĝin. Taŭga nutrado estas esenca por pacientoj, ĉar la foresto de sukeroj provokas aktivan bruladon de grasoj. Kiam ili estas disigitaj, toksaj cetonoj kaŭzas naŭzon kaj severajn kapdolorojn.
Plenumo de la dieto implikas kalkulon de la nomataj pano-unuoj - XE. 1 XE - 10 ... 12 g da glukozo. Por plenkreskuloj, la formulo taŭgas, laŭ kiu oni injektas 1-2 unuojn da insulino en ĉiun XE. Por infanoj, la dozo kalkuliĝas malsame. Krome, kun la paso de la jaroj, ĉiu XE kalkulas pli grandan kvanton da hormonoj.
Fizika aktiveco
Sporto estas necesa por kuracado de diabeto. Kompreneble, ĉi tio ne estas maniero kuraci diabeton de tipo 1, sed streso povas helpi malaltigi sangan sukeron.
Gravas monitori glukozajn nivelojn antaŭ trejnado, meze kaj fine. Je 5,5 mmol / L aŭ malpli, fizika edukado povas esti danĝera, do vi devas manĝi manĝeton kun iom da karbonhidrata produkto, ekzemple pano aŭ frukto. Guto da sukero ĝis 3,8 mmol / l portas la riskon fali en hipoglucemian komon, do oni devas ĉesi klasojn tuj.
- facila kuro
- aerobiko
- mallongaj aroj da fortaj ekzercoj,
- turnoj, squats,
- streĉado.
Ĉi tiuj kompanioj formas la programon pri kiel trakti tipan diabeton.
Karakterizado de insulinoterapiaj drogoj
- Humalog, Novorapid. Valida post 15 minutoj, pinto okazas post 30-120 minutoj.
- Humulin, Aktrapido. Ĝi komenciĝas en tridek minutoj, ene de 7-8 horoj.
- Humulin NPH, protafan NM. Validas post 1-2 horoj dum 16-20 horoj.
- Lantuso kaj levilo. Ĝi ne havas specifan pinton de agado, dum ĝi kontribuas al la absorbo de glukozo dum ĉirkaŭ tago.
- Tresiba estas farmakologia noveco, kiu agas en la sango ĝis du tagoj.
Sed kombinaĵoj estas kutime ne uzataj por trakti tipan diabeton. Ili estas necesaj nur en ĝia dua formo, kaj en la stadio de insulina postulo.
Traktado de insulino-dependa diabeto en infanoj
Kiam oni malkovras malsanon, la infano estas traktata unue en la hospitalo, tiam li devas esti regule observata. Ĉu diabeto povas kuraci infanojn? Tiel kiel plenkreskuloj, ne, sed ekvilibra dieto, fizika edukado, insulinoterapio kaj ĉiutaga rutino kompensas diabetikajn procezojn kaj minimumigas la riskojn de komplikaĵoj.
Dieto implikas redukti la nombron da bakejaj produktoj, cerealojn, bestajn grasojn. La infano devas manĝi 5-6 fojojn ĉiutage ĉe la plej alta karbonhidrata ŝarĝo por matenmanĝo kaj tagmanĝo.
- Simpla aŭ rapida agado - agas post 20-30 minutoj, aktiveco estas observata ĝis tri horojn post injekto (Actrapid NM, Humulin regula, ktp.) Kiel regulo, ĝi estas klara likvaĵo, kiu pikas antaŭ ĉefaj manĝoj.
- Medikamentadoj kun averaĝa daŭro de terapia efiko. Validas post 1-3 horoj (Semilent, Aktrafan NM, Humulin N, ktp.)
- Longedaŭraj insulinoj (Insul-Ultralong) antaŭenigas la absorbadon de glukozo ĝis unu kaj duona tagoj.
Sed eĉ plenumo de ĉiuj ĉi tiuj punktoj ne influos, ĉu eblas kuraci diabeton en infano. Dum sia tuta vivo li devos sekvi la injektan reĝimon.
Dozo de insulino
- La optimuma kvanto de plilongigita insulino konservas normalajn nivelojn de sukero antaŭ kaj 2,5 horojn post injekto.
- Longdaŭra drogo estas administrata 1-2 fojojn ĉiutage laŭ la horo rekomendita de specialisto.
- Simpla insulino administras antaŭ manĝoj por kompensi la konsumon de karbonhidratoj. Kun la ĝusta kvanto en kelkaj horoj, la glukoza indikilo pliiĝos ĝis 3 mmol / L.
- Post 4 horoj, la glukoza enhavo devas esti la sama kiel antaŭ manĝo.
Kiel fariĝas dietoj por diabeto?
Diabeto mellitus - malsano bazita sur la nekapablo de la korpo sorbi sufiĉan kvanton da glukozo. Tiaj metabolaj problemoj okazas plej ofte sur la fono de subnutrado. Dieto por diabeto povas plibonigi la kondiĉon de homo kun diabeto, kaj nutrado devas esti elektita ĝuste. Ĉi tio estos la ĉefa kondiĉo por sukcesa kuracado.

Kiel manĝi en kuracado de diabeto?
Diabeto estas dividita en insulin-dependan (unuan tipon) kaj ne-insulin-dependan (dua tipo). Por ke la kuracado de la malsano, sendepende de ĝia formo, prosperu, necesas zorge elekti la nutrosistemon, per kio eblas normaligi la metabolon. Diabeta dieto estas iam nomata dieta numero 9. Laŭ kuracistoj, medicina nutrado estas ege utila por la prevento de ĉi tiu malsano, kaj pacientoj ricevantaj kuracadon povos preni malpli da kuraciloj.
 Dieta terapio por diabeto devas esti disvolvita de la ĉeestanta kuracisto. En ĉi tiu kazo, la ecoj de la malsano, kiel ekzemple la severeco kaj speco de diabeto, certe estas enkalkulataj. Dieto por diabeto devas esti farita individue. Kun ĉi tiu diagnozo, la dieto ne nepre estos kunmetita nur de monotonaj kaj enuigaj pladoj. Male, ili povas esti tre kompleksaj kaj ĝuaj. Nur necesos observi iujn principojn, laŭ kiuj vi devas aliĝi al la nova potenca sistemo.
Dieta terapio por diabeto devas esti disvolvita de la ĉeestanta kuracisto. En ĉi tiu kazo, la ecoj de la malsano, kiel ekzemple la severeco kaj speco de diabeto, certe estas enkalkulataj. Dieto por diabeto devas esti farita individue. Kun ĉi tiu diagnozo, la dieto ne nepre estos kunmetita nur de monotonaj kaj enuigaj pladoj. Male, ili povas esti tre kompleksaj kaj ĝuaj. Nur necesos observi iujn principojn, laŭ kiuj vi devas aliĝi al la nova potenca sistemo.
Salitaj kaj spicaj manĝaĵoj, frititaj manĝaĵoj, fumitaj karnoj, enlatigitaj manĝaĵoj kaj alkoholo estos ekskluditaj de la dieto. Sukero konsumado devas esti minimuma. Se la formo de diabeto estas konsiderata severa, estas pli bone forigi sukeron. Se la grado de la malsano estas konsiderata modera aŭ milda, iuj sukero-manĝaĵoj povas esti permesitaj. Sed samtempe vi devos konstante kontroli la nivelon de glukozo en la korpo.
Laŭ studoj, la stato de diabeto ŝanĝiĝas pli malbone sub la influo de grasoj, kiuj eniras la korpon en grandaj kvantoj. Tial la konsumado de grasoj devas esti kontrolita, vi bezonos limigi vin al tia manĝaĵo ne malpli strikte ol al dolĉa. La nutrado por diabeto devas esti ĝuste distribuata. Bonas se vi manĝas 5 fojojn tage: tia sistemo havas pozitivan efikon sur la nivelo de glukozo en sango.
Kiel devas fari dieton por diabeto de tipo 1?
 En la kuracado de diabeto de la insulin-dependa tipo, devas pliigi atenton al la korekteco de disvolviĝo de insulinoterapio. La dieta kuracisto elektas la optimuman kombinaĵon de medikamentoj kaj la sistemo, per kiu la paciento manĝos. Rezulte, fluktuoj en sangaj glukozo-niveloj devas esti malpliigitaj, la risko de diversaj komplikaĵoj estas malpliigita. Dieto en kuracado de insulin-dependanta diabeto ludas gravan rolon. Ĝi devas esti kompilita de specialisto, ĉar ĉi tiu tipo de diabeto estas pli danĝera, kaj ĝi estas traktata ĉefe per drogoj, tio estas la enkonduko de insulino.
En la kuracado de diabeto de la insulin-dependa tipo, devas pliigi atenton al la korekteco de disvolviĝo de insulinoterapio. La dieta kuracisto elektas la optimuman kombinaĵon de medikamentoj kaj la sistemo, per kiu la paciento manĝos. Rezulte, fluktuoj en sangaj glukozo-niveloj devas esti malpliigitaj, la risko de diversaj komplikaĵoj estas malpliigita. Dieto en kuracado de insulin-dependanta diabeto ludas gravan rolon. Ĝi devas esti kompilita de specialisto, ĉar ĉi tiu tipo de diabeto estas pli danĝera, kaj ĝi estas traktata ĉefe per drogoj, tio estas la enkonduko de insulino.
Por fari la plej precizajn taksojn pri la kvanto da insulino kaj manĝaĵoj manĝitaj, nutristiistoj ellaboris kondiĉan koncepton nomatan "pano-unuo." Laŭ la adoptita sistemo de pano-unuoj, unu el ili egalas al 10-12 g da karbonhidratoj (tio estas proksimume unu oranĝo aŭ peco de pano). Se oni scias, ke 30 gramoj da nigra pano, kaj meza (laŭgranda) pomo, kaj duono da glaso da aveno aŭ trinkaĵo respondas al unu pano-unuo, ili povas esti sufiĉe sukcese kombinitaj kaj distribuitaj.
Pana unuo povas pliigi sangan sukeron je 2,8 mol / l. Por ke la korpo sorbu ĝin, necesas du ekzempleroj de insulino. Por diabetaj pacientoj ricevantaj insulinon, gravas observi la ĉiutagan konsumon de karbonhidratoj, kiu respondas al la administrita drogo.
Se la mezuro ne estas sekvita, la sangokolora nivelo pliiĝos aŭ malpliiĝos, hiperglicemio aŭ hipoglikemio okazas.
 Post la enkonduko de tia koncepto kiel pano-unuo, fariĝis pli oportune krei menuon por diabetikuloj, se vi volas, iuj manĝaĵoj enhavantaj karbonhidratojn facile ŝanĝiĝas al aliaj.
Post la enkonduko de tia koncepto kiel pano-unuo, fariĝis pli oportune krei menuon por diabetikuloj, se vi volas, iuj manĝaĵoj enhavantaj karbonhidratojn facile ŝanĝiĝas al aliaj.
Ĝenerale, homo devas ricevi 18-25 XE (pano-unuoj) ĉiutage. Pli bone estas dividi ilin en 6 manĝojn: por vespermanĝo, tagmanĝo kaj matenmanĝo, diabeto - 3-5 ekzempleroj, por posttagmeza manĝeto aŭ tagmanĝo - 1-2 ekzempleroj ktp.
Se specialisto kompilas dieton por pacientoj kun tipo 1 diabeto, la ĉefa tasko estos ĝuste kalkuli kiom da karbonhidrato estas en la produkto. Por pacientoj ne tro-pezaj, la dieto pri diabeto ne konsistas en manĝi certajn manĝaĵojn, sed en la kvanto manĝita.
Submetite al iuj reguloj, homo kun diabeto dependanta de insulino povos manĝi manĝaĵon sammaniere al sanaj homoj, krom kun kelkaj diferencoj:
- Por unu manĝo homo ne devas konsumi multajn karbonhidratojn. 70-90 g. Sufiĉos.
- Antaŭ ĉiu manĝo, la dozo de insulino kaj la kvanto de XE (pano-unuoj) devas esti kalkulitaj kiel eble plej precize.
- Forigu dolĉajn trinkaĵojn de la dieto: karbonigitaj likvaĵoj, dolĉaj enlatigitaj sukoj, teo kun sukero.
Dieta diabeto de tipo 2
 Konstanta trostreĉiĝo, la obezeco plej ofte fariĝas la ĉefaj kaŭzoj de diabeto de la dua, ne-insulin-dependa formo. Kiam vi faras dietoterapion por diabeto, la taskoj plejparte estas normaligi la metabolon de karbonhidratoj. Por ke la ĉeloj de la korpo estu pli sentemaj al insulino, dieto por diabeto devas esti kombinita kun regula fizika agado.
Konstanta trostreĉiĝo, la obezeco plej ofte fariĝas la ĉefaj kaŭzoj de diabeto de la dua, ne-insulin-dependa formo. Kiam vi faras dietoterapion por diabeto, la taskoj plejparte estas normaligi la metabolon de karbonhidratoj. Por ke la ĉeloj de la korpo estu pli sentemaj al insulino, dieto por diabeto devas esti kombinita kun regula fizika agado.
En tipo 2 diabeto, plej multaj pacientoj havas troan pezon. Por ili, dieta nutrado devas esti elektita individue, konsiderante la sekson kaj la aĝon de la persono, lian kutiman fizikan agadon. En kazo de malsano de la dua tipo, dieto por diabetuloj devas kontribui al perdo de pezo. Por pacientoj, la optimuma kaloria kalkulo estas kalkulita. Do, por kilogramo da korpa pezo estos 25 kalorioj por plenkreskaj viraj pacientoj kaj 20 por virinoj. Ekzemple, se virino pezas 70 kg, tiam la kaloria normo estas determinita por ŝi - 1400 (ĉiutage).
Se homo diagnozas diabeton, li devas aliĝi al dieto konstante. Tial, kiam vi kompilas ĝin, vi devas provi igi la dieton heterogena, la pladoj estu bongustaj. En ĉi tiu kazo, vi devas provi limigi la uzon de nutraĵoj altaj en kalorioj, kio kontribuas al la fakto, ke la nivelo de glukozo en la sango pliigos.
Kio estas dieta numero 9?
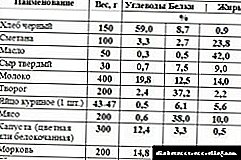 Por diabetoj, ekzistas malsamaj nutraj sistemoj. Ĉi tiuj estas francaj dietoj por diabeto, kaj la fama sistemo nomata "tablo numero 9", kiu pruvis sin bone. Ĉi tiu dieto celas moderan ĝis mildan diabeton. Kun diabeto de la dua tipo, dieto n-ro 9 povas esti uzata en manĝaĵo ĉiutage kaj sufiĉe longe.
Por diabetoj, ekzistas malsamaj nutraj sistemoj. Ĉi tiuj estas francaj dietoj por diabeto, kaj la fama sistemo nomata "tablo numero 9", kiu pruvis sin bone. Ĉi tiu dieto celas moderan ĝis mildan diabeton. Kun diabeto de la dua tipo, dieto n-ro 9 povas esti uzata en manĝaĵo ĉiutage kaj sufiĉe longe.
Tabelo n-ro 9 estas dieto por pacientoj kun diabeto mellitus, kiu havas malgrandan energian valoron. Oni rekomendas konsumi proteinojn en la kutima kvanto, limigi grasojn kaj signife redukti la konsumon de karbonhidratoj en la korpo. Kolesterolo, sukero, salo devas esti tute ekskluditaj de la dieto.
Manĝaĵoj pri Diabeto
Pacientoj rajtas inkluzivi la sekvajn produktojn en la dieto:

Por kuracado de artikoj, niaj legantoj sukcese uzis DiabeNot. Vidante la popularecon de ĉi tiu produkto, ni decidis proponi ĝin al via atento.
- pano de tritiko, sekalo, kun branĉo,
- supoj (el legomoj, fungoj), okroshka, beto-supo, buljonoj el fiŝoj de malaltaj grasoj,
- tomatoj kaj kukumoj, kukurbo, kukurbo, melongeno, bakita aŭ boligita brasiko, kaj prefere fromaĝo,
- viando de kokidoj, kunikloj, grasa sen bovoj, bovido,
- ne pli ol 2 ovoj en 7 tagoj (nur proteino),
- fiŝoj - varioj kun malalta grasa enhavo en bakita aŭ kuirita formo, povas esti iom enlatigitaj (sed ne en oleo),
- ŝmirita lakto, fromaĝo, laktaĵoj,
- cerealoj (mijo, trigo, hordeo, perla hordeo, aveno),
- dolĉoj kaj fruktoj ne dolĉitaj,
- specialaj produktoj sur sorbitolo aŭ sakarino,
- terpomoj en la kvanto kiu kongruas en la ĉiutaga konsumado de karbonhidratoj,
- teoj, legomoj, fruktoj.
Kio ne povas esti manĝita kun diabeto?
Kun ĉi tiu malsano, la sekvaj produktoj estas malpermesitaj:
- viandaj buljonoj, ĉar ili havas multan grason,
- grasa viando (ŝafido, porkaĵo, ansero, anasoj), kolbasoj kaj fumaj karnoj,
- kuketoj el butero kaj kremo;
- grasa fiŝo, kaviaro, enlatigita en oleo,
- salitaj fromaĝoj, dometo, kremo, butero,
- pasto, blanka rizo, semolo,
- salitaj kaj pikitaj legomoj,
- daktiloj, figoj, bananoj, vinberoj, fragoj,
- suker-kuiritaj molaj trinkaĵoj, karbonataj trinkaĵoj
Kiuj produktoj estas permesitaj kaj malpermesitaj? Ĉi tio estas unu el la plej gravaj aferoj por homoj kun diabeto. Listoj de produktoj listigitaj ĉi tie kiel permesitaj aŭ malpermesitaj estas konsilaj naturoj. Kompleta listo de produktoj estas faka nutristiisto pri disvolvo de individua nutra sistemo.
Diferencoj inter specoj de insulinoterapio
 La elekto de insulinoterapio por tipo 1-diabeto estas farita de la ĉeestanta endokrinologo konforme al la trajtoj de la korpo de la paciento.
La elekto de insulinoterapio por tipo 1-diabeto estas farita de la ĉeestanta endokrinologo konforme al la trajtoj de la korpo de la paciento.
Se la paciento ne havas problemojn pri troa pezo kaj ne ekzistas troaj emociaj streĉoj dum la vivo, tiam insulino estas preskribita je 0,5-1 ekzempleroj unufoje ĉiutage koncerne unu kilogramon de la korpa pezo de la paciento.
Ĝis nun endokrinologoj disvolvis la jenajn specojn de insulinoterapio:
- intensigita
- tradicia
- bomba ago
- bazo de boluso.
Trajtoj de la uzo de intensigita insulinoterapio
 Intensiva insulinoterapio povas esti nomata la bazo de bolusinsuloterapio, submetita al iuj ecoj de la apliko de la metodo.
Intensiva insulinoterapio povas esti nomata la bazo de bolusinsuloterapio, submetita al iuj ecoj de la apliko de la metodo.
Karakterizaĵo de intensigita insulinoterapio estas, ke ĝi funkcias kiel simulilo de la natura sekrecio de insulino en la korpo de la paciento.
Ĉi tiu metodo estas uzata kiam insulinoterapio de tipo 1-diabeto estas bezonata. Tia terapio estas en la kuracado de ĉi tiu malsano, ke tia terapio donas la plej bonajn klinikajn indikilojn, kaj ĉi tio estas klinike konfirmita.
Por plenumi ĉi tiun taskon, necesas certa listo de kondiĉoj. Ĉi tiuj kondiĉoj estas kiel sekvas:
- Insulino devas esti injektita en la korpon de la paciento en kvanto sufiĉa por efektivigi glukozon.
- La insulinoj enmetitaj en la korpon devas esti tute identaj al la insulinoj produktitaj de la pankreato de paciento kun diabeto mellitus.
La specifitaj postuloj determinas la proprecojn de insulinoterapio konsistanta en apartigo de la drogoj uzataj al mallongaj kaj longaj insulinoj.
Longdaŭraj insulinoj estas uzataj por administri insulinon matene kaj vespere. Ĉi tiu tipo de drogo tute imitas la hormonajn produktojn produktitajn de la pankreato.
La uzo de insulinoj kun mallonga tempodaŭro estas pravigita post manĝo de manĝo alta en karbonhidratoj. La dozo uzita por enkonduki ĉi tiujn drogojn en la korpon dependas de la nombro de pano-unuoj enhavitaj en la manĝaĵo kaj estas determinita strikte individue por ĉiu paciento.
La uzo de intensigita insulinoterapio por diabeto mellitus de tipo 1 implikas regulajn mezuradojn de glicemio antaŭ manĝi.
Trajtoj de la uzo de tradicia insulinoterapio
 Tradicia insulinoterapio estas kombinita tekniko, kiu konsistas en kombini mallongan kaj plilongan agan insulinon en unu injekto.
Tradicia insulinoterapio estas kombinita tekniko, kiu konsistas en kombini mallongan kaj plilongan agan insulinon en unu injekto.
La ĉefa avantaĝo uzi ĉi tiun tipon de terapio estas redukti la nombron da injektoj al minimumo. Plej ofte la nombro de injektoj dum kuracado konforme al ĉi tiu tekniko varias de 1 ĝis 3 tage.
La malavantaĝo uzi ĉi tiun metodon estas la nekapablo tute simuli la aktivecon de la pankreato. Ĉi tio kondukas al la fakto, ke uzante ĉi tiun metodon estas neeble kompensi plene pri malobservo de la karbonhidrata metabolo de homo.
En la procezo de aplikado de ĉi tiu metodo, la paciento ricevas 1-2 injektojn ĉiutage. Mallongaj kaj longaj insulinoj administriĝas samtempe en la korpon. Insulinoj kun meza daŭro de ekspozicio konsistigas ĉirkaŭ 2/3 el la tuta dozo de la injektitaj drogoj, triono de la ĉiutaga dozo estas mallongaj insulinoj.
Traktado de tipo 1 diabeto mellitus kun tradicia speco de insulinoterapio ne bezonas regulan mezuradon de glicemio antaŭ manĝoj.
Trajtoj de la uzo de pumpilinsuloterapio
 Insulpumpilo estas elektronika aparato, kiu estas dizajnita por provizi ĉirkaŭkursan subkutan administradon de insulinaj preparoj per mallonga aŭ ultra-mallonga ago.
Insulpumpilo estas elektronika aparato, kiu estas dizajnita por provizi ĉirkaŭkursan subkutan administradon de insulinaj preparoj per mallonga aŭ ultra-mallonga ago.
Se vi uzas ĉi tiun specon de terapio, la drogo estas administrita en mini-dozo.
La elektronika pumpila sistemo povas esti realigita en diversaj reĝimoj. La ĉefaj modoj de funkciado de la pumpilo estas kiel sekvas:
- Daŭra administrado de la drogo en la korpon en formo de mikrodoj kun baza imposto.
- La enkonduko de la drogo en la korpon kun bolusa rapideco, per kiu la ofteco de la injekto de la drogo estas programita de la paciento.
Kaze de la unua metodo de insulina administrado, kompleta imito de hormona sekrecio en la pankreato okazas. Ĉi tiu maniero de administrado de drogoj ebligas ne uzi longdaŭrajn insulinojn.
Uzi la duan metodon enkonduki insulinon en la korpon estas pravigita antaŭ manĝi aŭ en tempoj, kiam estas pliigo de glicemia indekso.
La insulinoterapia skemo uzanta la pumpilon permesas la kombinaĵon de rapidoj simuli la procezon de insulina sekrecio en la homa korpo, kiu havas sanan pankreaton. Se vi uzas pumpilon, katetero devas esti anstataŭigita ĉiun 3-tagojn.
Uzi elektronikan pumpilon permesas solvi problemojn per imito de la procezo de natura sekrecio de insulino en la homa korpo.
Konduktanta insulinoterapio en infanaĝo
 Insuloterapio en infanoj bezonas individuan aliron kaj postulas multajn faktorojn kaj individuajn karakterizaĵojn de la korpo de la infano kiam elektas teknikon.
Insuloterapio en infanoj bezonas individuan aliron kaj postulas multajn faktorojn kaj individuajn karakterizaĵojn de la korpo de la infano kiam elektas teknikon.
Kiam elektas tipon de insulinoterapio por diabeto de tipo 1 en infanoj, oni preferas 2- kaj 3-fojojn administradon de drogoj kun insulino en la korpo de la infano.
Karakterizaĵo de insulinoterapio en infanoj estas la kombinaĵo de insulino kun malsama periodo por redukti la nombron de injektoj ĉiutage.
Por infanoj kies aĝo aĝas pli ol 12 jarojn, oni rekomendas uzi intensigitan metodaron de terapio.
Karakterizaĵo de la korpo de la infano estas pliigita sentiveco al insulino kompare kun la korpo de plenkreskulo. Ĉi tio postulas, ke la endokrinologo iom post iom ĝustigu la dozon da insulino, kiun la infano prenas. Se la infano estas diagnozita kun la unua speco de diabeto mellitus, tiam la alĝustigo devas esti en la gamo de 1-2 ekzempleroj per injekto, kaj la maksimuma permesata unufoja alĝustigo devas esti ne pli ol 4 ekzempleroj.
Por ĝusta takso de la ĝustigo, necesas monitori la ŝanĝojn en la korpo dum pluraj tagoj.
Farinte ĝustigojn, endokrinologoj ne rekomendas samtempe ŝanĝi la dozon asociitan kun la matena kaj vespera administrado de insulino en la korpon de infanoj.
Insulina traktado kaj la rezultoj de tia kuracado
 Vizitante kuraciston-endokrinologon, multaj pacientoj zorgas pri kiel efektiviĝas la kuracado kun insulino kaj kiaj rezultoj povas esti uzataj per terapio kun insulin-enhavantaj drogoj.
Vizitante kuraciston-endokrinologon, multaj pacientoj zorgas pri kiel efektiviĝas la kuracado kun insulino kaj kiaj rezultoj povas esti uzataj per terapio kun insulin-enhavantaj drogoj.
En ĉiu individua kazo, la ekzakta kurac-reĝimo estas disvolvita de la endokrinologo. Nuntempe specialaj seringaj plumoj disvolviĝis por pacientoj por faciligi terapion. Manke de ĉi-lasta, vi povas uzi insulinajn seringojn kun tre maldika insulina nadlo.
Traktado kun paciento kun diabeto-insulino estas farata laŭ la sekva skemo:
- Antaŭ plenumi subkutanan administradon de insulino en la korpon, amasigi la injektan lokon devas esti efektivigita.
- Manĝado devas esti farita ne pli ol 30 minutojn post la administrado de la drogo.
- La maksimuma dozo de unuopa administrado ne devas superi 30 ekzemplerojn.
La uzo de siringaj plumoj estas preferinda kaj pli sekura. La uzo de plumoj dum terapio estas konsiderata pli racia pro la sekvaj kialoj:
- La ĉeesto de nadlo kun speciala akraĵo en la seringa plumo reduktas doloron dum la injekto.
- La konvena dezajno de la plumo-siringo permesas uzi la aparaton en ajna momento kaj ie ajn, se necese, por injekti insulinon.
- Iuj modeloj de modernaj seringaj plumoj estas ekipitaj per faldoj de insulino. Ĉi tio permesas la kombinaĵon de drogoj kaj la uzon de diversaj terapiaj reĝimoj en la traktado.
La kuracreĝimo por diabeto kun injektoj de insulino inkluzivas la jenajn komponentojn:
- Antaŭ la matena manĝo, diabeta paciento devas administri mallongan aŭ longan agantan insulinon.
- La administrado de insulino antaŭ la tagmanĝo devas inkluzivi dozon konsistantan el mallongdaŭra preparo.
- La injekto antaŭ la vespera manĝo devus enhavi mallongan agadon de insulino.
- La dozo de la drogo administrita antaŭ enlitiĝo devas inkluzivi daŭrantan liberigan drogon.
Injektoj en la korpon povas esti efektivigitaj en pluraj areoj de la homa korpo. La absorba indico en ĉiu el siaj propraj areoj.
La plej rapida absorbo okazas kiam la drogo administras sub la haŭto en la abdomeno.
Komplikaĵoj de insulinoterapio
Konduki terapian terapion, kiel ĉiu alia kuracado, povas havi ne nur kontraŭindikojn, sed ankaŭ komplikaĵojn. Unu el la manifestiĝoj de komplikaĵoj rezultantaj el insulinoterapio estas alergia reago en la areo de injektoj.
La plej ofta okazo de alergioj estas asociita kun difektita injekto-teknologio kiam oni uzas drogojn enhavantajn insulinon. La kaŭzo de la alergio povas esti uzado de malpuraj aŭ dikaj nadloj dum injektado, ne destinitaj al administrado de insulino; krome, la kaŭzo de la alergio povas esti la malĝusta injekto-areo kaj iuj aliaj faktoroj.
Alia komplikaĵo de insulinoterapio estas malpliigo de la sango-sukero de la paciento kaj disvolviĝo de hipoglucemio en la korpo. La stato de hipogluzemio estas patologia por la homa korpo.
La okazo de hipoglikemio povas esti deĉenigita de malobservoj en la elekto de dozo de insulino aŭ plilongigita fastado. Ofte glicemio okazas rezulte de homo kun alta psikologia ŝarĝo.
Alia karakteriza komplikaĵo por insulinoterapio estas lipodistrofio, kies ĉefa signo estas la malapero de subkutana graso en la injekta areo. Por malebligi la disvolvon de ĉi tiu komplikaĵo, la injekt-areo devas esti ŝanĝita.
En la video en ĉi tiu artikolo, la proceduro por administri insulinon per seringa plumo estas klare montrita.
Insulino uzata en infana praktiko
Modernaj insulaj preparoj, laŭ la origino, estas dividitaj en du grupojn - bestojn kaj homajn (semi-sintezajn kaj biosintezajn insulinojn). Dum 80 jaroj, bovaj kaj porkaj insulinoj estis uzataj por trakti diabeton, kiuj malsamas en konsisto de homo per tri kaj unu aminoacido respektive. Plie, imunogeneco estas maksimume esprimita en bova insulino, minimume, nature, en homoj. Homaj insulinoj estis uzataj dum la pasintaj du jardekoj kaj laŭvorte revoluciis la kuracadon de pacientoj kun diabeto.
Ricevinte homan insulinon per la semisinteza metodo, la alanina aminoacido en la 30a pozicio de la porka insulina B-ĉeno estas anstataŭigita per treonino, kiu estas en ĉi tiu pozicio en homa insulino. Semi-sinteza insulino enhavas malgrandan kvanton da malpuraĵoj de somatostatino, glucagono, pankreataj polipeptidoj ĉeestantaj en porka insulino, kiu estas substrato por la produktado de ĉi tiu speco de homa insulino. Biosinteza insulino ne havas ĉi tiujn malpuraĵojn kaj havas malpli da imunogeneco. Kiam ĝi estas farita en ĉelon, bakisto de feĉo aŭ E.coli rekombinanta DNA enhavanta la homan insulinan genon estas enkondukita per genetika inĝenierado. Rezulte, feĉo aŭ bakterioj komencas sintezi homan insulinon. Insuloj de homa genetika inĝenierado estas pli progresivaj formoj kaj devas esti konsiderataj kiel unuarangaj drogoj elektinte kuracan metodon. En Rusio, en la lastaj jaroj, nur genetike inĝenieritaj insulinoj estis rekomenditaj por uzo en infanoj kaj adoleskantoj.
Modernaj genetike inĝenieritaj insulinoj varias dum daŭro de agado:
- ultra-mallongaj insulinoj,
- mallongaj insulinoj ("mallonga" insulino),
- mez-daŭraj insulinoj ("plilongigita" insulino),
- miksitaj insulinoj.
Iliaj farmacokinetiaj karakterizaĵoj estas prezentitaj en tablo 1.
La lasta jardeko malfermis novan epokon en insulinoterapio: ni parolas pri obtenado de analogoj de homaj insulinoj kun novaj farmacokinetiaj ecoj. Ĉi tiuj inkluzivas ultra-mallongajn agadajn insulinojn (Humalog kaj NovoRapid) kaj etenditajn pintajn analogojn de homa insulino (Detemir kaj Lantus).
Speciala loko en kuracado de diabeto en infanaĝo kaj adoleskeco estas okupita de ultra-mallongaj agantaj insulinoj - Humalog kaj NovoRapid. Analoj de pinglaj insulinoj estas akiritaj anstataŭigante la aminoacidojn respondecajn pri la procezoj de mem-asocio de insulinaj molekuloj, kio kondukas al akcelo de ilia absorbo de la subkutana deponejo. Do, la humalogo estis akirita reciproke ŝanĝante la pozicion de la aminoacidoj prolina kaj lizino ĉe la 28a kaj 29a pozicioj en la B-ĉeno, novopapido - anstataŭigante la aminoacidan prolinon en la sama 28-a pozicio kun asparagino. Ĉi tio ne ŝanĝis la biologian aktivecon de insulino, sed kondukis al utila ŝanĝo en siaj farmacokinetiaj proprietoj. Kun subkutana administrado, Humalog kaj NovoRapid havas pli rapidan ekeston kaj pintan agon, paralele al la nivelo de post-nutra hiperglicemio, kaj pli mallongan daŭron, kio ebligas administri ĉi tiujn drogojn tuj antaŭ manĝoj, evitante (se deziratajn) oftajn manĝetojn. Kiam oni uzas analogojn de homaj insulinoj, la eblecoj kompensi karbonhidratan metabolon pliiĝas, kio reflektas malpliiĝon de glicata hemoglobino kaj la ofteco de severa hipoglikemio malpliiĝas.
La plej nova atingo en la kampo de insulinoterapio estis la enkonduko en klinikan praktikon de insulina lantuso, kiu estas la unua pinta analogo de homa insulino dum 24-hora agado. Akirita anstataŭigante la aminoacidan asparaginon per glicino ĉe la 21a pozicio de la ĉeno A kaj aldonante du aminoacidojn de arginino al la fina aminoacido en la B-ĉeno. La rezulto estis ŝanĝo en la pH de la insulina solvo post ĝia enkonduko en la subkutanan grason de 4.0 ĝis 7.4, kio kaŭzas la formadon de microprecipito, kiu malrapidigas la imposton de absorbo de insulino kaj certigas ĝian konstantan kaj stabilan sangnivelon dum 24 horoj.
Lantuso povas esti administrata en ajna momento de la tago, en adoleskantoj ĝi estas preferinda vespere. Ĝia komenca dozo estas 80% de la tuta ĉiutaga dozo de plilongigita insulino. Plia doza titrado estas farita laŭ fastanta sango-sukero kaj vespere. La nivelo de glicemio post matenmanĝo, posttagmeze kaj vesperaj horoj, estas reguligita per insulino de mallonga aŭ ultrasorta. La nomumo de Lantus evitas pliajn injektojn de mallonga insulino en la fruaj matenaj horoj en plej multaj adoleskantoj kun la fenomeno "matena tagiĝo", kaŭzas gravan malpliiĝon de matena glicemio kaj ankaŭ reduktas la kapablon de karbonhidrata metabolo en multaj pacientoj.
Detemir-insulino estas ankaŭ ne-pinta analogo de plilongiga ago, kies plilongiga efiko estis atingita ligante ĉenon de 14 grasaj acidaj restaĵoj al la 29-a pozicio de la B-ĉeno. Detemir estas administrita dufoje tage.
La konsisto de miksitaj insulinoj inkluzivas insulinon de meza daŭro kaj mallongan agadon en diversaj proporcioj - de 90 ĝis 10 ĝis 50 ĝis 50. Miksitaj insulinoj pli taŭgas ĉar ilia uzo povas redukti la nombron de injektoj efektivigitaj per plumbo-seringoj. Tamen, en la praktiko de infanoj, ili ne trovis larĝan aplikon lige kun la bezono de multaj pacientoj ŝanĝi la dozon de mallonga insulino tre ofte, laŭ glicemaj indicoj. Tamen, kun stabila kurso de diabeto mellitus (precipe en la fruaj jaroj de la malsano) helpe de miksita insulino, oni povas atingi bonan kompenson.
Insuloterapiaj reĝimoj
La ekzistantaj ĝeneralaj rekomendoj pri la reĝimo de insulinoterapio estas nur la bazo por disvolviĝo de individua reĝimo, kiu devas konsideri la fiziologiajn bezonojn kaj la ekzistantan vivmanieron de ĉiu infano.
La plej vaste uzata estas la intensigita (aŭ bas-bolusa) reĝimo, kiu konsistas en administri mallongan insulinon antaŭ ĉiu ĉefa manĝo kaj plilongigitan insulinon de unu ĝis tri fojojn tage (vidu Figuron 2). Plej ofte, plilongigita insulino estas administrita dufoje - en la vesperaj kaj matenaj horoj. Samtempe oni faras provojn imiti bazan sekrecion helpe de plilongigita insulino kaj poŝta sekrecia helpo de mallongdaŭra insulino.
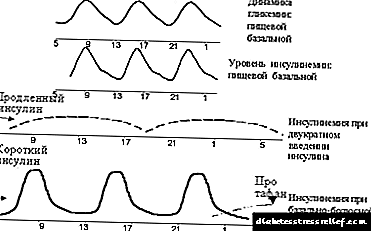 |
| Figuro 2. Grafika rezonado por la baza-bolusa principo de insulinoterapio. |
La enkonduko de la tria injekto de plilongigita insulino nomiĝas optimumigo de basininsuloterapio. La demando pri la bezono kaj tempigo de la tria injekto decidiĝas surbaze de la glicemia profilo. Se glicemio altiĝas antaŭ la vespermanĝo laŭ sia normala rapideco 1,5-2 horojn post la tagmanĝo, aldona injekto de plilongigita insulino antaŭ la tagmanĝo estas donita (vidu Figurojn 3, 4). Kiel regulo, ĉi tiu situacio ekestas je malfrua (19.00-20.00) vespermanĝo. Kun frua vespermanĝo (je la 18.00) kaj la enkonduko de dua injekto de plilongigita insulino antaŭ ol dormi, ofte oni observas hiperglicemion je la 23.00. En ĉi tiu situacio, bona efiko donas per nomumo de plia injekto de plilongigita insulino antaŭ la vespermanĝo.
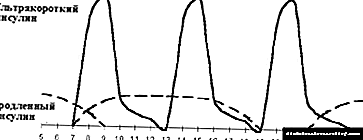 |
| Figuro 3. Intensigita insulinoterapio. |
Ĉi tiu skemo permesas iel alproksimiĝi al la fiziologia sekrecio de insulino en sanaj homoj. Krome ĝi ebligas vastigi la vivmanieron kaj nutradon de paciento kun diabeto. Ĝia psikologia malavantaĝo estas la bezono de oftaj injektoj kaj oftaj glicemiaj kontroloj, tamen ĝi nuntempe estas niveligita danke al modernaj teknologiaj progresoj (konvenaj plumeroj kun atraŭmaj nadloj kaj glucometroj kun aŭtomataj aparatoj por sendolora fingra pikado). La kresko de epizodoj de hipogluzemaj reagoj, kiuj foje kulpas pri intensigita insulinoterapio, ne estas sekvo tiel de la skemo uzata kiel rezulto de la deziro de la kuracistoj atingi normoglikemion. Kiam vi solvas ĉi tiun aferon, vi devas ĉiam serĉi kompromison, strebante konservi la minimuman nivelon de glicemio, kiu ne kaŭzas oftajn hipoglucemajn reagojn. Ĉi tiu nivelo de glicemio por ĉiu infano estas sufiĉe individua.
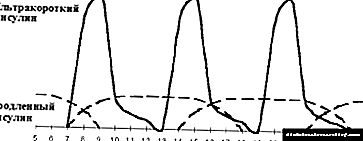 |
| Figuro 4. Optimigo de intensigita insulinoterapio. |
En infanoj de la unuaj du jaroj de vivo, la intensigita skemo estas malpli ofte uzata.
La tradicia skemo de insulinoterapio konsistas en la enkonduko de insulino de mallonga kaj plilongiga ago dufoje ĉiutage - antaŭ matenmanĝo kaj vespermanĝo. Ĝia uzo estas ebla en kelkaj infanoj en la unuaj unu ĝis du jaroj de la malsano, malofte kun pli longa daŭro de diabeto mellitus (vidu Figuron 5).
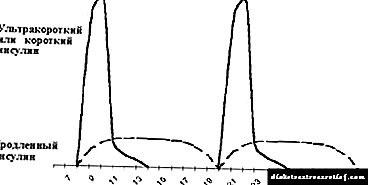 |
| Figuro 5. Tradicia insulinoterapia reĝimo. |
Se malgranda dozo da mallonga insulino administras antaŭ tagmanĝo, tia skemo povas esti artefarite plilongigita dum iom da tempo pliigante la dozon de plilongigita insulino antaŭ matenmanĝo kaj malgrandan redistribuon en nutrado (translokigo de unu aŭ du panoj de tagmanĝo al tagmanĝo).
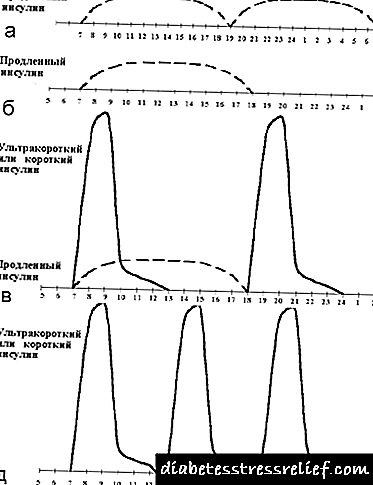 |
| Figuro 6. Nekonvenciaj insulinoterapiaj reĝimoj. |
Krome, estas kelkaj nekonvenciaj skemoj (vidu Figuron 6):
- nur plilongigita insulino matene kaj vespere,
- unu longedaŭra insulino nur matene,
- longedaŭra kaj mallonga insulino matene kaj nur mallonga insulino vespere,
- nur mallongan insulinon antaŭ matenmanĝo, tagmanĝo kaj vespermanĝo, ktp.
Ĉi tiuj skemoj estas foje uzataj en pacientoj kun mallonga periodo de diabeto mellitus kun parta konservado de β-ĉela funkcio.
Ĉiuokaze, la elekto de reĝimo de insulinoterapio estas determinita ne tiel de la deziro de la kuracisto aŭ de la familio de la paciento kiel de la optimuma profilo de administrado de insulino, kiu donas kompenson por karbonhidrata metabolo.
Dozon de insulino
En infanaĝo, la bezono de insulino, kalkulita po 1 kg da pezo, ofte estas pli alta ol en plenkreskuloj, kio ŝuldiĝas al pli granda rapideco de aŭtoimunaj procezoj, same kiel la aktiva kresko de la infano kaj alta nivelo de kontraŭ-hormonaj hormonoj dum pubereco.La dozo de insulino varias depende de la aĝo kaj daŭro de la malsano.
En la unuaj unu ĝis du jaroj de la komenco de la malsano, la bezono de insulino averaĝas 0,5-0,6 U / kg korpa pezo. 40–50% en la unuaj monatoj estas parta remeto de la malsano, kiam post akiro de kompenso por karbonhidrata metabolo, la bezono de insulino malpliiĝas ĝis minimume 0,1-0,2 U / kg, kaj ĉe iuj infanoj eĉ kun kompleta nuligo de insulino dum sekvo de dieto. sukcesas konservi normoglicemion. (Ju pli frue estas la komenco de remitado, ju pli frue la diagnozo de diabeto estas establita kaj insulinoterapio komenciĝas, des pli alta estas la kvalito de administrita insulino kaj pli bonas kompenso por karbonhidrata metabolo.)
Kvin jarojn post la momento de diabeto, en plej multaj pacientoj β-ĉeloj tute ĉesas funkcii. En ĉi tiu kazo, la bezono de insulino kutime altiĝas al 1 U / kg da pezo. Dum pubereco, ĝi kreskas eĉ pli, atingante multajn adoleskantojn 1,5, foje 2 ekzemplerojn / kg. Poste la dozo de insulino reduktiĝas averaĝe al 1 U / kg. Post longedaŭra kompensado de diabeto mellitus, la bezono de insulino povas atingi 2-2,5, foje 3 UI / kg, sekvita de doza redukto, en iuj kazoj ĝis la komenca.
La rilatumo de plilongigitaj kaj mallongaj insulinaj ŝanĝoj: de la superregado de plilongigita insulino en infanoj de la unuaj jaroj de vivo ĝis la superregado de mallonga insulino en adoleskantoj (vidu tablo 2).
Kiel ĉe plenkreskuloj, matene, unu pano-unuo bezonas iomete pli da insulino ĉiutage ol ĉe la tagmanĝo kaj vespermanĝo.
Oni devas emfazi, ke tio estas nur ĝeneralaj leĝoj, por ĉiu infano la bezono de insulino kaj la rilatumo de insulinoj de diversaj daŭroj havas proprajn individuajn trajtojn.
Komplikaĵoj de Insuloterapio
- Hipoglucemio estas malsano kaŭzita de malalta sanga glicemio. La plej oftaj kaŭzoj de hipoglikemiaj kondiĉoj: superdozo de insulino, troa fizika streĉo, salti aŭ nesufiĉa manĝaĵo, konsumado de alkoholo. Kiam oni elektas dozon da insulino, oni devas serĉi kompromison inter la deziro atingi karbonhidratan metabolon proksiman al normoglicemio kaj la riskon de hipogluzemaj reagoj.
- Kronika superdozo de insulino (Somogy-sindromo). Troa insulino kaj hipoglikemio stimulas la sekrecion de kontraŭinsulaj hormonoj, kiuj kaŭzas posthipoglicemian hiperglicemion. Ĉi-lasta estas karakterizita per alta grado de hiperglicemio (kutime super 16 mmol / l) kaj longa daŭro al insulina rezisto, daŭranta de pluraj horoj ĝis du tagoj.
- Alergio al insulino. Distingu inter lokaj alergiaj reagoj al insulino (ŝvelaĵo de la haŭto, hiperemio, streĉado, prurito, kelkfoje doloro ĉe la loko de injekto) kaj ĝeneraligitaj alergioj (alergia haŭta erupcio, vaskula edemo kaj bronkospasmo, akra anafilaktika ŝoko). En la lastaj jaroj, kun plibonigita kvalito de insulino, alergioj al ĉi tiuj drogoj estas ekstreme maloftaj.
- Lipodistrofio nomata ŝanĝo en subkutana graso ĉe la injekto-loko de insulino en formo de ĝia atrofio (atrofia formo) aŭ hipertrofio (hipertrofa formo). Kun la enkonduko de homa insulino en klinikan praktikon, la efiko de lipodistrofio signife malpliiĝis.
Perspektivoj por plibonigo de insulinoterapio en Rusujo
La enkonduko de analogoj de homa insulino vastigas la eblojn atingi kompenson, plibonigante la kurson de la malsano en infanoj kaj adoleskantoj kun diabeto.
Insulaj pumpiloj, uzataj de pluraj jaroj eksterlande, aperis hodiaŭ sur la enlanda merkato, sed ilia uzo estas limigita pro sia alta kosto.
Nuntempe studoj estas farataj eksterlande pri la efikeco kaj sekureco de uzado de inhalitaj specoj de insulino, kiuj estas asociitaj kun la espero de ebleco rifuzi la konstantan administradon de mallonga insulino antaŭ manĝoj.
La demando pri klinika uzo de insuleta ĉelotransplantaĵo restos malfermita ĝis la rimedoj por protekti transplantitajn ĉelojn de la sama aŭtoimuna procezo, kiu efikas al iliaj propraj β-ĉeloj. Nuntempe, transplantado de β-ĉeloj eksterlande estas farata nur en pacientoj kun progresinta kronika rena malsukceso, samtempe kun rena transplantado kaj nomumo de imunosupresoroj. Ĉiuj aliaj transplantaj laboroj estas esplora naturo kaj estas faritaj al volontuloj. Tamen, kanadaj esploristoj sukcesis akiri la unuajn kuraĝajn rezultojn.
V. A. Peterkova, Doktoro pri Medicinaj Sciencoj, Profesoro
T. L. Kuraeva, MD
E. V. Titoviĉ, kandidato de medicinaj sciencoj
Instituto de Pediatria Endokrinologio GU ENTs RAMS, Moskvo