Kiel restarigi la pankreaton kun diabeto
Pankreaj insuletoj, ankaŭ nomataj insuletoj Langerhans, estas etaj rampoj de ĉeloj disvastigitaj tra la pankreato. La pankreato estas organo kun longforma formo 15-20 cm longa, kiu situas malantaŭ la suba parto de la stomako.
Pankreataj insuloj enhavas plurajn specojn de ĉeloj, inkluzive de betaĉeloj, kiuj produktas la hormonan insulinon. La pankreato ankaŭ kreas enzimojn, kiuj helpas la korpon digesti kaj sorbi manĝaĵojn.

Kiam sango-glukozo nivelas post la manĝo, la pankreato respondas liberigante insulinon en la sangofluon. Insulino helpas ĉelojn tra la korpo sorbi glukozon el sango kaj uzi ĝin por generi energion.
Diabeto mellitus disvolviĝas, kiam la pankreato ne produktas sufiĉe da insulino, la korpaj ĉeloj ne uzas ĉi tiun hormonon kun sufiĉa efikeco aŭ pro ambaŭ kialoj. Rezulte glukozo akumuliĝas en la sango kaj ĝi ne estas sorbita de ĝi de la ĉeloj de la korpo.
En diabeto tipo 1, pankreataj beta-ĉeloj ĉesigas produktadon de insulino, ĉar la imunsistemo de la korpo atakas kaj detruas ilin. La imunsistemo protektas homojn kontraŭ infektoj per detekto kaj detruado de bakterioj, virusoj kaj aliaj eble damaĝaj fremdaj substancoj. Homoj kun tipo 1 diabeto devas preni insulinon ĉiutage por la vivo.
Diabeto mellitus de tipo 2 kutime komenciĝas per malsano nomata insulina rezisto, en kiu la korpo ne kapablas efike uzi insulinon. Kun la tempo la produktado de ĉi tiu hormono ankaŭ malpliiĝas, tial multaj pacientoj kun diabeto de tipo 2 poste devos preni insulinon.
Kio estas pankreata insulotransplantaĵo?
Estas du specoj de transplantado (transplantado) de pankreataj insuletoj:
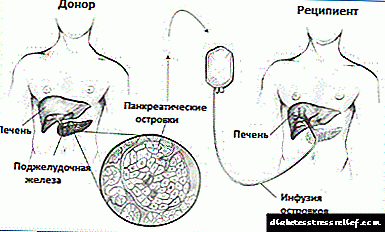
Alotransplantado de insuletoj de Langerhans estas procedo dum kiu insuletoj de la pankreato de forpasinta donacanto estas purigitaj, prilaboritaj kaj transplantitaj al alia homo. Nuntempe, alotransplantaĵo de pankreataj insuletoj estas konsiderata kiel eksperimenta procedo, ĉar la teknologio de ilia transplantado ankoraŭ ne sufiĉe sukcesas.
Por ĉiu alotransplantaĵo de pankreata insulo, sciencistoj uzas specialajn enzimojn por forigi ilin de la pankreato de forpasinta donacanto. Poste la insuletoj estas purigitaj kaj nombritaj en la laboratorio.
Tipe, ricevantoj ricevas du infuzaĵojn, ĉiu enhavante 400.000 ĝis 500.000 insuletojn. Post enplantado, la beta-ĉeloj de ĉi tiuj insuletoj komencas produkti kaj sekrecii insulinon.
Allotransplantado de insuletoj de Langerhans estas farita por pacientoj kun diabeto tipo 1, kiuj havas malbonajn kontrolitajn nivelojn de sango glukozo. La celo de la transplantado estas helpi ĉi tiujn pacientojn atingi relative normalajn sangajn glukozon kun aŭ sen ĉiutagaj injektoj de insulino.
Reduktu aŭ forigu la riskon de senkonscia hipogluzemio (danĝera kondiĉo, en kiu la paciento ne sentas simptomojn de hipogluzemio). Kiam homo sentas la alproksimiĝon de hipogluzemio, li povas fari mezurojn por levi la nivelon de glukozo en sango al normalaj valoroj por li.
Pankreata insulototransplantado estas farata nur en hospitaloj, kiuj ricevis permeson por klinikaj provoj de ĉi tiu kuracmetodo. Transplantaĵoj ofte estas faritaj de radiologoj - kuracistoj, kiuj specialiĝas pri medicina bildigo.Radiologo uzas radiografiojn kaj ultrasonon por gvidi la enmeton de fleksebla katetero tra malgranda incizo en la supra abdomena muro en la portalan vejnon de la hepato.
La portala vejno estas granda sangavido, kiu transportas sangon al la hepato. La insuloj estas malrapide enkondukitaj en la hepaton per katetero enmetita en la portan vejnon. Kiel regulo, ĉi tiu proceduro estas farata sub loka aŭ ĝenerala anestezio.
Pacientoj ofte bezonas du aŭ pli da transplantoj por akiri sufiĉe da insuletoj por redukti aŭ forigi la bezonon de insulino.
Pankreata insulototransplantado estas farita post totala pankreatektomio - kirurgia forigo de la tuta pankreato - en pacientoj kun severa kronika aŭ longperspektiva pancreatito, kio ne taŭgas por aliaj kuracaj metodoj. Ĉi tiu proceduro ne estas konsiderata eksperimenta. La aŭtotransplantado de insuletoj Langenhans ne estas farata ĉe pacientoj kun tipo 1 diabeto.
La procedo okazas en hospitalo sub ĝenerala anestezio. Unue, la kirurgo forigas la pankreaton, el kiu la pancreataj insuletoj tiam estas ĉerpitaj. Ene de horo, la elpurigitaj insuletoj estas enkondukitaj per katetero en la hepaton de la paciento. La celo de tia transplantado estas provizi al la korpo sufiĉe da insuletoj Langerhans por produkti insulinon.
Kio okazas post transplantado de pankreataj insuletoj?
La insuloj de Langerhans komencas liberigi insulinon baldaŭ post transplantado. Tamen ilia plena funkciado kaj kresko de novaj sangaj glasoj prenas tempon.
Ricevantoj devas daŭrigi insulinjektojn antaŭ ol komenci la plenan operacion de la transplantitaj insuletoj. Ili ankaŭ povas preni specialajn preparojn antaŭ kaj post transplantado, kiuj kontribuas al la sukcesa grafinado kaj longdaŭra funkciado de la insuloj de Langerhans.
Tamen, memmuna respondo detruanta la proprajn beta-ĉelojn de paciento povas ree ataki la transplantitajn insulojn. Kvankam la hepato estas tradicia loko por infuzaĵo de donacaj insuletoj, sciencistoj esploras alternativajn lokojn, inkluzive de muskola histo kaj aliaj organoj.
Kio estas la avantaĝoj kaj malavantaĝoj de la pankreata insulototransplantado?
La avantaĝoj de la insulotransplantado de Langerhans inkluzivas plibonigitan sangan glukozon, malpliigis aŭ forigis insulinjektojn por diabeto kaj preventadon de hipogluzemio. Alternativo al transplantado de pankreaj insuletoj estas transplantaĵo de la tuta pankreato, kiu estas plej ofte farita per rena transplantado.
La avantaĝoj de transplantado de la tuta pankreato estas malpli dependado de insulino kaj pli longa organa funkcio. La ĉefa malavantaĝo de pankrea transplantado estas, ke ĝi estas tre kompleksa operacio kun alta risko de komplikaĵoj kaj eĉ morto.
Pankreata insulototransplantaĵo ankaŭ povas helpi eviti senkonscian hipogluzemion. Sciencaj studoj montris, ke eĉ parte funkciaj insuletoj post transplantado povas malebligi ĉi tiun danĝeran kondiĉon.
Plibonigo de sango-glukoza kontrolo per insulotranspolado ankaŭ povas malrapidigi aŭ malhelpi la progresadon de problemoj rilataj al diabeto, kiel koro kaj rena malsano, nervo kaj okula damaĝo. Esploro daŭras por esplori ĉi tiun eblecon.
La malavantaĝoj de alotransplantado de pankreata insuleto inkluzivas la riskojn ligitajn al la propra proceduro - precipe, sangado aŭ trombozo. Transplantitaj insuletoj povas parte aŭ tute ĉesi funkcii.Aliaj riskoj estas rilataj al kromefikoj de imunosupresivaj drogoj, kiujn pacientoj estas devigitaj preni por malhelpi la imunosistemon rifuzi la transplantitajn insulojn.
Se la paciento jam havas transplantitan renon kaj jam prenas imunosupresivajn drogojn, la solaj riskoj estas insuleta infuzado kaj la kromefikoj de imunosupresivaj drogoj administritaj dum alotransplantado. Ĉi tiuj drogoj ne bezonas por aŭtotransplantado, ĉar la enkondukitaj ĉeloj estas prenitaj el la propra korpo de la paciento.
Kio estas la efikeco de transplantado de insuletoj de Langerhans?
De 1999 ĝis 2009 en Usono, alotransplantado de pankreataj insuletoj estis farita sur 571 pacientoj. En iuj kazoj, ĉi tiu proceduro estis farita kune kun rena transplantado. Plej multaj pacientoj ricevis unu aŭ du insuletajn infuzaĵojn. Fine de la jardeko, la averaĝa nombro de insuletoj akiritaj dum unu infuzaĵo estis 463.000.
Laŭ statistiko, dum la jaro post transplantado, ĉirkaŭ 60% de la ricevantoj ricevis sendependecon de insulino, kio signifas ĉesigi injektojn de insulino dum almenaŭ 14 tagoj.
Fine de la dua jaro post transplantado, 50% de la ricevantoj povis ĉesi injektojn dum almenaŭ 14 tagoj. Tamen la longdaŭra sendependeco de t-insulino malfacilas konservi, kaj finfine la plej multaj el la pacientoj estis devigitaj denove preni insulinon.
La faktoroj asociitaj kun la plej bonaj rezultoj de alogrftoj estis identigitaj:
- Aĝo - 35 jaroj kaj pli.
- Pli malaltaj niveloj de trigliceridoj en la sango antaŭ transplantado.
- Pli malaltaj dozoj de insulino antaŭ transplantado.
Tamen, scienca evidenteco sugestas, ke eĉ parte funkciantaj transplantitaj insuletoj de Langerhans povas plibonigi sangan glukozon-kontrolon kaj malpli altajn dozon de insulino.
Kiu estas la rolo de imunosupresiloj?
Imunosupresivaj drogoj estas necesaj por malebligi malakcepton, oftan problemon en iu ajn transplantado.
Sciencistoj akiris multajn sukcesojn en la kampo de transplantado de insuletoj de Langerhans en la lastaj jaroj. En 2000, kanadaj sciencistoj publikigis sian transplantan protokolon (Protokolo de Edmontono), kiu estis adaptita de medicinaj kaj esploraj centroj tra la mondo kaj daŭre plibonigas.
La Protokolo de Edmontono enkondukas uzon de nova kombinaĵo de imunosupresivaj drogoj, inkluzive de daclizumab, sirolimus kaj tacrolimus. Sciencistoj daŭre disvolvas kaj studas modifojn al ĉi tiu protokolo, inkluzive de plibonigitaj kuracaj reĝimoj, kiuj helpas pliigi sukceson de transplantoj. Ĉi tiuj skemoj en malsamaj centroj povas esti malsamaj.
Ekzemploj de aliaj imunosupresiloj uzataj en Langerhans-insulotransplantaĵo inkluzivas antitimocitajn globulinojn, belatacepton, etancepton, germantuzumab, basaliximab, everolimus, kaj mikofenolatan mofetilon. Sciencistoj ankaŭ esploras drogojn, kiuj ne apartenas al la grupo de imunosupresiloj, kiel ekzenatido kaj sitagliptino.
Imunosupresivaj drogoj havas gravajn kromefikojn, kaj iliaj longperspektivaj efikoj ankoraŭ ne estas plene komprenitaj. Tuj kromefikoj inkluzivas buŝajn ulcerojn kaj digestajn problemojn (kiel ĝenita stomako kaj diareo). Pacientoj ankaŭ povus disvolvi:
- Pliigita sanga kolesterolo.
- Alta sangopremo.
- Anemio (malpliigo de la nombro de ruĝaj globuloj kaj hemoglobino en la sango).
- Senforteco
- Malpliiĝis kalkulo de blankaj globuloj.
- Malfrukta funkcio.
- Pliigita susceptibilidad al bakteriaj kaj viraj infektoj.
Preni imunosupresilojn ankaŭ pliigas la riskon disvolvi certajn specojn de tumoroj kaj kancero.
Sciencistoj daŭre serĉas manierojn atingi toleremon de la imunsistemo al transplantitaj insuletoj, en kiuj la imunsistemo ne rekonas ilin kiel eksterteranojn.
Imuna toleremo subtenus la funkciadon de transplantitaj insuletoj sen preni imunosupresivajn drogojn. Ekzemple, unu metodo estas transplanti insulojn enkapsuligitajn en speciala tegaĵo, kiu povas helpi malhelpi la reagon de malakcepto.
Kio estas la obstakloj alfrontantaj alotransplantadon de pankreataj insuletoj?
La manko de taŭgaj organdonacantoj estas la ĉefa obstaklo por la vasta uzo de alotransplantado de insuletoj de Langerhans. Krome ne ĉiuj donacaj pankreatoj taŭgas por eltiro de insuletoj, ĉar ili ne plenumas ĉiujn elektajn kriteriojn.
Oni ankaŭ devas memori, ke dum preparado de insuletoj por transplantado, ili ofte damaĝas. Tial tre malmultaj transplantoj estas faritaj ĉiujare.
Sciencistoj studas diversajn metodojn por solvi ĉi tiun problemon. Ekzemple, nur parto de la pankreato de vivanta donacanto estas uzata; pankreataj insuletoj de porkoj estas uzataj.
Sciencistoj transplantis insulojn de porkoj al aliaj bestoj, inkluzive de simioj, enkapsuligante ilin en speciala tegaĵo aŭ uzante drogojn por malhelpi malakcepton. Alia alproksimiĝo estas krei insuletojn el ĉeloj de aliaj tipoj - ekzemple, de ĉeloj.
Krome, financaj baroj malhelpas ĝeneraligitan insulotransplantadon. Ekzemple, en Usono oni konsideras eksperimentan teknologion, do ĝi estas financita el esploraj financoj, ĉar asekuro ne kovras tiajn metodojn.
Nutrado kaj Dieto
Persono, kiu suferis transplantadon de pankreataj insuletoj, devas sekvi dieton evoluigitan de kuracistoj kaj nutraciistoj. Imunosupresivaj drogoj prenitaj post transplantado povas kaŭzi pezecon. Sana dieto gravas por regado de korpa pezo, sangopremo, sanga kolesterolo kaj sanga glukozo.
Esencaj Diabetoj
Diabeto estas agnoskita kiel epidemio de la 21a jarcento. Laŭ statistiko, la incidenca indico estas 8,5% ĉe plenkreskaj pacientoj. En 2014, 422 milionoj da pacientoj estis registritaj, kompare, en 1980 la nombro de pacientoj estis nur 108 milionoj.La diabeto mellitus estas malsano kiu tre disvastiĝas je tre granda ritmo, kiu kontentigas la obezecon.
La disvolviĝo de patologio komenciĝas per interrompo de la endokrina sistemo. Samtempe, la ekzaktaj kaŭzoj de la apero de diabeto ankoraŭ ne estis klarigitaj. Tamen estas multaj faktoroj, kiuj pliigas la riskon disvolvi la malsanon: sekso, aĝo, heredeco, trostreĉiĝo, patologia gravedeco ktp.
Du ĉefaj formoj de la malsano estas konataj - la unua (insulino-dependa) kaj la dua (neinsul-dependa) tipo.
La unua speco de diabeto estas diagnozita ĉefe en frua aĝo. La patologio karakterizas per kompleta ĉeso de produktado de insulino fare de la pankreato, hormono kiu normaligas sangan glukozon. En ĉi tiu kazo, insulinoterapio estas indikita - regula administrado de insulinjektoj.
La dua speco de malsano okazas en la aĝo de 40-45 jaroj. Kiel regulo, pro troa pezo aŭ genetika predispozicio, insulino ĉesas eniri celajn ĉelojn, ĉar ili komencas respondi malĝuste al ĝi. Ĉi tiu procezo nomiĝas insulina rezisto. Rezulte, la pankreato elĉerpiĝas kaj nekapabla produkti la necesan kvanton da malpliiganta hormono de sukero. Kun oportuna diagnozo, glukozo povas esti kontrolata sen uzo de drogoj, por tio sufiĉas sekvi taŭgan nutraĵon kaj ekzercadon.En pli altnivelaj kazoj, vi devas preni hipoglucemajn tabelojn aŭ fari insulinjektojn.
La ĉefaj simptomoj de la malsano estas poliuria kaj intensa soifo. Ĉi tio estas interligita kun la funkcio de la urina sistemo. Troa sukero elpremas la renojn, kaj por tio ili bezonas pli da fluido, kiu estas prenita el la histoj. Rezulte, homo komencas trinki pli da akvo kaj viziti la necesejon pli ofte. Ankaŭ diabeto povas senti la jenajn simptomojn:
- tinglado en la malsuperaj kaj supraj membroj,
- severa laceco, malpliigita agado,
- vida difekto,
- entumecimiento en brakoj kaj kruroj,
- kapdoloroj kaj kapturnoj,
- irritabilidad, malriĉa dormo,
- longedaŭra resanigo.
Krome, haŭtaj infektoj povas okazi.
Pankreata kirurgio por diabeto: kosto de transplantado
Diabeto de tipo 1 estas insulino-dependa malsano kaj la plej ofta formo de la malsano tutmonde.
Laŭ kuracistaj statistikoj, hodiaŭ en la mondo estas ĉirkaŭ 80 milionoj da pacientoj suferantaj pro ĉi tiu formo de la malsano. Dum ĉi tiu periodo de tempo ekzistas konstanta tendenco al pliiĝo en la nombro de pacientoj, kiuj suferas de insulin-dependanta diabeto mellitus.
Specialistoj en la kampo de medicino nuntempe sukcesas trakti la konsekvencojn de la disvolviĝo de la malsano per klasikaj metodoj de kuracado.
| Filmeto (alklaku por ludi). |
Malgraŭ signifa sukceso en la traktado de diabeto, ekestas problemoj, kiuj asocias kun la apero de komplikaĵoj en la progresado de diabeto mellitus de tipo 1, kiu eble postulas transplanton de pankreato.
Laŭ kuracistaj statistikoj, homoj suferantaj de diabeta insulin-dependa formo, pli ofte ol aliaj:
- iru blinda
- suferi de rena malsukceso,
- serĉu helpon por kuraci gangrenon,
- serĉu helpon por kuracado de malordoj en la funkciado de la koro kaj vaskula sistemo.
Aldone al ĉi tiuj problemoj, oni trovis, ke la averaĝa vivdaŭro de diabetoj suferantaj diabeton de tipo I estas preskaŭ 30% pli mallonga ol ĉe homoj, kiuj ne havas ĉi tiun malsanon kaj ne suferas de levita sango-sukero.
En la nuna stadio de medicino, la medikamento por la kuracado de insulin-dependanta diabeto estas la plej ofta. La uzo de anstataŭa terapio uzanta insulinajn medikamentojn eble ne ĉiam efikas, kaj la kosto de tia terapio estas sufiĉe alta.
La nesufiĉa efikeco de la anstataŭa terapio ŝuldiĝas al la komplekseco de la elekto de dozo, la drogoj uzataj. Tiaj dozoj devas esti elektitaj en ĉiu kazo, konsiderante ĉiujn individuajn karakterizaĵojn de la korpo de la paciento, kiujn malfacilas fari eĉ por spertaj endokrinologoj.
Ĉiuj ĉi tiuj cirkonstancoj provokis kuracistojn serĉi novajn manierojn trakti la malsanon.
La ĉefaj kialoj, kiuj instigis sciencistojn serĉi novajn metodojn de kuracado, estas la jenaj:
- La severeco de la malsano.
- La naturo de la rezulto de la malsano.
- Estas malfacilaĵoj por ĝustigi komplikaĵojn en la procezo de sukerinterŝanĝo.
La plej modernaj metodoj por trakti la malsanon estas:
- aparataro traktado metodoj,
- pankreata transplantado
- transplantas de pankreato
- transplantado de insulaj ĉeloj de pankreata histo.
En diabeto mellitus de la unua tipo, la korpo montras la aperon de metabolaj movoj, kiuj okazas pro malobservo en la funkciado de beta-ĉeloj. La metabolan movon eblas forigi per transplantado de la ĉela materialo de la insuloj de Langerhans.Ĉeloj de ĉi tiuj areoj de pankreata histo respondecas pri la sintezo de la hormona insulino en la korpo.
Pankreata diabeta kirurgio povas korekti la verkon kaj reguligi eblajn deviojn en metabolaj procezoj. Krome, kirurgio povas malhelpi plian progreson de la malsano kaj apero en la korpo de komplikaĵoj asociitaj kun diabeto.
Kirurgio por tipo 1-diabeto estas pravigita.
Izolaj ĉeloj ne kapablas dum longa tempo esti respondecaj pri la ĝustigo de metabolaj procezoj en la korpo. Por tio, estas plej bone uzi alotransplantadon de la donacanta glando, kiu konservis siajn funkciajn kapablojn kiel eble plej multe.
Efektivigi similan proceduron implikas certigi la kondiĉojn en kiuj la blokado de metabolaj procezaj misfunkciadoj estas certigita.
En iuj kazoj, post kirurgio, ekzistas reala ebleco atingi la inversan disvolviĝon de komplikaĵoj provokitaj de la disvolviĝo de diabeto mellitus de tipo 1 aŭ ĉesigi ilian progresadon.
Pankreata transplantado en diabeto malofte estas preskribita por transplantado de aliaj organoj. Ĉi tiuj kirurgiaj traktadoj estas grandega minaco. Kirurgio ofte uzatas, se aliaj rimedoj de influo ne sufiĉas. Tiaj kirurgiaj intervenoj konsistas en apartaj teknikaj kaj organizaj malfacilaĵoj rilate la konduton.
En medicina praktiko oni distingas modernajn metodojn por elimini la malsanon.
- Aparataj traktadmetodoj.
- Pankrea kirurgio.
- Transplantado de la pankreato.
- Pankreata insuleta transplantado.
Pro la fakto, ke en diabeta patologio eblas identigi metabolajn movojn, kiuj disvolviĝis pro ŝanĝoj en la natura aktiveco de beta-ĉeloj, patologia terapio estos antaŭdeterminita per la procedo por anstataŭigo de insuletoj de Langerhans.
Ĉi tiu kirurgia kuracado helpas solvi malkonsekvencojn en metabolaj fenomenoj aŭ garantii formadon de severaj ripetaj komplikaĵoj de la manifestiĝo de diabeto, kiu estas submetita al glukozo, sendepende de la alta kosto de kirurgia kuracado.
En diabeto, ĉi tiu decido estas fondita.
La insulaj ĉeloj de la korpo estas nekapablaj dum longa periodo respondecigi la reguladon de karbonhidrata metabolo en pacientoj. Tial oni uzas ĉifonojn de anstataŭado de la insuloj de Langerhans de la donacaj glandoj, en kiuj oni konservas sian propran agadon maksimume. Ĉi tiu fenomeno atendas la haveblecon de cirkonstancoj por normoglicemio kaj alia blokado de metabolaj mekanismoj.
En iuj situacioj, eblas efektive atingi la kontraŭan formadon de la evoluintaj komplikaĵoj de diabeta malsano aŭ ĉesigi ilin.
Pankreata transplantado en diabeta patologio estas danĝera procedo, ĉar tiaj intervenoj estas faritaj nur en la plej ekstremaj situacioj.
Pankreata organo-transplantado estas ofte farita por homoj, kiuj suferas ambaŭ diabeton de tipo 1 kaj la 2-an kun rena malsupereco, jam manifestita antaŭ ol la paciento komencos sperti neinversigeblajn komplikaĵojn en la formo de:
- retinopatio kun la kompleta perdo de la kapablo vidi
- malsanoj de grandaj kaj malgrandaj vazoj,
- neuropatioj
- nefropatio,
- endokrina malsupereco.
Transplanta glando ankaŭ efektiviĝas en la ĉeesto de malĉefa diabeta malsano provokita de pankreata nekrozo, kiu fariĝis komplikaĵo de pancreatito en akra fazo kaj malbona pancreata formado, sed se la malsano estas en la stadio de formiĝo.
Ofte la transplanta faktoro estas hemokromatosis, same kiel la imuneco de la viktimo al sukero.
En sufiĉe maloftaj situacioj, transplantado de la glando por diabeto estas preskribita al pacientoj kun kelkaj patologioj.
- Nekrozo de pankreata histo.
- Damaĝo al la glando per tumora formado de benigna aŭ maligna kurso.
- Purulenta inflama fenomeno en la peritoneo, kiu kondukas al disvolviĝo de severa damaĝo al la pankreata histo, ne kapabla al iu ajn terapio.
Ofte, kun apero de rena malsupereco, la paciento kune kun pankreata transplantado bezonos renan operacion faritan tuj kun la pankreato.
Krom indikoj, transplantado de pankreato ne fareblas pro diversaj kialoj.
- Ĉeesto kaj formado de neoplasmoj de malsupera kurso.
- Kormalsano, karakterizata de severa vaskula nesufiĉo.
- Komplikaĵoj de diabeto.
- Ĉeesto de pulmaj patologioj, streko, infekta kurso.
- Toksomanio al alkoholo, drogoj.
- Malordoj de severa mensa manifestiĝo.
- Malfortaj protektaj funkcioj de la korpo.
- Aidoso
Kirurgia traktado estas ebla se la kondiĉo de la paciento estas kontentiga. Alie, estas risko de morto.
Antaŭ ol identigi la eblecon de kirurgia interveno kaj kazoj implikantaj transplanton, aro da ekzamenoj estas efektivigitaj. La studo inkluzivas la jenajn diagnozajn mezurojn:
- analizo de sango tipo,
- komputila tomografio,
- elektrokardiogramo
- sangotesto ĉe la biokemia nivelo,
- ultrasona diagnozo de la kora muskolo, peritoneo,
- sanga serologio,
- analizo de urino kaj sango,
- studo de antigenoj de kongrua histo,
- X-radioj de la esterno.
La paciento bezonos plenan ekzamenon de terapeŭto, kirurgo, gastroenterologo. Foje vi bezonas ekzamenon kun tiaj kuracistoj:
Danke al ampleksa diagnozo eblas identigi la minacon de malakcepto de la transplantita organo. Se ĉiuj indikiloj determinitaj dum la analiza periodo estas normalaj, tiam la kuracistoj planas transplanti la pankreaton kaj serĉi donacanton.
Specimeno de tiĉoj estas farata ĉe vivulo kaj unu kies cerbo estis konstatita morta.
Surbaze de la rezultoj de la provoj, entuta bonfarto, kaj ankaŭ kiom malbone efikas la pankreato, la kuracisto elektos intervenon por transplantado de pankreato.
- Kirurgio implikas transplantadon de tuta organo.
- Transplantaĵo de vosto aŭ alia lobo de la glando.
- Oni devas forigi la organon kaj parton de la duodeno.
- Intraŭna injekto de Langerhans-ĉeloj.
Kiam vi transplantas la tutan pankreaton, prenu ĝin kun parto de la duodeno 12. Tamen la glando povas esti konektita al la malgranda intesto aŭ veziko. Se nur frakcio de la pankreato estas transplantita, tiam la kirurgia interveno konsistas en la forigo de pankreata suko. Por fari tion, uzu 2 metodojn.
- Blokado de la elira kanalo uzante neoprenon.
- La forigo de organa suko en la malgrandan inteston aŭ vezikon. Kiam la suko estas elĵetita en la vezikon, la risko disvolvi infekton malpliiĝas.
Transplantaĵo de la pankreato, kiel la reno, estas farita en la ilia foso. La procedo estas komplika kaj longa. Ofte la operacio estas farata sub ĝenerala anestezio, kio reduktas la riskon de gravaj komplikaĵoj.
Okazas, ke ili establas la spinalan tubon, pro kio oni donas anestezon post transplantado por malpezigi la malsanon.
Kirurgia traktado de la glando laŭ etapoj:
- Donacanto estas donita kuracilo por anticoagulado tra la uterina arterio, tiam oni uzas konservativan solvon.
- Tuj poste, la organo estas forigita kaj malvarmetigita per malvarma sala solvo.
- Faru planitan operacion.Disdono fariĝas al la ricevanto, tiam sana glando aŭ porcio estas transplantita en la ileal-fosa zono.
- Arterioj, vejnoj kaj la organa elireja kanalo estas kombinitaj laŭ etapoj.
Se la paciento ŝanĝas en la laboro de la renoj kontraŭ diabeto, tiam duobla operacio eblas. Ĉi tio pliigos la eblojn de favora rezulto.
Kun sukcesa transplantado, la paciento rapide revenos al normala karbonhidrata metabolo, tial li ne bezonas regule injekti insulinon, ŝanĝante al imunosupresemaj tablojdoj. Ilia uzo ne permesos la transplantitan pankreaton esti malakceptita.
Imunosupresa terapio estas farata per la uzo de 2-3 drogoj, kiuj havas malsaman mekanismon.
Kiel ĉiu surgicalirurgia solvo al la problemo, enplantiĝo povas provoki la disvolviĝon de tiaj komplikaĵoj de diabeto, kies drogoj ne povas solvi la problemon.
- La formado de infekta fenomeno en la peritoneo.
- La ĉeesto de fluido en rondo de transplantita organo.
- La disvolviĝo de sangado ĉe diversaj intensniveloj.
Okazas, ke okazas malakcepto de la transplantita glando. Ĉi tio indikas la ĉeeston de amilazo en la urino. Kaj ankaŭ tio estas detektita se biopsio estas farita. Fero komencos pligrandiĝi. Ecografia skanado estas preskaŭ neeble detekti, ĉar la korpo havas malklarajn randojn.
Traplanta kirurgian kuracadon implikas longan kaj malfacilan resanigon por la paciento. Ĉi-foje oni donas al li imunosupresivajn drogojn, por ke la organo bone radiku.
Ĉu la pankreato povas kuraciĝi post transplantado?
Laŭ statistiko, postvivado post pankreata transplantado estas observata ĉe 80% de pacientoj dum periodo ne pli ol 2 jaroj.
Se transplantas pankreato de sana donacanto, la prognozo estas pli favora, kaj preskaŭ 40% de pacientoj vivas pli ol 10 jarojn, kaj 70% de tiuj, kiuj vivas ne pli ol 2 jarojn.
La enkonduko de korpaj ĉeloj per la intravena metodo pruvis sin ne de la plej bona flanko, la tekniko nun finiĝas. La komplekseco de ĉi tiu metodo kuŝas en la nesufiĉo de unu glando por akiri de ĝi la deziratan nombron da ĉeloj.
Pankreata transplantado por diabeto
Unu el la plej gravaj organoj de la homa korpo estas la pankreato.
Ĝi situas en la abdomena kavo kaj plenumas kelkajn funkciojn, el kiuj la plej grava estas la sintezo de enzimoj implikitaj en digesto (ekzokrina) kaj formado de hormonoj implikitaj en la metabolo de karbonhidratoj. Malĝusta agado de la organo povas kaŭzi sufiĉe gravajn konsekvencojn - disvolviĝon de pankreata nekrozo, diabeto mellitus kaj en iuj kazoj morto. Foje, pro diversaj diversaj kialoj, fero ĉesas plenumi siajn funkciojn parte aŭ tute, do la demando ekestas pri ĝia transplantado.
Nuntempe, transplantaj operacioj estas farataj en multaj landoj, kio permesas al ni paroli pri la konstanta disvolviĝo de medicino tiudirekte. Unu el la specimenoj de pankreata transplantado por diabeto de tipo 1 estis redonita en 1891, tio estis tridek jarojn antaŭ la malkovro de insulino, tamen tia operacio unue estis farita en 1966 en Ameriko.
Hodiaŭ medicino faris gravan paŝon en la kampo de pankreata transplantado, pro la uzo de ciklosporino A en kombinaĵo kun steroidoj.
Diagnozo, indikoj kaj kontraŭindikoj por kirurgio
La efikeco kaj sukceso de la kompletigo de la operacio dependas de multaj faktoroj, ĉar ĉi tiu procedo estas montrita nur en ekstremaj kazoj kaj havas sufiĉe altan koston. Ĉiu paciento devas suferi serion de ekzamenoj kaj diagnozoj, laŭ la rezultoj, pri kiuj la kuracisto decidas la taŭgecon de la procedo.Estas pluraj tipoj de diagnozoj, inter kiuj la plej signifaj estas jenaj:
- Profunda ekzameno fare de terapeŭto kaj konsultado de tre specialigitaj kuracistoj - gastroenterologo, kirurgo, anestezisto, dentisto, ginekologo kaj aliaj,
- Ultrasona ekzameno de la kora muskolo, peritoneaj organoj, brusto-radiografio, elektrokardiogramo, komputita tomografio,
- Diversaj specimenoj de sango
- Speciala analizo, kiu identigas la ĉeeston de antigenoj, gravas por kongrua histo.
Ĉar ĉia kirurgia manipulado estas sufiĉe danĝera procedo por la paciento, estas kelkaj indikoj sub kiuj transplantado de la pankreato estas la sola ebla eblo por certigi normalan homan agadon:
- Pankreata transplantado en diabeto mellitus de tipo 1 antaŭ la apero de seriozaj komplikaĵoj de ĉi tiu malsano, kiel retinopatio, kiu povas disvolviĝi al blindeco, vaskulaj patologioj, diversaj specoj de nefropatio, hiperbiliteco,
- Malĉefa diabeto mellitus, kiu povas esti kaŭzita de speciala kurso de pancreatito, en kiu kreskas pankreata nekrozo, pankreata kancero, pacienca imuneco al insulino, hemokromatozo,
- La ĉeesto de strukturaj lezoj de organaj histoj, inkluzive de malignaj aŭ benignaj neoplasmoj, vasta morta histo, diversaj specoj de inflamoj en la peritoneo.
Ĉiu el ĉi-supraj indikoj estas iom kontraŭdira, tial la demando pri farebleco de transplantado estas konsiderata por ĉiu paciento individue kaj decidas kuracisto, kiu taksas ĉiujn riskojn kaj eblajn negativajn konsekvencojn de la proceduro.
Aldone al la indikoj, estas kelkaj kontraŭindikoj en kiuj efektivigi pankreatan transplantadon estas strikte malpermesita:
- La ĉeesto kaj disvolviĝo de malignaj neoplasmoj,
- Diversaj kormalsanoj en kiuj vaskula nesufiĉeco estas esprimita,
- Komplikaĵoj de diabeto
- La ĉeesto de pulmaj malsanoj, streko aŭ infektaj malsanoj,
- Toksomanio aŭ alkoholismo,
- Severaj mensaj malordoj,
- Malfortigita imuneco.
Gravas memori, ke operacioj de transplanta glando estas faritaj nur se la paciento estas en kontentiga kondiĉo kaj bonstato. Alie, estas risko de morto por la paciento.
Pankreata transplantado estas malofte farita kirurgia procedo, kies celo estas restarigi la taŭgan sekrecion de insulino en la korpo.
La kaŭzo de la operacio povas esti progresiva diabeto (kun simptomata aŭ minaca rena malsukceso) kaj aliaj kondiĉoj, en kiuj la organo ĉesas funkcii.
La pankreato havas du ĉefajn funkciojn. La unua estas la produktado de la folikulaj ĉeloj de digestaj enzimoj, kiuj trapasas la kanalon de la organo al la komuna bilia dukto kaj duodeno. Tie ili ludas gravan rolon en la digesto de proteinoj kaj grasoj.
Interna sekrecio estas pli kompleksa mekanismo, kiu permesas reguligi la nivelon de glukozo en la korpo.
Ĉi tiu abdomena organo plenumas sekretan funkcion. Pro ĝia strukturo, vaskularigo kaj situo, kirurgiaj proceduroj ĉe ĝia loko malfacilas plenumi.
Tamen, pancreataj transplantaj operacioj estas faritaj, ĉar paciento kun diabeto post transplantado povas sendependiĝi de la bezono de konstanta monitorado de sukero-niveloj kaj uzo de insulino. Longtempe, evitu seriozajn vivrimedajn komplikaĵojn.
Por kirurgoj, tia operacio estas vera defio. La pankreato estas neaktiva de tri arterioj:
- supera mezentera arterio,
- splena arterio,
- gastro duodena arterio.
Kun samtempa transplantado de la pankreato kaj renoj, ili estas enplantitaj en la pelvan regionon, sur la internan flankon de la iliaj ostoj, kaj la arterioj de ambaŭ organoj estas konektitaj al la internaj femoraj arterioj.
Leteroj de niaj legantoj
Mia avino malsanas kun diabeto de longa tempo (tipo 2), sed lastatempe komplikaĵoj iris sur ŝiaj kruroj kaj internaj organoj.
Mi hazarde trovis artikolon en la interreto, kiu laŭvorte savis mian vivon. Estis malfacile por mi vidi la turmenton, kaj la malbona odoro en la ĉambro frenezigis min.
Tra la kuracado, la avino eĉ ŝanĝis sian humoron. Ŝi diris, ke ŝiaj kruroj ne plu doloras kaj ulceroj ne progresis; la venontan semajnon ni iros al la oficejo de la kuracisto. Disvastigu la ligon al la artikolo
Pankrea transplantado estas farita por diabeto de tipo 1 aŭ tipo 2. Transplantaĵo de la glandula organo de la digesta sistemo estas la sola maniero komplete kuraci diabeton hodiaŭ, kio kondukas al normoglicemio sen bezono de ekzogena insulino.
Organo-transplantado de ekzokrina kaj endokrina sekrecio estas ekstreme kompleksa procedo, kiu estas akompanata de relative alta risko.
La kialo de invasiva interveno povas esti:
Kiel teni sukeron normala en 2019
- venki diabetajn ŝanĝojn
- la kurso de la malsano, en kiu rapide kreskas komplikaĵoj, kiuj povas konduki al severa handikapo, aŭ al morto.
La plej ofta indiko estas diabeto kun rena malsukceso. Tia paciento spertas insulinoterapion kaj samtempe regulan dializon. Pankreata transplantado al tiaj pacientoj okazas aŭ kune kun reno, aŭ post rena transplantado. Ĉi tio donas al la diabeta paciento la ŝancon plene resaniĝi.
Pacientoj kun ankoraŭ ne evoluintaj renaj komplikaĵoj de diabeto, sed kun klaraj signoj de pankreata nesufiĉo, rajtas fari la nomatan senaktivan transplantadon. Se la organo transplantita transplantas ĝuste kaj la transplantaĵo ne estas forpuŝita, la sano-stato de la paciento atingas la normon:
- li ne bezonas preni insulinon,
- li povas reveni al normala vivo kaj laboro.
Virinoj post sukcesaj transplantoj, malgraŭ la bezono uzi imunosupresorojn (por malebligi transplantajn mutaciojn), kapablas gravediĝi kaj naski infanojn.
La ceteraj (kvankam tre maloftaj) indikoj por transplantado estas:
- eksterkorpora pankreata nesufiĉo,
- pankreata cirozo,
- kondiĉo post efika forigo de pankreata kancero, sen ripeto de kancero.
Ĉi tiuj kondiĉoj kaŭzas simptomojn de insulina manko kaj malĉefaj diabetoj (kun ĉiuj ĝiaj asistantaj komplikaĵoj).
Transplantaĵo de la glandula organo de la digesta sistemo povas helpi normaligi la fiziologian kaj metabolan ekvilibron. Ĝi ankaŭ permesas kontraŭbatali vivminacajn komplikaĵojn, ĉefe severajn hipoksemojn kaj hiperglicemojn, kiuj povas okazi kun acidosis aŭ konduki al komo.
La efiko de pankreata transplantado sur riskaj faktoroj por kardiovaskulaj malsanoj kaj la malfruo en la disvolviĝo de iuj kronikaj komplikaĵoj ankaŭ pruviĝis.
Pankreata transplantado estas efika kuracado por diabeto. Transplanta operacio povas esti farita per tri ĉefaj manieroj:
- transplantado de la glandula organo mem,
- enplanta pankreas samtempe kun la renoj,
- transplantas de pankreato post rena transplantado.
Transplantaĵo de la pankreato mem (la tiel nomata altnivela transplantado) estas farata ĉe pacientoj kun normale laborantaj renoj, en kiuj estas observataj signifaj glicemiaj fluktuoj, malgraŭ la ĝusta kuracado kun insulino.
Ĉi tiu kondiĉo povas konduki al disvolviĝo de gravaj komplikaĵoj de diabeto, kaj kirurgio povas malebligi tion.
Ni ofertas rabaton al legantoj de nia retejo!
Tamen, transplantado de la pankreato mem efektiviĝas nur ĉe iuj pacientoj, ĉar ofte diabeto sukcesas detrui la renojn kaj konduki al aliaj komplikaĵoj. Tial estas pli konsilinde efektivigi samtempan transplanton de la reno kaj pankreato. Ĉi tiu estas la plej ofte farita speco de organo-transplantado en diabeto.
Vi ankaŭ povas fari pankrean transplanton kun antaŭe transplantitaj renoj, sed tiam tiaj organoj de du malsamaj donacantoj reduktas la eblojn de resaniĝo de la paciento.
Alternativo al la supraj metodoj estas transplantaĵo de pankreataj insuletoj de la pankreato. La esenco de la proceduro estas la transplantado de donacaj ĉeloj tra katetero. Tamen ĉi tiu tekniko malpli efikas ol transplantado de la tuta organo.
Pankreata transplantado (kombina kun rena transplantado) estas procedo, kiu povas restarigi la kapablon de la paciento funkcii kutime sen la bezono de insulino aŭ regula dializo.
Tia procedo helpos malhelpi vizian perdon, amputadon de la membroj kun sekundaraj gangrenaj ŝanĝoj. Dank 'al atingoj de moderna medicino, tio okazas en 60-70% de operacioj.
Tamen, la operacio malfacilas plenumi, komplikaĵoj estas eblaj. La plej oftaj estas:
- inflamo de la transplantita organo (kaŭzita de iskemio aŭ intensa manipulado dum kirurgio),
- transplantita organo nekrosis (pro tromboembolaj komplikaĵoj en vaskula anastomozo),
- transplantaĵo de transplantaĵoj (kiuj eĉ povas postuli eksplodadon - forigo de enplantitaj organoj),
- sangrado, infektoj kaj postoperaciaj fistuloj.
En iuj kazoj, eblas ankaŭ, ke bone greftita greftado (sen signoj de fiasko) ne plenumas sekretan funkcion. Tial la kvalifiko de la paciento por pankreata transplantado ne estas simpla procezo. Ĝi postulas individuan takson de la stato de la paciento fare de multaj specialistoj.
La procento de komplikaĵoj estas sufiĉe alta. Eĉ en centroj kie tre kvalifikitaj specialistoj laboras, komplikaĵoj estiĝas en 31-32% de pacientoj. La postoperacia reaktiva kurso dependas de la ĝusta elekto de la donacanto por la ricevanto.
La ĉefaj riskaj faktoroj por postoperaciaj komplikaĵoj en paciento:
Ĉirkaŭ 10-20 procentoj de postoperaciaj komplikaĵoj inkluzivas transplantan trombozon. En 70 procentoj, ĝi estas detektita ene de sep tagoj post kirurgio (kutime necesas forigo de transplantita organo).
Sangrado estas konsiderata unu el la kaŭzoj de komplikaĵoj post organa transplantado. Ĝi povas esti asociita kun vaskula anastomosis-liko, intra-abdomena sangado kaj sangado en la gastrointestina vojo.
Pankreata inflamo ofte rezultas de iskemia damaĝo kaŭzita de transplantado. Ĉi tio povas daŭri ĝis 3-4 semajnojn post kirurgio. Intestina fistulo - kutime aperas dum la unuaj tri monatoj post enplantado, manifestiĝas en akra abdomina doloro. Plej multaj pacientoj postulas rapidan kirurgian intervenon.
Inter tri monatoj post kirurgio, intra-abdominalaj infektoj povas disvolviĝi. Kontribuantaj faktoroj estas:
- maljuneco de la donacanto,
- la uzo de peritoneala dializo antaŭ transplantado,
- longa tempo de malvarma iskemio,
- pankreata inflamo kaj imunosupreso uzanta sirolimus.
Intraperitoneaj fungaj infektoj - pliigas la postoperacian morton de pacientoj.
Antaŭ ol efektivigi la procedon por transplantado de la sekrecia pankreata organo, oni konsideras faktorojn, en kiuj kontraŭindiki la operacion:
- malignaj tumoroj
- progresiva iskemia kardiopatio,
- mensaj malordoj
- malfortigita imunsistemo aŭ aidoso,
- altnivelaj aterosclerotikaj ŝanĝoj,
- kronika spira malsukceso,
- kronikaj infektoj virales kaj bakteriaj, kiuj ne povas esti traktataj,
- aĝo (kirurgio ne rekomendas al personoj pli aĝaj ol 45 jaroj).
La ĉefa malpermeso de la transplanta proceduro estas kiam ekzistas malignaj kanceroj en la korpo, same kiel severaj mensaj malordoj. Ĉiu malsano akra formo devas esti forigita antaŭ kirurgio.
Diabeto ĉiam kondukas al mortigaj komplikaĵoj. Troa sango-sukero estas ege danĝera.
Aleksandro Myasnikov en decembro 2018 donis klarigon pri kuracado de diabeto. Legu plene
Pankreata transplantado por diabeto
Unu alternativa traktado estas pankreata transplantado por diabeto. La operacio helpas forigi dependecon de la ĉiutaga administrado de insulino, tia terapio rilatas al pacientoj kun diabeto tipo 1, tamen tipo 2 povas indiki indikojn por tia interveno. Sed pacientoj postulas konsideri ĉiujn eblajn riskojn ligitajn al kirurgio, kaj la fakto, ke en la plej multaj kazoj necesas dumviva kuracista subteno por eviti malakcepton.
Pankreata transplantado estas farita por pacientoj suferantaj de komplika kurso de la suba malsano. La pankreato estas tre fragila organo kaj ĝia transplantado estas asociita al multaj riskoj kaj komplikaĵoj, tial ĝi efektiviĝas nur kiam absolute necesas. Indikoj por uzo estos la sekvaj specoj de komplikaĵoj de la malsano:
- severa rena malsukceso aŭ ŝanĝo al hemodializo por pacientoj kun diabeto mellitus,
- la ĉeesto de rena enplantaĵo en pacientoj diagnozitaj kun diabeto,
- manko de respondo al kuracado kontraŭ insulino,
- severaj formoj de karbonhidrata perturbo.
Reen al la enhavo
En medicina praktiko, plena aŭ parta pankreata transplantado estas uzata. Kiam transplantas donacan organon, kuracistoj ne forigas la pankreaton de la paciento, kiel estas kutimo por kora aŭ rena transplantado. Praktiku samtempan aŭ sinsekvan transplantadon de la splito, samtempe kun la reno. Tia operacio donas pozitivan rezulton en granda procento de kazoj. Kuracista praktikado faras tiajn specojn de pankreata kirurgio:
Efika tekniko por kuracado de la malsano estas konsiderata kiel persa ĉelo de la insuloj de Langerhans.
- Transplantaĵo de donacanto - operacio estas farita kun disekcio de la abdomena kavo.
- Transplantaĵo de ĉeloj de Langerhans - insuletoj de ĉeloj estas prenitaj de unu aŭ pli da donacintoj kaj estas enplantitaj en la portalan vejnon de la hepato de la paciento per katetero.
- Samtempa transplantado de la splito kaj reno, ĉi tiu proceduro estas asociita kun pliigita risko, sed havas pli grandan procenton de pozitiva dinamiko.
- Transplantaĵo de donacaj ĉeloj per speciala aparato, kiu nutras al ili oksigenon kaj malhelpas la procezon de malakcepto (sub studo).
- Transplantaĵo de betaĉeloj, kiuj produktas insulinon.
Reen al la enhavo
Pankreata kirurgio estas asociita kun granda risko, ĉar ĉi tiu organo estas sufiĉe delikata kaj damaĝaj ĉeloj ne povas esti restarigitaj, kiel hepataj ĉeloj. Post transplantado de donacanta organo, en la plej multaj kazoj necesas dumviva administrado de drogoj por subpremi la imunan respondon al fremda korpo - malakcepto.
La transplantado de insulaj ĉeloj de Langerhans ne asocias kun severa streso por la korpo kaj ne bezonas postan administradon de imunosupresivaj drogoj. Ĉar la ĉeloj estas enplantitaj rekte en la cirkulan sistemon, la efiko de la procedo estas observata tuj post la proceduro. En la sekvaj tagoj, ĉela funkcio pliiĝas.
Paciento, kiu decidas transplanti, devas certigi, ke la risko por lia vivo pravigas la danĝerojn asociitajn kun la operacio kaj la konsekvencojn, kiujn ĝi devos vivi rezulte de la operacio.
Nova disvolvo de israelaj sciencistoj estas speciala aparato, en kiu estas metitaj ĉeloj de sana donacanto, ili ligas al la korpo de la paciento per specialaj tuboj kaj produktas la ĝustan dozon de insulino en lia sango. Laŭ la sama sistemo, ĉeloj ricevas oksigenon, dum ili restas protektitaj kontraŭ la imuna respondo, sed tiaj aparatoj ankoraŭ disvolviĝas. Kiel beta-ĉela transplantado, kiu ankaŭ povas revolucii la kuracadon de diabeta malsano.
Kontraŭindikoj al pancreata transplantado en diabeto
La operacio estas kontraŭindikata en kancero. Vi ne povas transplanti pacientojn kun psikozoj aŭ severaj perturboj en la funkciado de la nerva sistemo. Alia kontraŭindiko estos la ĉeesto de severa kardiovaskula malsano. Operacio ne plenumas kaj se ĉeestas severaj infektaj malsanoj, ĝis ili estas forigitaj.
Yurkov, I.B. Manlibro pri hormonaj malsanoj kaj malsanoj / I. B. Yurkov - M.: Fenikso, 2017 .-- 698 p.
Moroz B. T., Khromova E. A., Shustov S. B., et al. Novaj teknologioj en operaciaj periodontikoj en kompleksa kuracado de pacientoj kun diabeto mellitus de tipo 2, Nauka Presejo - M., 2012. - 160 p.
Malakhov G.P. Resaniga Praktiko, Libro 1 (diabeto kaj aliaj malsanoj). SPb., Eldonejo "Genesha", 1999, 190 pp., Ekst. 11.000 ekzempleroj- Zholondz M.Ya. Nova kompreno pri diabeto. Sankt-Peterburgo, eldonejo "Doe", 1997.172 p. Reproduktado de la sama libro kun titolo "Diabeto. Nova kompreno. ” SPb., Eldonejo "Ĉiuj", 1999., 224 paĝoj, aperigado de 15.000 ekzempleroj.
- Vinogradov V.V. Tumoroj kaj kistoj de la pankreato, Ŝtata Eldonejo de Medicina Literaturo - M., 2016. - 218 p.

Lasu min prezenti min. Mi nomiĝas Elena. Mi laboras kiel endokrinologo dum pli ol 10 jaroj. Mi kredas, ke mi estas nuntempe profesia en mia kampo kaj mi volas helpi ĉiujn vizitantojn de la retejo por solvi kompleksajn taskojn kaj ne tiel. Ĉiuj materialoj por la retejo estas kolektitaj kaj zorge prilaboritaj por transdoni kiel eble plej multajn necesajn informojn. Antaŭ ol apliki tion, kio estas priskribita en la retejo, deviga konsultado kun specialistoj ĉiam necesas.
Indikoj por transplantado
En medicina praktiko oni distingas modernajn metodojn por elimini la malsanon.
- Aparataj traktadmetodoj.
- Pankrea kirurgio.
- Transplantado de la pankreato.
- Pankreata insuleta transplantado.
Pro la fakto, ke en diabeta patologio eblas identigi metabolajn movojn, kiuj disvolviĝis pro ŝanĝoj en la natura aktiveco de beta-ĉeloj, patologia terapio estos antaŭdeterminita per la procedo por anstataŭigo de insuletoj de Langerhans.
Ĉi tiu kirurgia kuracado helpas solvi malkonsekvencojn en metabolaj fenomenoj aŭ garantii formadon de severaj ripetaj komplikaĵoj de la manifestiĝo de diabeto, kiu estas submetita al glukozo, sendepende de la alta kosto de kirurgia kuracado.
En diabeto, ĉi tiu decido estas fondita.
La insulaj ĉeloj de la korpo estas nekapablaj dum longa periodo respondecigi la reguladon de karbonhidrata metabolo en pacientoj. Tial oni uzas ĉifonojn de anstataŭado de la insuloj de Langerhans de la donacaj glandoj, en kiuj oni konservas sian propran agadon maksimume. Ĉi tiu fenomeno atendas la haveblecon de cirkonstancoj por normoglicemio kaj alia blokado de metabolaj mekanismoj.
En iuj situacioj, eblas efektive atingi la kontraŭan formadon de la evoluintaj komplikaĵoj de diabeta malsano aŭ ĉesigi ilin.
Pankreata transplantado en diabeta patologio estas danĝera procedo, ĉar tiaj intervenoj estas faritaj nur en la plej ekstremaj situacioj.
Pankreata organo-transplantado estas ofte farita por homoj, kiuj suferas ambaŭ diabeton de tipo 1 kaj la 2-an kun rena malsupereco, jam manifestita antaŭ ol la paciento komencos sperti neinversigeblajn komplikaĵojn en la formo de:
- retinopatio kun la kompleta perdo de la kapablo vidi
- malsanoj de grandaj kaj malgrandaj vazoj,
- neuropatioj
- nefropatio,
- endokrina malsupereco.
Transplanta glando ankaŭ efektiviĝas en la ĉeesto de malĉefa diabeta malsano provokita de pankreata nekrozo, kiu fariĝis komplikaĵo de pancreatito en akra fazo kaj malbona pancreata formado, sed se la malsano estas en la stadio de formiĝo.
Ofte la transplanta faktoro estas hemokromatosis, same kiel la imuneco de la viktimo al sukero.
En sufiĉe maloftaj situacioj, transplantado de la glando por diabeto estas preskribita al pacientoj kun kelkaj patologioj.
- Nekrozo de pankreata histo.
- Damaĝo al la glando per tumora formado de benigna aŭ maligna kurso.
- Purulenta inflama fenomeno en la peritoneo, kiu kondukas al disvolviĝo de severa damaĝo al la pankreata histo, ne kapabla al iu ajn terapio.
Ofte, kun apero de rena malsupereco, la paciento kune kun pankreata transplantado bezonos renan operacion faritan tuj kun la pankreato.
Kontraŭindikoj de transplantado
Krom indikoj, transplantado de pankreato ne fareblas pro diversaj kialoj.
- Ĉeesto kaj formado de neoplasmoj de malsupera kurso.
- Kormalsano, karakterizata de severa vaskula nesufiĉo.
- Komplikaĵoj de diabeto.
- Ĉeesto de pulmaj patologioj, streko, infekta kurso.
- Toksomanio al alkoholo, drogoj.
- Malordoj de severa mensa manifestiĝo.
- Malfortaj protektaj funkcioj de la korpo.
- Aidoso
Kirurgia traktado estas ebla se la kondiĉo de la paciento estas kontentiga. Alie, estas risko de morto.
Diagnozo antaŭ transplantado
Antaŭ ol identigi la eblecon de kirurgia interveno kaj kazoj implikantaj transplanton, aro da ekzamenoj estas efektivigitaj. La studo inkluzivas la jenajn diagnozajn mezurojn:
- analizo de sango tipo,
- komputila tomografio,
- elektrokardiogramo
- sangotesto ĉe la biokemia nivelo,
- ultrasona diagnozo de la kora muskolo, peritoneo,
- sanga serologio,
- analizo de urino kaj sango,
- studo de antigenoj de kongrua histo,
- X-radioj de la esterno.
La paciento bezonos plenan ekzamenon de terapeŭto, kirurgo, gastroenterologo. Foje vi bezonas ekzamenon kun tiaj kuracistoj:
- endokrinologo
- kardiologo
- ginekologo
- la dentisto.
Danke al ampleksa diagnozo eblas identigi la minacon de malakcepto de la transplantita organo. Se ĉiuj indikiloj determinitaj dum la analiza periodo estas normalaj, tiam la kuracistoj planas transplanti la pankreaton kaj serĉi donacanton.
Specimeno de tiĉoj estas farata ĉe vivulo kaj unu kies cerbo estis konstatita morta.
Kiel funkcias la transplanta operacio?
Surbaze de la rezultoj de la provoj, entuta bonfarto, kaj ankaŭ kiom malbone efikas la pankreato, la kuracisto elektos intervenon por transplantado de pankreato.
- Kirurgio implikas transplantadon de tuta organo.
- Transplantaĵo de vosto aŭ alia lobo de la glando.
- Oni devas forigi la organon kaj parton de la duodeno.
- Intraŭna injekto de Langerhans-ĉeloj.
Kiam vi transplantas la tutan pankreaton, prenu ĝin kun parto de la duodeno 12. Tamen la glando povas esti konektita al la malgranda intesto aŭ veziko.Se nur frakcio de la pankreato estas transplantita, tiam la kirurgia interveno konsistas en la forigo de pankreata suko. Por fari tion, uzu 2 metodojn.
- Blokado de la elira kanalo uzante neoprenon.
- La forigo de organa suko en la malgrandan inteston aŭ vezikon. Kiam la suko estas elĵetita en la vezikon, la risko disvolvi infekton malpliiĝas.
Transplantaĵo de la pankreato, kiel la reno, estas farita en la ilia foso. La procedo estas komplika kaj longa. Ofte la operacio estas farata sub ĝenerala anestezio, kio reduktas la riskon de gravaj komplikaĵoj.
Okazas, ke ili establas la spinalan tubon, pro kio oni donas anestezon post transplantado por malpezigi la malsanon.
Kirurgia traktado de la glando laŭ etapoj:
- Donacanto estas donita kuracilo por anticoagulado tra la uterina arterio, tiam oni uzas konservativan solvon.
- Tuj poste, la organo estas forigita kaj malvarmetigita per malvarma sala solvo.
- Faru planitan operacion. Disdono fariĝas al la ricevanto, tiam sana glando aŭ porcio estas transplantita en la ileal-fosa zono.
- Arterioj, vejnoj kaj la organa elireja kanalo estas kombinitaj laŭ etapoj.
Se la paciento ŝanĝas en la laboro de la renoj kontraŭ diabeto, tiam duobla operacio eblas. Ĉi tio pliigos la eblojn de favora rezulto.
Kun sukcesa transplantado, la paciento rapide revenos al normala karbonhidrata metabolo, tial li ne bezonas regule injekti insulinon, ŝanĝante al imunosupresemaj tablojdoj. Ilia uzo ne permesos la transplantitan pankreaton esti malakceptita.
Imunosupresa terapio estas farata per la uzo de 2-3 drogoj, kiuj havas malsaman mekanismon.
Kiel ĉiu surgicalirurgia solvo al la problemo, enplantiĝo povas provoki la disvolviĝon de tiaj komplikaĵoj de diabeto, kies drogoj ne povas solvi la problemon.
- La formado de infekta fenomeno en la peritoneo.
- La ĉeesto de fluido en rondo de transplantita organo.
- La disvolviĝo de sangado ĉe diversaj intensniveloj.
Okazas, ke okazas malakcepto de la transplantita glando. Ĉi tio indikas la ĉeeston de amilazo en la urino. Kaj ankaŭ tio estas detektita se biopsio estas farita. Fero komencos pligrandiĝi. Ecografia skanado estas preskaŭ neeble detekti, ĉar la korpo havas malklarajn randojn.
Prognozo post transplanta kirurgio
Traplanta kirurgian kuracadon implikas longan kaj malfacilan resanigon por la paciento. Ĉi-foje oni donas al li imunosupresivajn drogojn, por ke la organo bone radiku.
Ĉu la pankreato povas kuraciĝi post transplantado?
Laŭ statistiko, postvivado post pankreata transplantado estas observata ĉe 80% de pacientoj dum periodo ne pli ol 2 jaroj.
Se transplantas pankreato de sana donacanto, la prognozo estas pli favora, kaj preskaŭ 40% de pacientoj vivas pli ol 10 jarojn, kaj 70% de tiuj, kiuj vivas ne pli ol 2 jarojn.
La enkonduko de korpaj ĉeloj per la intravena metodo pruvis sin ne de la plej bona flanko, la tekniko nun finiĝas. La komplekseco de ĉi tiu metodo kuŝas en la nesufiĉo de unu glando por akiri de ĝi la deziratan nombron da ĉeloj.
Tipoj de Glandaj Transplantaĵoj
Radikala traktado povas esti farata en malsamaj volumoj. Dum la operacio, transplantis:
- individuaj segmentoj de la glando (vosto aŭ korpo),
- pankreatoduodenala komplekso (tute la tuta glando kun segmento de la duodeno tuj apuda al ĝi),
- tute fero kaj renoj samtempe (90% de kazoj),
- pankreato post antaŭplena rena transplantado,
- kulturo de beta-donacaj ĉeloj produktantaj insulinon.
La volumeno de kirurgio dependas de la amplekso de damaĝo al la histoj de la organo, la ĝenerala stato de la paciento kaj la enketaj datumoj. La decido estas farita de la kirurgo.
La operacio estas planita, ĉar ĝi postulas seriozan preparadon de la paciento kaj la transplantado.
Por ke la paciento efike estu traktata kun pankreata kuracilo por diabeto, necesas ekscii, kian malsanon li disvolvis. Dependas de multaj faktoroj. La ĉefa rolo estas ludata de la aĝo kaj patogenezo de la malsano.
Diabeto mellitus rilatas al la patologio de la endokrina pankreato. Ĝi estas reprezentata de insuletoj de Langerhans kaj okupas nur 2% de la volumo de la tuta organo.
La insuloj estas formitaj de malsamaj ĉeloj laŭ strukturo kaj funkcio. Ili estas kunigitaj per sekrecio de hormonoj - la aktivaj komponentoj, kiuj kontrolas diversajn specojn de metabolo, digesto kaj kresko.
Ĝenerale oni distingas 5 specojn de endokrinaj ĉeloj, kiuj ludas gravan rolon en la produktado de hormonoj. Inter ili estas asociitaj kun karbonhidrata metabolo:
- beta-ĉeloj (60%) kiuj produktas insulinon kaj en malgranda kvanto - amilino, ankaŭ implikitaj en la regulado de sukero-niveloj,
- alfa-ĉeloj (25%) sekreciaj glucagonoj - antagonisto de insulino (detruas grasojn, pliigante la kvanton de glukozo en sango).
La tuta vario de operacioj sur la pankreato estas dividita en grupojn, laŭ la volumo kaj metodo de interveno. Laŭ volumo, ili povas esti organ-konservantaj aŭ kun la forigo de la glando aŭ ĝia parto.
Operacioj pri konservado de organoj
Plej multaj pankreataj transplantaj operacioj estas farataj samtempe kun rena transplantado en pacientoj kun tipo I-diabeto kaj samtempa rena malsukceso. La dua plej granda grupo inkluzivas pacientojn, kiuj suferas pankreatan transplanton post rena transplantado.
La lasta grupo inkluzivas pacientojn, kiuj ne havas renan malsukceson, kiuj spertas transplantadon de la pankreato sole. La procento de unujara transplanta supervivo en la grupo de izolita pankreata transplantado estas 70-75%, kompare kun 80-85% inter pacientoj post samtempa kaj ne samtempa transplantado de la pankreato kaj reno.
Simptomoj de malakcepto de transplantoj post izolita pankreata transplantado, kiel regulo, manifestiĝas ĉefe per rena damaĝo. En pacientoj kun diabeto mellitus de tipo I, la aldono de pankreata transplantado al rena transplantado ne kaŭzas signifan kreskon de la nombro de kromefikoj por la paciento kaj por la transplantado.
Pli ol du trionoj de pacientoj post samtempa transplantado de la pankreato kaj renoj ne plu dependas de
La sekva priskribas anestezajn procedojn por pancreatia transplantado en diabeto mellitus.
Transplantologoj povas plenumi la jenajn specojn de pankreataj transplantaj operacioj:
- Traplanto de tuta glando
- Transplantaĵo de glanda vosto,
- Transplantado de parto de la korpo de la glando,
- Transplantaĵo de la pankreo-duodena (glando kaj parto de la duodena) komplekso,
- Intraŭna administrado de beta-ĉela kulturo de la glando.
La difino de la tipo de pankreata transplanta kirurgio estas determinita post analizo de ĉiuj datumoj akiritaj dum la diagnoza ekzameno de la paciento. Ĝi dependas de la trajtoj de la damaĝo al la glanda histo kaj de la ĝenerala stato de la korpo de la paciento.
La operacio mem efektiviĝas post prepari la pacienton por ĝenerala anestezio kaj malŝalti la konscion de la paciento. La daŭro de tiaj kirurgiaj intervenoj estas determinita de la komplekseco de la klinikaj kazoj, la preparo de la transplanta kirurgo kaj la anestesiologia teamo.
Depende de la evoluo de la patologia kondiĉo, diabeto havas diversajn manifestaĵojn. Unue, la paciento sentas doloron, suferas digestan ĉagrenon, kaj tiam diagnozo estas diagnozo.
En la komenca stadio de disvolviĝo, oni observas primara metabola karbohidrata malordo, kiu manifestiĝas per malkresko en sukera koncentriĝo. Jen kiel pankreata diabeto manifestiĝas.La manko de insulino kondukas al diabeta ketoacidozo, grandaj, mezaj kaj malgrandaj vazoj estas tuŝitaj en maloftaj kazoj.
La restarigo de la pankreato en ĉi tiu speco de malsano efektiviĝas per sulfonilureaj preparoj, taŭga nutrado kaj fizika agado.
En tipo 2 diabeto, glukozo-niveloj pliiĝas. Patologio estas akompanata de akra doloro en la supra abdomeno kaj malobservo de la digesto de manĝaĵoj. La malsano disvolviĝas en pluraj stadioj:
- Periodoj de pligraviĝo de la inflama procezo en la glando alternas kun remisioj.
- Iritado de beta-ĉeloj kaŭzas malordan metabolon de karbonhidratoj.
- Diabeto de tipo 2 komencas formiĝi.
Kun la komenco de la disvolviĝo de la malsano, homo suferas de:
- konstanta seka buŝo
- la nekapablo kvietigi vian soifon
- pliigante la kvanton de urino produktita,
- malpliiĝo aŭ akra kresko de korpa pezo,
- severa haŭto jukanta kaj sekeco,
- hipersensemo al la apero de abscesa erupcio sur la haŭto,
- malforteco kaj ŝvito,
- malbona vundo resanigo.

Ĉi tiuj estas signoj, kiuj indikas la aperon de la disvolviĝo de la malsano. Vi ne povas ignori ilin. Necesas konsulti kuraciston kaj fari ekzamenon.
Laboratoria esplorado
Laboratoria diagnozo estas bezonata dum la kontrolado de la diagnozo. Analizoj ebligas taksi la gradon de funkcia damaĝo de la organo.
Plie, estas determinita malobservo de ekskrementa (la nivelo de produktitaj digestaj enzimoj) kaj inkretoriaj (sukero en sango kaj urino) funkcioj de la glando, same kiel inflamaj ŝanĝoj en najbaraj organoj, kiuj ĉiam akompanas pancreatiton (nivelojn de transaminazoj, bilirubino kaj ĝiaj frakcioj, totalan proteinon kun ties komponantoj).
- ĝenerala sango-testo - ĝi determinas la ĉeeston de inflama procezo en la momento de la studo (pliigita ESR, leŭkocitito),
- biokemiaj studoj: diastazo de sango kaj urino, sango sukero kaj urino, koprogramo.
Kaze de foja kresko de sango sukero aŭ kun normalaj nombroj, sed kun plendoj de soifo, foje seka buŝo, necesas determini sangan sukeron kun karbonhidrata matenmanĝo aŭ TSH (testo pri toleremo al glukozo kiam oni detektas glukozon) kaj post 2 horojn post karba matenmanĝo). Tiel oni rimarkas latentan diabeton.
Instrumentaj diagnozoj
La plej vaste uzata ultrasono de la retroperitoneala spaco, kie troviĝas la pankreato, kaj la abdomena kavo.
Ultrasona ekzameno de la pankreato kaj abdomenaj organoj estas la plej sekura kaj plej konvena diagnoza metodo, kiu ne bezonas multan tempon, ne bezonas specialan preparadon, krom fasto antaŭ manipulado.

Ultrasono ebligas monitori kondiĉojn en la pankreato kaj spuri ilin dinamike, eĉ infano de iu aĝo povas toleri ĝin. Tial necesas fari ultrasonon unufoje ĉiujn ses monatojn por vidi kiel la fero estas restarigita post kuracado.
Se la procezo estas akra, ŝvelado de la glando estas observata, ĝia grandeco pliiĝas, kaj la denseco de histoj ŝanĝiĝas.
Kun longa kurso de diabeto, ekografiaj skanoj vidiĝas sur la ultrasono, ĉefe en la pankreata kapo, la grandeco de la organo mem fariĝas multe malpli alta ol kutime.
Pankreataj ŝanĝoj, videblaj en diabeto mellitus, havas bildon karakterizan por pancreatitaj malordoj. Plie, ŝanĝoj en najbaraj organoj estas samtempe determinitaj: la hepato kaj la veziko.
X-radiaj metodoj inkluzivas:
- Enketita radiografio kun la enkonduko de kontrasto permesas vidi grandajn kalkulojn en la duktoj, areoj de calcificación, mallarĝigado aŭ ekspansio de la Wirsung-dukto, kio estas nerekta signo de organikaj histaj ŝanĝoj aŭ kunpremo de granda kisto, tumoro, kalkulo.
- Endoskopa retrograda kololangiopancreatografio - kontrasta agento estas injektita el la duodeno en la duktojn de la glando per endoskopo.
- Angiografio - kontrasto (en vazoj) ankaŭ estas uzata.
- CT-skanado de la abdomena kavo kaj retroperitoneala spaco, kiu povas signife pliigi la probablecon diagnozi patologiajn ŝanĝojn.
Instrumentaj diagnozoj, aldone al ultrasono, inkluzivas:
- EFGDS (esophagofibrogastroduodenoscopy) por studi la kondiĉon de la muka membrano de la duodeno kaj stomako - ofte ĉi tiu patologio estas nerekta signo de inflamo de la pankreato aŭ ĝia komplikaĵo,
- MRI - magneta resonanca bildigo.
Pankreata diabeta kuracado
Diabeto mellitus en la plej multaj kazoj okazas en la fono de pancreatito. Ĉi tiuj du malsanoj rilatas, ĉar insulino, kiu okupiĝas pri karbonhidrata metabolo, estas produktata de beta-ĉeloj de la insuletoj de Langerhans, kiuj estas ĉirkaŭitaj de specialaj glandulaj strukturoj - akinioj, kiuj produktas digestajn enzimojn.
En la inflama procezo en la pankreato, ne nur la glandula histo kun ĝia eksokrina funkcio estas tuŝita, sed ankaŭ insuleto, kun la disvolviĝo de diabeto mellitus.
Tial kompleksa kuracado estas preskribita, inkluzive de:
- vivmodifo
- dieta manĝaĵo
- drogterapio
- kirurgiaj metodoj en severaj kazoj.
Endokrinologo povas preskribi receptojn por alternativa medicino kun malalta glicemio uzante kuracajn herbojn, kiuj influas sukerozon.
Drugoterapio
Kompleta drogterapio por pancreatito en diabeto estas la ĉefa kuracmetodo. La paciento estas observata de gastroenterologo kaj endokrinologo, ricevas drogojn malpliigantajn sukeron, kaj ankaŭ de komplekso de vitaminoj, vaskuloj, nootropikoj rilate al lezoj de la nerva kaj vaskula sistemo. La kvanto de kuracado dependas de glicemio kaj de la komplikaĵoj de diabeto.
- Terapia anstataŭiga enzimo - la dozo kaj daŭro de administrado dependas de la grado de organa damaĝo. Foje ĉi tiuj drogoj estas preskribitaj por vivo, same kiel hipoglucemaj.
- Antispasmodikoj kaj dolorigiloj en ĉeesto de dolora simptomo kaj ĝia severeco.
- Antisekretaj drogoj kun malsama mekanismo de agado: IPP (protonpumpiloj), H2-histamaj riceviloj, blokantoj. Tia terapio estas atribuita al la paciento por kuracado hejme. En akra pancreatito aŭ pligravigado de kronika kuracado efektiviĝas en hospitalo, komenciĝas en la intensiva prizorgunuo, kie aldonaj infuzaj solvoj, antifermentaj agentoj, narkotaj analgezoj estas uzataj.
Transplantaĵo de pankreas kiel resaniga metodo
Kiam vi uzas anstataŭan terapion, la efiko de ĝi eble ne estas en ĉiuj pacientoj, kaj ne ĉiuj povas pagi la koston de tia kuracado. Ĉi tio facile povas esti klarigita per la fakto, ke la drogoj por kuracado kaj ĝia ĝusta dozo estas sufiĉe malfacile elekteblaj, precipe ĉar necesas produkti ĝin individue.
Kuracistoj pelis serĉi novajn metodojn de kuracado:
- severeco de diabeto
- la naturo de la rezulto de la malsano,
- la malfacileco korekti komplikaĵojn de karbonhidrataj metaboloj.
Pli modernaj metodoj por forigi la malsanon inkluzivas:
- aparataj metodoj de kuracado,
- transplantado de pankreato,
- transplantas de pankreato
- insuleta ĉelotransplantaĵo.
Pro la fakto, ke en diabeto mellitus, metabolaj movoj, kiuj aperas pro misfunkciado de beta-ĉeloj, povas esti detektitaj, la kuracado de la malsano povas esti pro transplantado de insuletoj de Langerhans.
Tia kirurgia interveno povas helpi reguligi deviojn en la metabolaj procezoj aŭ fariĝi garantio por malebligi la disvolviĝon de seriozaj malĉefaj komplikaĵoj de la kurso de diabeto mellitus, dependanta de insulino, malgraŭ la alta kosto de kirurgio, kun diabeto ĉi tiu decido estas pravigita.
Insulaj ĉeloj ne kapablas dum longa tempo esti respondecaj pri la ĝustigo de karbonhidrata metabolo en pacientoj. Tial estas plej bone recurdi al alotransplantaĵo de la donacema pankreato, kiu maksimume retenis siajn funkciojn.Simila procezo implikas provizi kondiĉojn por normoglicemia kaj posta blokado de fiaskoj de metabolaj mekanismoj.
En iuj kazoj, ekzistas vera ŝanco reverti la disvolviĝon de komplikaĵoj de diabeto, kiuj komenciĝis aŭ ĉesigi ilin.
- Pankreata Ĉela Transplantaĵo
- Konkludoj
Progreso de la parta remesa fazo al la kronika fazo de dumviva insulina dependeco estas kutime karakterizata per laŭgrada malpliiĝo de la postrestanta funkcio de β-ĉeloj. Sed el klinika vidpunkto, ĝi povas pliiĝi kun aldono de interkurba malsano.
Nuntempe, ekzogena anstataŭa insulinoterapio restas la sola formo de anstataŭiga terapio por infanoj kaj adoleskantoj kun tipo 1-diabeto. Kvankam iuj aliaj eksperimentaj terapioj, kiel ekzemple pankreata ĉela transplantado, estas esploritaj.
Pankreata Ĉela Transplantaĵo
Pankrea transplantado estas eksperimenta kuracado por tipo 1-diabeto. Insula transplantado implicas alotransplantaĵon de izolitaj ĉeloj de donacanto al paciento per infuzaĵo en la hepaton.
Post ĉi tiu proceduro oni kutime preskribas imunosupresivajn drogojn. Ĝis nun la sukceso de ĉi tiu kuracado estas observata ĉe 60% de pacientoj.
Kun sukcesa enplantado de sufiĉa nombro da insulaj lagerganoj, rifuzo de insulino eblas en jaro.
Insula transplantado fariĝis pli sukcesa post la enkonduko de imunosupresoraj agentoj malpli toksaj al beta-ĉeloj kaj plibonigita teknologio por kolekti taŭgan nombron da fareblaj beta-ĉeloj kreskitaj en kulturo.
La nombro de subjektoj, kiuj restas insulin-dependaj, malpliiĝas kun dinamika observado. Estas bezonataj kelkaj donacaj pankreatoj por akiri taŭgan nombron da beta-ĉeloj en la transplantado.
Nuntempe, la ĉefa indiko estas traktado de nesentemo al tuja hipogluzemio, kiu ne povas esti traktata per aliaj metodoj. Kiel ekzemple plilongigita subkutana infuzaĵo de insulino en plenkreskuloj kun tipo 1-diabeto.
Ĉar ekzistas risko de nefrotokseco dum prenado de imunosupresivaj drogoj, la plej multaj terapiaj programoj inkluzivas pacientojn pli ol 18-jarajn kun adekvata daŭro de diabeto mellitus por taksi predisponon al disvolviĝo de diabetika nefropatio.
La enkonduko en klinikan praktikon de imunologia toleremo sen bezono de kronika imunosupresiva terapio estas la ĉefa celo de estonta terapio. Ebla terapio de hematopoietaj stelaj ĉeloj por indukto de toleremo kaj regenerado de insulaj ĉeloj en vivo kaj en vitro-neogenezo rapide disvolvas esplor-areojn.
Pankrea transplantado permesas atingi altan nivelon de postvivado de transplantoj dum 1 jaro. Sed estas signifaj kirurgiaj riskoj kaj la bezono de longtempa imunosupreso sen samtempa rena transplantado, kio ne permesas la uzon de ĉi tiu metodo ĉe infanoj kaj adoleskantoj.
Malgraŭ la sukceso de la supraj studoj, hodiaŭ ekzistas multaj kontraŭindikoj kaj limigoj. La ĉefa obstaklo por la vasta uzado de ĉi tiu metodo por trakti diabeton estas la manko de materialo por enplantado kaj la manko de financoj por plibonigi supervivon.
Sed esploristoj tra la mondo laboras pri ĉi tiu problemo. Precipe, unu el la plej bonaj metodoj por plibonigi postvivadon, speciala tegaĵo de pankreataj insuletoj estis ellaborita.
Kiu protektas ilin kontraŭ la imunsistemo kaj ne intermetas la liberigon de insulino. La alta kosto de pankreata insuleta transplantado ankaŭ malhelpas amasan enplantadon.
El la ĉefaj komplikaĵoj, oni rimarkas la eblecon de formado de malignaj tumoroj kaj infuzaĵo de imunosupresoraj rena funkcio.
Kio estas diabeto
Diabeto mellitus estas metabola malordo en la korpo, kiu disvolviĝas pro alta sango-sukero. Laŭ la WHO (Monda Organizaĵo pri Sano), ĉiu kvina loĝanto de la planedo havas diabeton. Hodiaŭ diabeto estas klasifikita kiel nekuracebla malsano. La respondo al la demando pri tio, ĉu tio veras aŭ ne, estas kompreni la diferencon inter la du specoj de diabeto.
Ĉu diabeto povas kuraci?
Ekzistas du specoj de diabeto: tipo I-diabeto (malgrasa diabeto, juna diabeto) kaj tipo II-diabeto (maljuna diabeto, troa diabeto). Malgraŭ similaj simptomoj, ĉi tiuj malsanoj estas kaŭzitaj de diversaj kaŭzoj kaj procezoj okazantaj en la korpo kaj tial ili estas traktataj alimaniere.
Se diabeto de tipo II pli asocias kun fizika senaktiveco, trorapideco, pliigita kolesterolo, kun aĝoj rilataj al aĝo, kiuj kondukas al malpli efikaj pankreatoj, tiam kuracado celas forigi ĉi tiujn problemojn.
La kuracado de tipo II-diabeto estas unue forigi malbonajn kutimojn, kaj la sorto de la paciento estas en liaj manoj.
Tipo I-diabeto estas nuntempe konsiderata nekuracebla malsano. En sana persono, normala sango-sukero-nivelo estas konservita helpe de la hormona insulino, kiu estas produktita de la pankreataj beta-ĉeloj.
En pacientoj kun diabeto mellitus, pro misfunkcio en la imunsistemo, la pankreato ĉesas produkti insulinon en la ĝustaj kvantoj. La procezo daŭras ĝis la kompleta morto de beta-ĉeloj.
Tial pacientoj estas devigitaj injekti insulinon ĉiutage, aŭ promeni kun insulinpumpilo. Krom ĉi tio, pacientoj faras sangajn sukerkestojn plurajn fojojn ĉiutage.
Teknologioj de Operacioj
Ekvilibra dieto estas unu el la ĉefaj elementoj en konservado de normalaj niveloj de sukero kaj pankreata funkcio.
Ŝanĝi vian dieton por tipo 2 diabeto helpos vin eviti medikamentojn.
Diabetikoj estas malpermesitaj manĝi facile digesteblajn karbonhidratojn kaj grasojn.
La organo de donacantoj estas metita en la ilianan fosaĵon (la reno ankaŭ estas metita tie) tra la mezlinia incizo laŭ la blanka linio de la abdomeno. Li ricevas arterian sangocirkuladon tra siaj vazoj el la aorto de la ricevanto.
Venosa elfluo estas tra la portala vena sistemo (ĉi tiu estas la plej fiziologia vojo) aŭ la malsupera vena cava. La pankreato estas kunligita kun la muro de la malgranda intesto aŭ la veziko de la paciento flanke.
La plej fiziologia kaj relative sekura metodo kun la plej bona prognozo de postvivado estas samtempa transplantado de la pankreato kaj reno. La kosto de tia operacio signife superas ĉiujn aliajn eblojn, necesas multe da tempo por ĝia preparado kaj konduto kaj la alta kvalifiko de la kirurgo.
Organotransplanta kirurgio kaj ĝia rezulto dependas rekte de pluraj faktoroj. Gravas konsideri:
- la volumo de transplantaj funkcioj plenumitaj en la momento de kirurgio,
- aĝo kaj ĝenerala stato de la donacanto en la momento de la morto,
- kongruo de donacaj kaj ricevantaj histoj en ĉiuj aspektoj,
- hemodinamika stabileco de la paciento.
Laŭ ekzistantaj statistikoj, la postviva indico post transplantado de pankreas de donacanto de kadavro estas:
- du jaroj - en 83% de kazoj,
- ĉirkaŭ kvin jaroj - je 72%.
Kiel trakti la pankreaton kun diabeto, la kuracisto decidas. Depende de la kondiĉo de la paciento, kuraciloj aŭ kirurgiaj metodoj de terapio estas preskribitaj por subteni la laboron de la korpo
Se subtenaj kuracmetodoj ne donis rezultojn, tiam pankreato en diabeto povas esti plibonigita nur per transplantado de sana organo al la paciento.Tia operacio ofte estas necesa por homoj kun ia ajn patologio. Kutime transplantitaj ĉeloj de la insuleto de Langerhans, kiuj respondecas pri la sintezo de insulino. Transplantaĵo por diabeto estas farita se:
- rezisto al injektita insulino manifestiĝas,
- metabolan malordon
- diabeto kaŭzis gravajn komplikaĵojn.
Ĝusta operacio certigas kompletan restarigon de la glando. La plej bona efiko povas esti atingita se transplantado estas farata en la komencaj stadioj de disvolviĝo de la malsano, ĉar en la estontaj malĉefaj malsanoj aliĝos diabeto, kio malfaciligos la resaniĝan procezon.
Depende de la teknologio de la operacio sur la pankreato, estas 3 tipoj:
Minimume invasa kirurgio
Ĉi tiuj estas laparoskopaj operacioj sur la pankreato, faritaj de pluraj malgrandaj incizoj sur la haŭto de la abdomeno. Video-laparoskopo kaj specialaj instrumentoj estas enkondukitaj per ili. La kirurgo monitoras la progreson de la operacio sur la ekrano. Post tiaj intervenoj, rehabilitado estas multe pli mallonga, kaj la daŭro de hospitalaj restoj reduktiĝas al pluraj tagoj.
Senbrilaj operacioj
Ili estas uzataj ĉefe por forigi tumorojn de glandoj. Ĉi tiuj inkluzivas radiurgurgion - forigon uzante direktitan potencan radiadon (ciber-tranĉilo), krioŝirurgion - tumoron frostigan, fokusitan ultrasonon, laseron kirurgion. Se la ciber-tranĉilo tute ne bezonas kontakton kun la korpo, aliaj teknologioj estas faritaj per sondilo enigita en la duodenon.
Post pankreata kirurgio, la prognozo dependas de la kurso de la postoperacia periodo, de la kvalito de la restaŭrado, de la disvolviĝo de komplikaĵoj, kaj ili ne maloftas. Inter la komplikaĵoj plej ofte disvolviĝas:
- Intra-abdomena sangado.
- Trombozo kaj tromboembolismo.
- Infekto, disvolviĝo de abscesoj, peritonito.
- La formado de pankreata fistulo.
Preskaŭ ĉiam la nepra konsekvenco de pankreata kirurgio estas enzima manko kaj digesta ĉagreno, kaj diabeto mellitus disvolviĝas kiam la vosto estas reekirita. Ĉi tiuj fenomenoj povas kompensi per nomumo de enzimaj preparoj-anstataŭantoj kaj hipoglucemaj agentoj.
Ĉiuokaze la vivo post pankreata kirurgio ŝanĝiĝas kaj bezonas esti reviziita. Antaŭ ĉio, necesas disigi malbonajn kutimojn kaj strikte aliĝi al dieto: ekskludi alkoholon, grasajn kaj spicajn pladojn, dolĉaĵojn.
Kion eblas post pankreata kirurgio? La dieto devas inkluzivi sufiĉan kvanton da proteinoj (malgrasa viando, fiŝo, dometo), fibro kaj vitaminoj: cerealoj, legomoj, fruktoj, herboj, teoj el kuracaj herboj. Manĝaĵo devas esti prenita almenaŭ 5 fojojn tage en malgrandaj porcioj.
Grava! Malsukceso sekvi dieton post kirurgio povas nuligi ĝiajn rezultojn kaj kaŭzi neripeteblan damaĝon al sano.
Ankaŭ necesas konduki sanan vivstilon, kombini fizikan agadon kun bona ripozo kaj esti regule observata de kuracisto.
Diabeto mellitus sole ne estas indiko por transplantado. Kirurgio povas esti rekomendita por:

ineficiencoj de konservativa kuracado,
Se la funkciado sukcesos, ĉiuj funkcioj de la organo estas plene restarigitaj. La transplantado estas plej efika en frua stadio de la malsano, ĉar poste malĉefaj malordoj, kiuj malhelpas naturan resaniĝon, aliĝas al la ĉefa malsano.
En la fono de progresiva retinopatio, la rezulto de kirurgia traktado povas esti kontraŭa, tamen la risko de komplikaĵoj ne superas la probablon de plimalbonigo post rifuzo de la operacio.
En diabeto mellitus de tipo I, kuracado kun insulino daŭras ĝis transplantado.Se la paciento suferas la medicinan kuracadon necesan por konservi sian sanon en optimumaj kondiĉoj, tiam la kuracista horaro restas senŝanĝa ĉe la tuta prepara preparo.
Sendepende de la speco de malsano, la paciento spertas ekzamenon de la kardiovaskula sistemo, spertas ĝeneralajn provojn, vizitas endokrinologon kaj nefrologon, kaj ankaŭ aliajn fakajn specialistojn en ĉeesto de komplikaĵoj de diabeto mellitus. Transplanta kuracisto devas taksi la staton de la pankreato kaj konatiĝi kun la rezultoj de studoj akiritaj ĉe la prepara stadio.
Baldaŭ antaŭ kirurgio, vi devas ĉesi preni sangajn diligantojn. Almenaŭ 8 horojn antaŭ la kirurgio, manĝaĵoj kaj fluidoj estas ĉesigitaj.
En tago post kirurgio, la paciento ne devas forlasi la hospitalan liton. Post tago, la uzo de likvaĵo estas permesata, post tri tagoj - la uzo de manĝaĵo estas akceptebla.
La pankreato komencas funkcii en normala reĝimo tuj post transplantado. Tamen reveno al la ĉiutaga vivo estas ebla ne pli frue ol semajnon post kirurgio.
Ene de du monatoj, kompleta resaniĝo okazas. Oni ofertas al la paciento drogojn por subpremi la imunosistemon por eviti malakcepton. Por ĉi tiu periodo, vi devas limigi kontakton kun aliaj homoj kaj resti en publikaj lokoj pro la alta risko de infekto.
Sendepende de la speco de transplantado, pacientoj devas preni imunosupresivajn drogojn dumvive, kio malfortigos sian imunecon, protektos kontraŭ ebla malakcepto kaj pliigos la riskon de iuj specoj de kancero. Tial oni devas oferti al pacientoj drogojn celantajn preventi kanceron, ĉefe digestajn organojn.
Por determini la indikojn por pankreata transplantado, la paciento devas submeti kompletan ekzamenon, kies protokolo estas determinita de la ĝenerala stato de sano. La tipoj de instrumentaj kaj laboratoriaj diagnozoj povas esti inkluzivitaj en la pacienca ekzamenplano:
- Ekzameno de kuracisto, gastroenterologo aŭ abdomena kirurgo,
- Konsultoj de specialistoj pri malvasta specialiĝo: endokrinologo, anestezisto, kardiologo, dentisto, ginekologo ktp.,
- Ultrasono de la abdomenaj organoj, sangaj glasoj kaj, se necese, aliaj organoj,
- Klinikaj provoj de sango kaj urino
- Serologiaj sangotestoj,
- Sango-testo
- Radia radiografio,
- ECG
- Ultrasono de la koro,
- Biokemiaj sangotestoj,
- CT
- Testo de kongruaj antigenoj.
Praktike, en la plej multaj kazoj, tia kirurgia interveno estas preskribita al pacientoj kun tipo I aŭ diabeto mellitus de tipo 2 antaŭ la disvolviĝo de tiaj komplikaĵoj de ĉi tiuj malsanoj kiel:
- Hiperlabila diabeto
- Retinopatio kun la minaco de blindeco,
- Fina stadio de nefropatio,
- Neuropatio
- Endokrina aŭ eksokrina fiasko,
- Severaj patologioj de grandaj vazoj aŭ mikrozeloj.
Transplanta glando ankaŭ povas esti preskribita por malĉefa diabeto. Ĉi tiu patologio povas esti kaŭzita de la sekvaj kialoj:
- Severa pancreatito kun la disvolviĝo de pankreata nekrozo,
- Pankreata kancero
- Hemochromatosis
- Rezisto kontraŭ insulino kaŭzita de la sindromo de Cushing, akromegalia kaj gestacia diabeto.
En ekstreme maloftaj kazoj, transplanta pankreata estas preskribita al pacientoj kun patologioj akompanataj de struktura damaĝo de ĉi tiu organo. Ĉi tiuj inkluzivas:
- Vasta damaĝo al la glata histo fare de malignaj aŭ benignaj tumoroj,
- Vasta nekrozo de la glata histo,
- Purpura inflamo en la abdomena kavo, kaŭzanta damaĝon al la glata histo kaj ne traktebla.
Pankreata transplantado en tiaj kazoj estas ege malofta pro la financaj, teknikaj kaj organizaj malfacilaĵoj asociitaj kun tia kirurgia interveno.
Indikoj por kirurgio
Pankrea transplantado estas indikita por ĉiuj pacientoj kun tipo 1 diabeto, sed tio ne eblas pro kelkaj kialoj. Ŝtataj kotizoj permesas la operacion por pacientoj, kiuj ne toleras insulinjektojn, infanojn, homojn, kiuj ne kapablas konstante uzi insulinpumpilon, kaj faras injektojn.
Pankreoj devas esti transplantitaj en pacientojn, kiuj ne distingiĝas per sindevontigo al anstataŭa terapio kaj kiuj havas altan riskon disvolvi malsanojn asociitajn kun altaj niveloj de glukozo.
Laŭ la esplora centro. Shumakova, la operacio ne realiĝas sub la sekvaj kondiĉoj:
- nekuraceblaj infektoj (virusa hepatito, VIH),
- malignaj tumoroj
- fina stacioj
- toksomanio kaj alkoholo,
- antisocia konduto
- nepriskribeblaj misformoj kaj perturboj en la funkciado de esencaj organoj.
Krom ĉi-supre, la interveno ne estas farita por homoj malbone toleritaj imunosupresiva terapio.
Noto: Kirurgia transplantado de pankreato ne inkluzivas kuracajn normojn kaj ne pagas per deviga medicina asekuro. Vi povas pagi por la procedo mem, sed ĝi multekostas. Plej multaj pacientoj estas transplantitaj sub la kvoto de la Ministerio pri Sano.
La operacio estas bezonata ĉefe de grave malsanaj pacientoj, kiam la norma traktado por diabeto estas nepraktika kaj jam ekzistas komplikaĵoj. Sekve, kontraŭindikoj al kirurgio estas relativaj:
- aĝo - pli ol 55 jarojn
- la ĉeesto de malignaj neoplasmoj en la korpo,
- historio de miokardia infarkto aŭ apopleksio,
- vaskula kaj kora patologio pro severaj aterosklerozaj ŝanĝoj (komplikaj formoj de koronaria kormalsano, profunda damaĝo al aterosklerozo de la aorta kaj iliaka vazoj, pasinta koronaria arteria kirurgio),
- kardiomiopatio de malalta elĵeto,
- Severaj komplikaĵoj de diabeto
- aktiva tuberkulozo
- toksomanio, alkoholismo, aidoso.
Ne rekomendas efektivigi pankrean transplanton kun ekzistanta maligna neoplasmo.
La ĉefa malpermeso efektivigi tian operacion estas tiuj kazoj, kiam malignaj tumoroj estas en la korpo ne korekteblaj, same kiel psikozoj. Ĉiu malsano akra formo devus esti forigita antaŭ la operacio. Ĉi tio validas por kazoj, kiam la malsano estas kaŭzita ne nur de insulino-dependa diabeto mellitus, sed ankaŭ ni parolas pri malsanoj infektaj.
Dietoterapio - kiel resaniga metodo
Antaŭzorgo de pankreata misfunkcio estas malakcepto de alkoholo kaj fumado, dieto (ekskludo de grasaj manĝaĵoj, limigo de dolĉaĵoj). En diabeto mellitus, dieta tablo n-ro 9 estas preskribita, ekskludante facile digesteblajn kaj limigantajn nedisponeblajn karbonhidratojn.
Kun pancreatito, tabelo numero 5 estas observata: aldone al grasoj, pika, fritita, saleta, fumita estas malpermesita. Limigoj al nutrado dependas de la severeco de la malsano kaj de la stato de la pankreato, preskribitaj de la kuracisto, kiu korektas ilin.
Fizioterapia kuracado kun korpa aktiveco, marŝado, sistema ekzercado kaj speciala masaĝo por la pankreato estas rekomendita. Ĝi estas komplekso de spirantaj ekzercoj celantaj ŝanĝi la tonon de la antaŭa abdomena muro, stimulante la agadon de najbaraj organoj kaj la pankreato mem.
Gravas forigi aŭ minimumigi nervan streson kaj psiko-emocian superŝarĝon.
Se vi sentas vin pli malbona, rekomendas konsulti kuraciston, ne mem-kuracu.Ĉi-kaze vi povas savi la pankreaton: ĝustatempe malhelpi disvolviĝon de detala klinika bildo de la malsano kaj ĝiaj komplikaĵoj.
Galina, 43-jaraĝa, Kazan
Por doloro en la pankreato helpas plej bone malvarmo, malsato kaj paco. Almenaŭ en la unuaj 2-3 tagoj post la apero de simptomoj de la malsano, ĉi tiu regulo devas esti strikte observata.
Tiam vi povas iom post iom ŝanĝi ŝpareman dieton, komenci preni medikamentojn - enzimojn, kontraŭdetektajn drogojn. Sed ni devas esti pretaj por la fakto, ke ĉi tiu korpo ne estas rapide restarigita.
Pasos plurajn monatojn, ne malpli. Mi mem spertis ĝin.
Estis malfacile respekti ĉiujn regulojn, sed nun la kondiĉo multe pliboniĝis.
Kio efikas sur la funkciado de la pankreato?
La pankreato estas organo kun ekstreme kompleksa kaj fajna strukturo, kiu plenumas digestajn kaj endokrinajn funkciojn samtempe. La influo de diversaj eksteraj kaj internaj faktoroj povas detrui ĝian laboron kaj influi la staton de la organo mem. Kaze de difektita glanda funkcio respondeca pri sekrecio, inflama procezo plej ofte okazas en pancreatito. Se patologiaj ŝanĝoj influas endokrinan agadon, diabeto disvolviĝas kun ĉiuj ĝiaj karakterizaj simptomoj.
Inflamo de la pankreato malhelpas produktadon de insulino kaj ĝia kvanto fariĝas nesufiĉa por la rompo kaj digestado de manĝaĵoj. Ĉi tiu kondiĉo respondas al diabeto de la unua tipo, kun diabeto de la dua tipo, la funkcieco de la glando ne ŝanĝiĝas kaj insulino estas produktita en normalaj kvantoj, sed la korpo ne kapablas percepti ĉi tiun hormonon normale.
La ĉefaj faktoroj influantaj la funkciadon de la pankreato kaj kaŭzantaj ŝanĝon en la nivelo de glukozo en la sango estas:
- Kista fibrosis malsano kaj aliaj heredaj patologioj,
- Inflamo influanta pankreatan histon en formo de pancreatito kaj ĝiaj komplikaĵoj, kiel ekzemple pankreata nekrozo kun disvolviĝo de fibrozo,
- Granda tumoro kun benigna naturo, same kiel aliaj tumoroj kunpremantaj la korpon de la glando,
- Kirurgiaj intervenoj kaj vundoj de la pankreato,
- Malsanoj tuŝantaj la suprarrenajn glandojn
- Seksperfortado de sangocirkulado kaj nutrado de la glando kiel rezulto de disvolviĝo de aterosklerozo,
- Malsanoj akiritaj ĉe la naskiĝo, sed ne rilataj al genetikaj malordoj,
- La efiko de eksteraj kaŭzoj en formo de subnutrado kaj ĉeesto de malbonaj kutimoj,
- La uzo de granda kvanto da karbonhidrataj produktoj, rezulte de tio, ke hipogluzema komo povas esti ekigita per malobservo de produktado de insulino.
- Periodo de gravedeco.
Krom ĉi tiuj internaj faktoroj, estas ankaŭ eksteraj kaŭzoj, kiuj povas influi la funkciadon de la pankreato kaj difekti ĝian funkcion:
- Obezeco
- Patologiaj malordoj en la stato de aliaj organoj de la digesta sistemo rekte rilataj al la pankreato, plej ofte tio validas por la veziko kaj ĝiaj duktoj,
- Penetrado kaj disvastiĝo de viralaj infektoj en la pankreato,
- La ĉeesto de helmintikaj infestiĝoj,
- Infekto de la pankreato kun bakteriaj patogenoj, kiuj kontribuas al la disvolviĝo de purulaj procezoj,
- Longtempa uzo de certaj drogoj en la formo de estrogenoj, tetraciclinaj antibiotikoj, kortikosteroidoj kaj ne steroidoj,
- Longtempa uzo de kontraŭkoncipiloj,
- Ĉeesto de aŭtoimunaj malsanoj.

Tiaj kondiĉoj eble ne kondukas al patologiaj procezoj en la pankreato, tamen kun la kreado de favoraj kondiĉoj kaj malfortigado de siaj propraj protektaj fortoj, ĉi tiu ebleco daŭras dum la tuta vivo.
Kiel disvolviĝas pankreata diabeto?
Ankoraŭ ne ekzistas konsento pri etiologio de pankreata diabeto.Ĝia evoluo estas konsiderata kiel la iom post iom okazanta detruo kaj skleroza procezo en la insula aparato, tiel respondante al inflamo de ĉeloj produktantaj digestajn enzimojn. Kiel jam rimarkite, la pankreato estas karakterizita per miksita sekrecio, kiu konsistas en la produktado de enzimoj por digesto kaj ankaŭ funkcias kiel organo por produktado de hormonoj, kiuj reguligas sangan sukeron pro ĝia uzado.
La ĉeesto de kronika formo de pancreatito aŭ inflamo kaŭzita de alkohola misuzo ofte kontribuas al tio, ke patologiaj ŝanĝoj okazas ne nur en la organo mem, sed ankaŭ en la insulina aparato, situanta en la glando en formo de insuletoj, nomataj Langerhans.
La impeto por disvolviĝo de malsano kiel diabeto povas esti aliaj ŝanĝoj en la endokrina sistemo, ili plej ofte povas servi kiel:
- Malsano de Ischenko-Cushing,
- Malsano de feokromocitomo,
- La ĉeesto de glucagonoma,
- Patologio Wilson-Konovalov,
- La disvolviĝo de hemochromatosis.
Simptomoj de diabeto povas aperi kiel rezulto de Cohn-sindromo, kiam la kalia metabolo de la paciento malpliiĝas. Rezulte de la manko de ĉi tiu elemento, hepatocitoj de la hepato ne povas tute uzi sukeron, kio kondukas al la hiperglicemia stato de la korpo.
Oni konstatas, ke diabeto kutime estas akompanata de pancreatito, ĉar pankreata diabeto komencas disvolviĝi sub la influo de la detruo de la insulina aparato, kiu povus esti kaŭzita de aŭtoimunaj malsanoj.
Diabeto estas klasigita laŭ siaj du tipoj, la unua kaj la dua. Pankreata diabeto ŝuldas sian evoluon al aŭtoimunaj misfunkciadoj, disvolviĝas laŭ la reguloj de tipo 1-diabeto, sed ankaŭ havas iujn diferencojn disde tiu malsano, kiuj postulas specialan agadon:
- Kun la uzo de insulino en pankreata diabeto, akra hiperglicemio povas disvolviĝi.
- Nesufiĉaj kvantoj de insulino ofte kaŭzas ketoacidoson.
- Ĉi tiu formo de diabeto facile korektiĝas per dieto kun limigita kvanto da digesteblaj karbonhidratoj.
- La pankreata tipo de diabeto respondas bone al terapio per diabetaj drogoj.
La ĉefa diferenco inter pankreata diabeto kaj ĝia klasika tipo ne estas insulina hormona manko, sed rekta damaĝo al la beta-ĉeloj de la glando per digestaj enzimoj. Plie, la malsano de pankreatito mem, sur la fono de diabeto mellitus, disvolviĝas malsame, inflamo en la glando progresas malrapide, havas kronikan naturon sen akrecoj.

Kun la evoluo de la malsano, vi povas rimarki ĝiajn karakterizajn manifestiĝojn:
- Doloraj simptomoj de varia severeco
- Estas digestaj malordoj,
- Pacientoj sentas blozon, korbaton, diareo.
Longdaŭra kronika pancreatito, en preskaŭ duono de kazoj, kondukas al diabeto mellitus, kiu estas duoble pli verŝajna ol diabeto kaŭzita de aliaj kaŭzoj.
Tipoj de diabeto
Por ke la kuracado pli efikas, necesas unue ekscii, kian tipon de diabeto disvolviĝas la paciento. Diabeto mellitus influas la endokrinan sistemon, kaj la ĉeloj, kiuj okupiĝas pri ĉi tiu direkto, havas malsaman strukturon, plenumas malsamajn funkciojn kaj kuniĝas en la insuletoj de Langerhans, kiuj okupas ĉirkaŭ du procentojn de la tuta pankreato. La sekrecio de hormonoj produktitaj de ĉi tiuj ĉeloj konsistas el aktivaj eroj implikitaj en metabolo, en digesto kaj kresko.
El la totala nombro, pluraj specoj de endokrinaj ĉeloj asociitaj kun hormonoj implikitaj en karbonhidrata metabolo distingiĝas:
- Beta ĉeloj - produktante insulinon kaj malgrandan kvanton da amilino, necesajn por la regulado de sango sukero,
- Alfa-ĉeloj - produkti glukagonon, implikitan en rompo de grasoj kaj pliigi glukozon.
Ili distingas diabeton per la mekanismo de ĝia evoluo, same kiel rilate al diversaj klinikaj manifestiĝoj de la malsano:
- Tipo 1 diabeto. Ĝi estas malsano dependanta de insulino, kutime disvolviĝanta en juna aĝo, kvankam ĝi lastatempe pliiĝis kaj la malsano estas diagnozita en homoj en aĝo de 40-45 jaroj. La kurso de la malsano plimalbonigas post la morto de la plej multaj beta-ĉeloj, kio okazas kun aŭtoimunaj kondiĉoj de la korpo, kiam ĝi komencas plibonigitan produktadon de antikorpoj kontraŭ siaj propraj ĉeloj. La rezulto estas la morto de ĉeloj, kiuj produktas insulinon kaj ĝian kritikan mankon.
- Tipo 2 diabeto. Malsano ne insulino dependa de relative malalta nivelo de insulino. Kutime tropezaj maljunuloj suferas ĝin. La mekanismo de disvolviĝo konsistas en la normala produktado de insulino, sed en la neeblo de ĝia kontakto kun la ĉeloj por ilia saturiĝo kun glukozo. La ĉeloj, siavice, mankas en karbonhidratoj kaj komencas signali por pliigi la produktadon de ĉi tiu hormono. Ĉar tia kresko ne povas daŭrigi nedifinite, alvenas momento de akra malpliiĝo de la produktita insulino.
- Latenta diabeto mellitus. Ĝi sekrete okazas, kun normala produktado de insulino, la pankreato en ĉi tiu kazo ne estas damaĝita kaj sana, kaj la korpo ne perceptas ĉi tiun hormonon.
- Simptomata diabeto. Ĝi estas malĉefa malsano rezultanta de patologioj de la pankreato. Ĉi tio kondukas al akuta malkresko en insulina produktado, kiel en tipo 1-diabeto kaj kun klinika bildo de evoluo - kiel en tipo 2-diabeto.
- Gestational diabeto. Ĝi okazas en gravedaj virinoj en la dua duono de la gestada periodo. Ĝi estas malofta kaj manifestiĝas en la produktado de hormonoj fare de la feto, kiuj blokas la absorbadon de insulino fare de la patrina korpo. Sukero en virina sango pliiĝas rezulte de nesentemo de la ĉeloj de ŝia patrino al normalaj insuliniveloj.
- Diabeto mellitusdisvolviĝanta en respondo al subnutradokaŭzita de malsato. Kutime okazas en homoj de diversaj aĝoj vivantaj en la landoj de la tropikoj kaj subtropikoj.
Sendepende de la etiologio de diabeto mellitus, ĉiuj ĝiaj tipoj estas akompanataj de severa hiperglicemio, foje komplikaĵoj kaŭzitaj de ĉi tiu kondiĉo en la formo de glucosuria. En ĉi tiu kazo, grasoj fariĝas la fonto de energio, akompanata de lipolizaj procezoj, rezulte de kiuj granda kvanto da cetonaj korpoj formiĝas. Ili siavice havas toksan efikon sur la korpon kun metabolaj malordoj.
Simptomoj de Pankreata Diabeto
Pankreata diabeto kutime influas pacientojn kun pliigita nerva ekscitebleco kaj kun normala aŭ proksima al maldika fiziko. La malsano ofte estas akompanata de simptomoj de malobservo de la gastrointestina vojo kun disvolviĝo de dispepsio, diareo, same kiel atakoj de naŭzo, brulsekeco kaj flatulenco. Kiel simptomoj, doloraj sentoj en la epigastria regiono devas havi tre malsaman intensecon. La disvolviĝo de hiperglicemio kun inflamo de la pankreato estas laŭgrada, kutime la severeco de ĉi tiu simptomo estas observata post kvin ĝis sep jaroj de la komenco de la malsano.
Diabeto de ĉi tiu tipo kutime progresas iomete kaj estas akompanata de modera kresko de glukozo en la sango kaj ofte ripetaj atakoj de hipoglikemio. Tipe, pacientoj sentas sin kontentaj pri hiperglucemio, atingante 11 mmol / l, kaj ne spertas prononcitajn simptomojn de la malsano. Se ĉi tiu indikilo pliiĝas eĉ pli, tiam pacientoj komencas sperti la karakterizajn manifestiĝojn de pankreata diabeto en formo de konstanta soifo, poliuria, seka haŭto, ktp.Kutime dum la malsano ĝi estas akompanata de diversaj infektoj kaj haŭtaj malsanoj.
La diferencoj inter pankreata diabeto kaj ĝiaj aliaj specoj estas la efikeco de ĝia kuracado de la uzo de sukerkombinaj drogoj kaj dietaj postuloj.
Kiel pancreatito manifestiĝas en diabeto de tipo 2?
Tipe, la kaŭzo de tipo 2 diabeto estas inflamo de la pankreato kun disvolviĝo de kronika pancreatito. La kialo de ĉi tio estas kresko de sango-glukozo en la momento de inflama procezo en ĉi tiu organo. La malsano manifestiĝas kiel akra doloro en la maldekstra hipokondrio kaj malobservo de la digestaj procezoj.
Estas pluraj periodoj de la disvolviĝo de la malsano:
- Estas alternaj stadioj de plimalboniĝo de pancreatito kaj periodoj de remisio,
- Rezulte de beta-ĉela iritiĝo, okazas karbohidrata metabola malordo,
- Plua disvolviĝo de pancreatito kaŭzas diabeton de tipo 2.
Ambaŭ ĉi tiuj malsanoj, manifestiĝantaj kune, pliigas la negativan efikon sur la korpon de la paciento. Tial pacientoj kun pancreatito ne nur traktas la suban malsanon, sed ankaŭ aliĝas al iuj nutraj postuloj.
Doloraj simptomoj rezultantaj de pancreatito, akompanataj de tipo 2-diabeto, estas kutime lokitaj en la maldekstra flanko sub la ripoj. En la unuaj monatoj de la disvolviĝo de la malsano, la doloro kutime ne daŭras longe, post kio okazas longaj kapturnoj. Se pacientoj estas frivolaj pri ĉi tiuj atakoj kaj ne aliĝas al dieto, tiam pancreatito prenas kronikan formon, akompanatan de simptomoj de gastrointestinalaj malordoj.
Pankreata doloro asociita kun diabeto
Diabeto mellitus ĉiam finiĝas kun diversaj patologioj en la pankreato, kiuj enmiksiĝas en la produktadon de insulino. Ĉi-foje daŭre okazas distrofaj ŝanĝoj en ĉi tiu organo, rezulte de tio, ke endokrinaj ĉeloj suferas kaj la funkciado de la glando difektas. La loko de mortaj endokrinaj ĉeloj estas okupata de konektiva histo, malhelpante la funkciecon de la ceteraj sanaj ĉeloj. Patologiaj ŝanĝoj en la stato de la glando povas konduki al la kompleta morto de ĉi tiu organo, kaj ilia evoluo dum la malsano progresas estas akompanata de ĉiam pli prononcita doloro, kies intenseco rekte dependas de la grado de damaĝo.
La mekanismo de doloro
Kutime, la komenca stadio de diabeto ne estas akompanata de severa doloro, plej ofte la doloro-sindromo disvolviĝas rezulte de damaĝo al la pankreato per inflamaj procezoj en formo de pancreatito, kiu estiĝis en ĝi. La komenca etapo, dum kiu estas ŝanĝo de doloraj simptomoj dum periodoj de trankvilo, povas daŭri ĝis dek jaroj aŭ pli. Estonte la doloro fariĝas pli intensa kaj aliaj simptomoj aliĝas al ĝi, indikante ŝanĝon en la digesta sistemo.
Kun la transiro de pancreatito al kronika formo, la indico de ĉela detruo en la pankreato kreskas, kun la formado de glukoza toleremo. Malgraŭ la fakto, ke la nivelo de sukero en la sango altiĝas nur post manĝado, kaj sur malplena stomako ĝi restas normala, la doloro akompananta la detruan procezon fariĝas pli intensa. Plejofte ili okazas post la manĝo, en la momento de liberigo de pankreata suko. La lokalizado de dolora simptomo rekte dependas de kia parto de la pankreato efikas. Kun kompleta damaĝo al la organo, la paciento spertas fortan konstantan zonan doloron, kiu malfacile povas esti forigita per potencaj drogoj.
Beta Ĉela Plibonigo
Eblas solvi la problemon redukti la envernan pankreatan sekrecion en diabeto per pliigo de la beta-ĉeloj, kies funkcio estas produkti insulinon.Por ĉi tiu celo, iliaj propraj ĉeloj estas klonitaj, poste ili estas enplantitaj en la glandon. Dank 'al ĉi tiuj manipuladoj, kompleta restarigo de la funkcioj perditaj de la organo kaj plibonigo de la metabolaj procezoj produktitaj en ĝi okazas.
Dank 'al specialaj proteinaj preparoj, subteno estas donita por la translokigo de transplantitaj ĉeloj, kiuj estas esence nur transplantaj materialoj, al plenplenaj maturaj beta-ĉeloj, kiuj povas produkti sufiĉe da insulino. Ĉi tiuj medikamentoj ankaŭ pliigas insulinan produktadon restante sendifektaj beta-ĉeloj.
Kiel restarigi organon per imunomodulado?
En kazo de damaĝo al la pankreato rezulte de ĝia inflamo, iu nombro de beta-ĉeloj ĉiuokaze restas konservataj. Tamen la korpo, daŭre daŭre estas sub la influo de negativaj ŝanĝoj en la stato de la pankreato, daŭre produktas antikorpojn celantajn detrui la restantajn strukturojn. Eblas savi la situacion helpe de nova metodo kun la enkonduko de speciala drogo enhavanta aktivajn substancojn, kiuj povas detrui antikorpojn. Rezulte la glandaj ĉeloj restas sendifektaj kaj komencas aktive pliigi siajn nombrojn.
Traktado kun popolaj kuraciloj
Por pli granda efikeco de la terapio, vi povas kompletigi ĝin per kuracado uzante popolajn kuracilojn. En ĉi tiu kvalito estas uzataj ornamaĵoj kaj infuzaĵoj bazitaj sur kuracaj plantoj, kiuj havas la propraĵojn necesajn por la restarigo de la pankreato.

Specialaj reduktantaj propraĵoj kiuj favore influas la staton de la pankreato en kazo de inflamo estas simpla kaj samtempe efika ordo de aveno-grajnoj en lakto. Por ĝia preparado, 0,5 tasoj da tutaj azenaj grajnoj estas boligitaj en 1,5 l da lakto dum 45 minutoj, post kiuj la grajnoj estas disbatitaj kaj daŭre kvietigitaj dum aliaj 15 minutoj. La buljono filtras kaj prenas en duonan glason ĝis kvar fojojn tage.
Ekzistas multaj aliaj efikaj metodoj bazitaj sur populara sperto, kiuj kontribuas al la restarigo de la pankreato. Tamen estas pli bone uzi ilin post kiam vi ricevas la aprobon de via kuracisto.
Dieto kaj prevento de malsano
Dietaj postuloj por diabeto estas unu el la decidaj faktoroj en la kuracado de ĉi tiu malsano. Esence, ili konsistas en la maksimuma limigo de la konsumado de malpezaj karbonhidrataj produktoj en formo de mufoj, dolĉaĵoj, dolĉaj pastoj ktp. La bazo de nutrado devas esti proteinaj manĝaĵoj kun malalta grasa enhavo, krom frititaj manĝaĵoj, varmaj spicoj, legomoj, koncentritaj riĉaj buljonoj.
Kiel preventa mezuro kontraŭ la disvolviĝo de pankreata diabeto, necesas kontroli la staton de via pankreato kaj zorgi pri ĝia sano. Antaŭ ĉio, vi devas forlasi ajnan alkoholon, aliĝi al dieto, kaj konstante, kaj ne nur dum periodoj de troigo, kaj kun la unuaj simptomoj de difekto en la stato de ĉi tiu korpo, ne prokrastu viziton al la kuracisto.
Karaj legantoj, ĉu ĉi tiu artikolo helpis? Kion vi pensas pri pankreataj traktadoj por diabeto? Lasu retrosciojn en la komentoj! Via opinio gravas por ni!

Valerio:
Ŝajnas al mi, ke la ĉefa loko en kuracado de diabeto estas dieto. Kian ajn kuracilon vi prenos kaj se vi manĝas malĝuste, tiam nenio helpos, ĉiu kuracado iros en la kloako.
Ingo:
Dieto kompreneble estas grava, sed enzimoj estas necesaj en multaj kazoj. Ili helpos la pankreaton plenumi siajn funkciojn.