Thiazolidinedione-preparoj - karakterizaĵoj kaj aplikaĵoj
Moderna medicino uzas diversan grupon de drogoj por trakti tipan diabeton.
Unu el ĉi tiuj grupoj estas tiazolidinedioj, kiuj havas similan efikon kun metformino.
Oni kredas, ke kompare kun ĉi-supra aktiva substanco, tiazolidinedioj estas pli sekuraj.
Kiel traktas la patologion?
 La moderna kuracado de diabeto estas komplekso de mezuroj.
La moderna kuracado de diabeto estas komplekso de mezuroj.
Terapiaj mezuroj inkluzivas medicinan kurson, striktan dieton, fizikan terapion, ne-drogan traktadon kaj uzon de tradiciaj medicinaj receptoj.
La kuracado de diabeto implikas uzon de specialaj medikamentoj por atingi iujn terapiajn celojn.
Ĉi tiuj kuracaj celoj estas:
- konservante la kvanton de la hormona insulino ĉe la bezonata nivelo,
- normaligo de la kvanto de glukozo en sango,
- obstaklo por plua disvolviĝo de la patologia procezo,
- neŭtraligado de manifestiĝoj de komplikaĵoj kaj negativaj konsekvencoj.
La terapia kurso implikas la uzon de la sekvaj grupoj de drogoj:
- Sulfonilureaj preparoj, kiuj konsistigas proksimume naŭdek procentojn de ĉiuj sukero-reduktantaj drogoj. Tiaj tablojdoj bone neŭtraligas la manifestan insulinan reziston.
- Biguanidoj estas drogoj kun aktiva substanco kiel metformino. La ero havas bonvolan efikon sur perdo de pezo, kaj ankaŭ helpas malpliigi sangan sukeron. Kiel regulo, ĝi ne estas uzata kaze de difektita rena kaj hepata funkcio, ĉar ĝi rapide akumuliĝas en ĉi tiuj organoj.
- Infarantoj de alfa-glukosidase estas uzataj profilaktike por malhelpi disvolviĝon de tipo 2-diabeto. La ĉefa avantaĝo de drogoj de ĉi tiu grupo estas, ke ili ne kondukas al la manifestiĝo de hipoglikemio. Tablojdaj drogoj havas efikan efikon sur la normaligo de pezo, precipe se dieta terapio estas sekvita.
- Thiazolidinediones povas esti uzata kiel la ĉefa drogo por kuracado de patologio aŭ kune kun aliaj drogoj malpliigantaj sukeron. La ĉefa efiko de la tablojdoj estas pliigi histan sentivecon al insulino, tiel neŭtraligante reziston. La drogoj ne estas uzataj en la disvolviĝo de diabeto mellitus de tipo 1, ĉar ili povas agi nur en ĉeesto de insulino, kiu estas produktita de la pankreato.
Krome oni uzas meglitinidojn - medikamentojn, kiuj pliigas sekrecion de insulino, tiel influante la beta-ĉelojn de la pancreato.
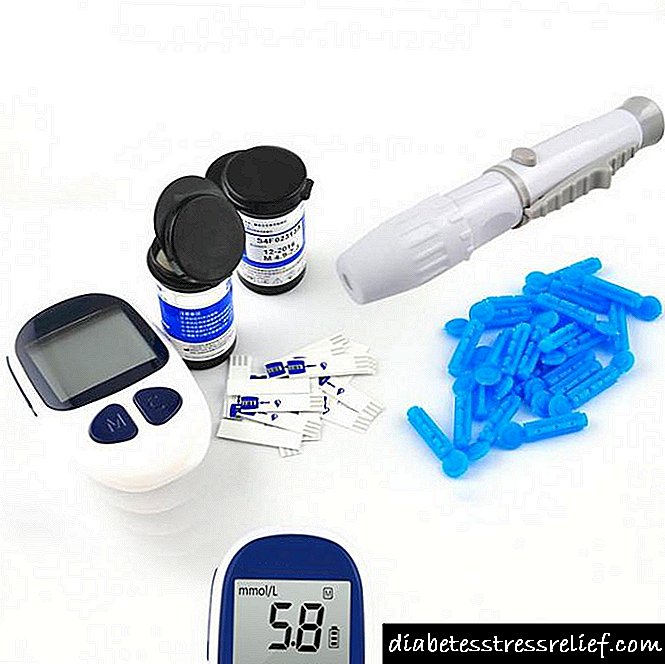
Malkresko de glukozaj niveloj estas observata jam dek kvin minutojn post la prenado de la pilolo.
Sekureco
Thiazolidinediones praktikas efikojn per malpliigado de insulina rezisto. Estas 2 tiazolidinedioj haveblaj sur la merkato - rosiglitazono (Avandia) kaj pioglitazono (Actos). Troglitazono estis la unua en sia klaso, sed estis nuligita ĉar ĝi kaŭzis difektan hepatan funkcion. La drogoj povas esti uzataj ambaŭ kiel monoterapio, kaj kune kun aliaj drogoj.
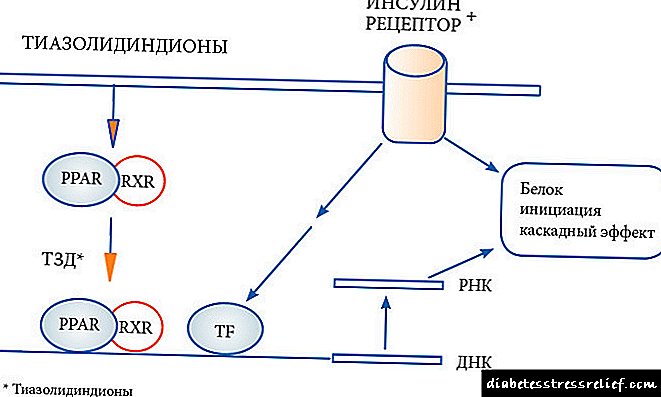
Mekanismo de ago. Thiazolidinediones pliigas sentemon al insulino agante sur adiposa histo, muskoloj kaj hepato, kie ili pliigas glukozon kaj reduktas ĝian sintezon (1,2). La mekanismo de ago ne estas plene komprenata. Ili aktivigas unu aŭ plurajn specojn de riceviloj, kiuj aktivigas peroxisom-proliferadon (RAPP) Receptorojn, kiuj aktivigas peroxisom-proliferaĵon, kiuj siavice reguligas genan esprimon (3).
Efikeco Pioglitazono kaj rosiglitazono havas la saman efikecon aŭ iomete pli malaltan efikecon kiel aliaj hipoglucemaj agentoj. La averaĝa valoro de glicozilata hemoglobino dum prenado de rosiglitazono malpliiĝas je 1.2-1.5%, kaj la koncentriĝo de lipoproteinoj altaj kaj malaltaj densecoj. Surbaze de la datumoj, oni povas supozi, ke terapio kun tiazolidinedioj ne estas malsupera rilate al la efikeco de metformina terapio, sed pro la alta kosto kaj kromefikoj, ĉi tiuj drogoj ne estas uzataj por la komenca kuracado de diabeto.
La efiko de tiazolidinedioj sur la kardiovaskula sistemo. Drogoj en ĉi tiu grupo povas havi kontraŭinflaman, antitrombotan kaj kontraŭ-arogenan agadon, sed malgraŭ tio, datumoj, kiuj montras reduktan riskon de kardiovaskula malsano, ne estas impresaj, kaj la nombro de kromefikoj estas alarmiga (4,5,6,7). La rezultoj de metaanalizoj indikas la bezonon de singardemo en uzado de tiazolidinedioj kaj rosiglitazono precipe, dum novaj datumoj ne konfirmas aŭ malakceptas datumojn pri kardiotoxicidad. Plie, necesas konsideri la eblon disvolvi korfrekvencon. En ĉi tiu situacio, ne rekomendas uzi rosiglitazonon se eblas uzi pli sekurajn drogojn (metformino, sulfonilureoj, insulino).
Lipidoj. Dum terapio kun pioglitazono, la koncentriĝo de malalt-densecaj lipidoj restas senŝanĝa, kaj kun terapio kun rosiglitazono, pliigo de la koncentriĝo de ĉi tiu lipida frakcio estas observata averaĝe de 8-16%. (3)
Sekureco redakti |Trajtoj de tiazolidinedioj
Thiazolidinediones, alivorte glitazonoj, estas grupo de suker-reduktantaj drogoj, kiu celas pliigi la biologian efikon de insulino. Por kuracado de diabeto mellitus komencis uzi relative antaŭ nelonge - ekde 1996. Produktita strikte per preskribo.
Glitazonoj, krom hipoglikemia ago, havas pozitivan efikon sur la kardiovaskula sistemo. La sekva aktiveco estis observita: antitrombotika, antiatrogena, kontraŭinflamatoria. Kiam vi prenas tiazolidinedojn, la nivelo de glicata hemoglobino malpliiĝas averaĝe je 1,5%, kaj la nivelo de HDL pliiĝas.
Terapio kun drogoj de ĉi tiu klaso ne malpli efikas kiel terapio kun Metformin. Sed ili ne estas uzataj en la komenca stadio kun tipo 2-diabeto. Ĉi tio estas pro la severeco de kromefikoj kaj pli alta prezo. Hodiaŭ glitazonoj estas uzataj por malpligrandigi glicemion kun sulfonilureaj derivaĵoj kaj metformino. Ili povas esti preskribitaj ambaŭ aparte kun ĉiu el la drogoj, kaj kune.
Avantaĝoj kaj Malavantaĝoj
Inter la ecoj de la drogoj estas pozitivaj kaj negativaj:
- pliigi korpan pezon averaĝe 2 kg,
- Granda listo de kromefikoj
- Plibonigi lipidan profilon
- Efike tuŝas reziston al insulino
- malpligrandigi aktivecon en sukero kompare kun derivaĵoj de metformino, sulfonilureo,
- malpliigi sangopremon
- redukti la faktorojn influantajn la disvolviĝon de aterosklerozo,
- retenu fluaĵon, kaj rezulte, la riskoj de korfrekvenco pliigas,
- redukti ostan densecon, pliigante la riskon de frakturoj,
- hepatotoxicidad.
Mekanismo de ago
Thiazolidinediones agas sur riceviloj, kio plibonigas la distribuadon kaj konsumadon de glukozo fare de ĉeloj. La agado de la hormono en la hepato, la skipoj kaj la muskoloj plibonigas. Plie, la efiko sur la nivelo de la lastaj du indikiloj estas multe pli alta.
Glitazonoj ne stimulas produktadon de insulino per pankreaj β-ĉeloj. La redukto de agado estas atingita reduktante insulinan reziston de ekstercentraj histoj kaj pliigante uzadon de glukozo fare de histoj. Kiel regulo malpliigas sukeron, kutime, okazas iom post iom. La minimuma fasto glukoza nivelo estas observata nur post du-monata konsumado. Terapio estas akompanata de pezo-kresko.
Estas plibonigo de metabola kontrolo malaltigante sangan sukeron. Kiam kombinita kun metformino kaj sulfonilurea derivaĵoj, glicemia kontrolo estas plibonigita en pacientoj kun tipo 2 diabeto, same kiel kun klinike signifaj plasmaj hormonaj niveloj. Glitazonoj agas nur en ĉeesto de insulino.
Farmakokinetiaj parametroj povas varii depende de la drogo. Ne influu ilin sekso kaj aĝo de la paciento. Kun hepata damaĝo en pacientoj, ĝi ŝanĝas la farmacokinetiko.
Indikoj kaj kontraŭindikoj
Thiazolidinediones estas preskribitaj por neinsul-dependaj diabetoj (tipo 2 diabeto):
- kiel monoterapio por tiuj pacientoj, kiuj kontrolas la nivelon de glicemio sen medikamento (dieto kaj fizika aktiveco),
- kiel duala terapio ligita kun sulfonilureaj preparoj,
- kiel duala kuracado kun metformino por adekvata glicemia kontrolo,
- kiel triobla kuracado de "glitazona + metformino + sulfonilurea",
- kombinaĵo kun insulino
- kombinaĵo kun insulino kaj metformino.
Inter la kontraŭindikoj por preni kuracilojn:
- individua maltoleremo,
- gravedeco / laktado,
- aĝo ĝis 18 jaroj
- hepata misfunkcio - severa kaj modera severeco,
- severa korinsuficienco
- rena malsukceso estas severa.
Videokonferenco pri preparoj de la tiazolidinediona grupo:
Kromaj efikoj
Inter la kromefikoj post preni tiazolidinojn estas:
- en virinoj - menstruaj neregulaĵoj,
- disvolviĝo
- malobservo de hormona statuso,
- pliigitaj niveloj de hepataj enzimoj,
- anemio
- hipoglikemio,
- hipercolesterolemia,
- kapdoloroj kaj kapturnoj,
- kresko de pezo
- pliigis la apetiton
- abdomina doloro, maltrankvilo,
- haŭtaj erupcioj, precipe, urtikario,
- ŝvelaĵo
- pliigita laceco
- vida difekto
- benignaj formacioj - polipoj kaj kistoj,
- supraj spiraj vojaj infektoj.
En la kurso de terapio, pezo kaj signoj estas kontrolataj, kiuj indikas fluidan retenadon. Efektivigo de hepato funkcias ankaŭ. Konsumo en moderaj dozoj de alkoholo ne influas signife la glicemian kontrolon.
Dozo, maniero de administrado
Glitazonoj estas prenataj sen konsidero de manĝaĵo. Doza ĝustigo por maljunuloj kun etaj devioj en la hepato / renoj ne efektivigas. Ĉi-lasta kategorio de pacientoj preskribas malpli altan ĉiutagan konsumon de la drogo. Dozo estas determinita de la kuracisto individue.
La komenco de terapio komenciĝas per malalta dozo. Se necese, ĝi pliiĝas en koncentriĝoj depende de la drogo. Se kombinita kun insulino, ĝia dozo aŭ restas senŝanĝa aŭ malpliiĝas kun raportoj pri hipogluzemaj kondiĉoj.
Thiazolidinedione Droga Listo
Du reprezentantoj de glitazono disponeblas hodiaŭ sur la farmacia merkato - rosiglitazono kaj pioglitazono. La unua en la grupo estis troglitazono - ĝi baldaŭ estis nuligita pro la disvolviĝo de severa hepato.
La drogoj bazitaj sur rosiglitazono inkluzivas jenajn:
- 4 mg avandio - Hispanio,
- 4 mg Diagnozono - Ukrainio,
- Roglit je 2 mg kaj 4 mg - Hungario.
La drogoj bazitaj sur piogitazono inkluzivas:
- Glutazono 15 mg, 30 mg, 45 mg - Ukrainio,
- Nilgar 15 mg, 30 mg - Barato,
- Dropia-Sanovel 15 mg, 30 mg - Turkio,
- Pioglar 15 mg, 30 mg - Barato,
- Pyosis 15 mg kaj 30 mg - Barato.
Interago kun aliaj medikamentoj
- Rosiglitazono. La uzo de alkoholo ne influas glicemian kontrolon. Ne estas signifa interagado kun tabulaj kontraŭkoncipiloj, Nifedipino, Digoksino, Warfarino.
- Pioglitazono. Kiam kombinita kun rifampicino, la efiko de pioglitazono reduktiĝas. Eble malpliiĝo de la efikeco de kontraŭkoncipiloj dum prenado de kontraŭkoncipiloj. Kiam vi uzas ketoconazolon, glicemia kontrolo ofte estas necesa.
Thiazolidinediones ne nur reduktas sukeron, sed ankaŭ pozitive influas la kardiovaskulan sistemon. Krom avantaĝoj, ili havas kelkajn negativajn aspektojn, el kiuj plej oftaj estas disvolviĝo de korinsuficienco kaj malpliigo de osta denseco.
Ili estas aktive uzataj en kompleksa terapio. La uzo de tiazolidinedioj por antaŭvidi la disvolviĝon de la malsano postulas plian studadon.
Reguloj pri nomumo
- La unuaj elektaj drogoj por diabeto tipo 2 en pacientoj kun sobrepeso estas metformino aŭ drogoj el la grupo de tiazolidinedioj.
- En pacientoj kun normala korpa pezo, oni preferas sulfonilureajn preparojn aŭ meglitinidojn.
- Kun la neefikeco de uzado de unu tablojdo, kiel regulo, kombinaĵo de du (malpli ofte tri) drogoj estas preskribita. Plej ofte uzataj kombinaĵoj:
- sulfonilurea + metformino,
- metformino + tiazolidinedione,
- metformino + tiazolidinedione + sulfonilurea.
Sulfonylureaj preparoj
La plej popularaj estas drogoj rilataj al derivaĵoj sulfonilureaj (ĝis 90% de ĉiuj drogoj malpliigantaj sukeron). Oni opinias, ke kresko de insulina sekrecio de drogoj de ĉi tiu klaso estas necesa por venki la insulinan reziston de intrinseka insulino.
2-generaciaj sulfonilureaj preparoj inkluzivas:
- Gliclazido - havas prononcan pozitivan efikon sur mikrokcirkulado, sangofluo, havas efikan efikon sur mikrovaskulaj komplikaĵoj de diabeto.
- Glibenclamido - havas la plej potencan hipogluzan efikon. Nuntempe, pli kaj pli multaj eldonaĵoj parolas pri la negativa efiko de ĉi tiu drogo sur la kurso de kardiovaskulaj malsanoj.
- Glipizido - havas prononcan efekton de sukero, sed la daŭro de agado estas pli mallonga ol tiu de glibenclamido.
- Glycidone - la sola drogo el ĉi tiu grupo, kiu estas preskribita al pacientoj kun modera rena malsano. Ĝi havas la plej mallongan tempodaŭron.
3-generaciaj sulfonilureaj preparoj estas prezentitaj Glimeprimido:
- komencas agi pli frue kaj havas pli longan ekspozician periodon (ĝis 24 horoj) je pli malaltaj dozoj,
- la eblecon preni la drogon nur 1 fojon tage,
- ne reduktas sekrecion de insulino dum ekzercado,
- kaŭzas rapidan liberigon de insulino kiel respondo al manĝaĵa konsumado,
- uzeblas por modera rena malsukceso,
- havas malpli altan riskon de hipoglikemio kompare kun aliaj drogoj en ĉi tiu klaso.
La maksimuma efikeco de sulfonilureaj preparoj estas observata ĉe pacientoj kun tipo 2 diabeto, sed kun normala korpa pezo.
Preskribas sulfonilureajn drogojn por diabeto de tipo 2, kiam la dieto kaj regula fizika agado ne helpas.
Sulfonilureaj preparoj estas kontraŭindikataj: por pacientoj kun tipo 1 diabeto, gravedaj kaj dum laktado, kun severa patologio de la hepato kaj renoj, kun diabeta gangreno. Aparta zorgo devas zorgi kaze de gastrika kaj duodena ulcero, same kiel en kazo de febrilaj pacientoj kun kronika alkoholismo.
Laŭ statistiko, bedaŭrinde, nur triono de pacientoj sukcesas optimuman kompenson por diabeto mellitus per uzo de sulfonilureoj. Aliaj pacientoj rekomendas kombini ĉi tiujn drogojn kun aliaj tabletas-drogoj, aŭ ŝanĝi al insulin-kuracado.
La sola drogo en ĉi tiu grupo estas metformino, kiu malrapidigas produktadon kaj liberigon de glukozo en la hepato, plibonigas uzadon de glukozo per ekstercentraj histoj, plibonigas sangan fluon kaj normaligas lipidan metabolon. La hipoglikemia efiko disvolviĝas 2-3 tagojn post la komenco de la drogo.Samtempe, la nivelo de rapida glicemio malpliiĝas, kaj la apetito malpliiĝas.
Aparta trajto de metformino estas stabiligo, kaj eĉ pezoperdo - neniu el la aliaj hipoglucemaj agentoj havas ĉi tiun efikon.
Indikoj por la uzo de metformino estas: diabeto mellitus de tipo 2 en pacientoj kun sobrepeso, prediabetes, maltoleremo al sulfonylureaj preparoj.
Metformino estas kontraŭindikata en pacientoj kun diabeto mellitus de tipo 1, gravedaj kaj dum laktado, kun severa patologio de la hepato kaj renoj, kun akraj komplikaĵoj de diabeto, kun akraj infektoj kaj kun iuj malsanoj akompanataj de nesufiĉa provizado de organoj kun oksigeno.
Infarantoj de Alfa Glycosidase
La drogoj de ĉi tiu grupo inkluzivas akarbozo kaj miglitolo, kiu malrapidigas la rompon de karbonhidratoj en la intestoj, kio certigas pli malrapidan absorbadon de glukozo en la sangon. Pro tio, plialtiĝas la plialtiĝo de sango sukero dum manĝado, ne ekzistas risko de hipoglikemio.
Karakterizaĵo de ĉi tiuj drogoj estas ilia efikeco en konsumado de grandaj kvantoj de kompleksaj karbonhidratoj. Se simplaj karbonhidratoj triumfas en la dieto de la paciento, kuracado kun alfa-glycosidase-inhibidores ne donas pozitivan efikon. La specifita mekanismo de agado faras la drogojn de ĉi tiu grupo plej efikaj por normala fastokemia glicemio kaj akra pliiĝo post manĝado. Ankaŭ ĉi tiuj drogoj praktike ne pliigas korpan pezon.
Infarantoj de alfa-glukosidase estas indikitaj por pacientoj kun diabeto mellitus de tipo 2 kun dieto kaj ekzercanta mankon kun superregado de hiperglicemio post manĝado.
Kontraŭindikoj por uzado de alfa-glicosidasaj inhibidores estas: diabeta ketoacidosis, cirozo, akra kaj kronika intestina inflamo, gastrointestina patologio kun pliigita gasa formado, ulcerativa kolito, intesta obstrukco, grandaj hernioj, severa difektita rena funkcio, gravedeco kaj laktado.
Thiazolidinediones (glitazonoj)
La drogoj en ĉi tiu grupo inkluzivas pioglitazono, rosiglitazono, troglitazonokiuj reduktas insulinan reziston, reduktas la liberigon de glukozo en la hepato, konservas la funkcion de insulinproduktantaj ĉeloj.
La agado de ĉi tiuj drogoj similas al la agado de metformino, sed ili estas senigitaj de ĝiaj negativaj kvalitoj - aldone al redukto al insulina rezisto, drogoj de ĉi tiu grupo kapablas bremsi disvolvon de rena komplikaĵo kaj arteria hipertensio, favore influas lipidan metabolon. Sed, aliflanke, kiam vi prenas glitazonojn, vi devas konstante monitori hepatan funkcion. Nuntempe estas evidenteco, ke la uzo de rosiglitazono povus pliigi la riskon de miokardia infarkto kaj kardiovaskula malsukceso.
Glitazonoj estas indikitaj por pacientoj kun diabeto tipo 2 en kazoj de manka manko kaj fizika aktiveco kun superregado al insulina rezisto.
Kontraŭindikoj estas: diabeto mellitus de tipo 1, diabeta ketoacidosis, gravedeco kaj laktado, severa hepatozo, severa korinsuficienco.
Meglitinidoj
La drogoj en ĉi tiu grupo inkluzivas repaglinido kaj nateglinidohavante efekton malpliiĝantan sukeron. Meglitinidoj reguligas la nivelon de glukozo post manĝado, kio ebligas ne aliĝi al strikta dieto, ĉar la drogo estas uzata tuj antaŭ la manĝoj.
Aparta trajto de meglitinidoj estas alta malkresko de glukozo: sur malplena stomako je 4 mmol / l, post manĝado - je 6 mmol / l. La koncentriĝo de glicata hemoglobino HbA1c estas reduktita je 2%. Kun longedaŭra uzo ne kaŭzas pliigon de pezo kaj ne bezonas dozon-elekton. Oni observas kreskon de la hipoglikemia efiko dum prenado de alkoholo kaj iuj drogoj.
Indiko por la uzo de meglitinidoj estas diabeto de tipo 2 en kazoj de manka manko kaj fizika aktiveco.
Miglitinidoj estas kontraŭindikataj: por pacientoj kun diabeto mellitus de tipo 1, kun diabeta ketoacidosis, gravedaj virinoj kaj mamnutrado, kun pliigita sentiveco al la drogo.
ATENTU! Informoj havigitaj de la retejo DIABET-GIPERTONIA.RU estas nur por referenco. La retejo-administrado ne respondecas pri eblaj negativaj konsekvencoj se vi prenas iujn ajn medikamentojn aŭ procedojn sen nomumo de kuracisto!
Hipoglucemaj aŭ antidiabetikaj drogoj estas kuraciloj, kiuj malpliigas glukozon kaj estas uzataj por trakti diabeton.
Kune kun insulino, kies preparoj taŭgas nur por parenterala uzo, estas kelkaj sintezaj komponaĵoj, kiuj havas hipoglikemian efikon kaj efikas dum buŝado. La ĉefaj uzoj de ĉi tiuj drogoj estas en tipo 2-diabeto.
Oralaj hipoglucemaj (hipoglucemaj) agentoj povas esti klasifikitaj kiel sekvas:
— derivaĵoj sulfonilureaj (glibenclamido, glicidono, glicakido, glimepirido, glipizido, klorpropamido),
— meglitinidoj (nateglinido, repaglinido),
— biguanidoj (buformino, metformino, fenformino),
— tiazolidinedioj (pioglitazono, rosiglitazono, ciglitazono, englitazono, troglitazono),
— Infarantoj de alfa-glucosidasa (akarbozo, miglitolo),
Hipoglicemiaj ecoj en sulfonilureaj derivaĵoj estis malkovritaj hazarde. La kapablo de la komponaĵoj de ĉi tiu grupo praktiki hipogligeman efikon estis trovita en la 50-aj jaroj, kiam malkresko de sango-glukozo estis rimarkita ĉe pacientoj ricevantaj antibacteriajn sulfonamidajn drogojn por kuracado de infektaj malsanoj. Tiurilate, oni komencis serĉon de derivaĵoj de sulfonamidoj kun prononcita hipogluzemia efiko en la 50-aj jaroj. La sintezo de la unuaj sulfonilureaj derivaĵoj, kiuj povus esti uzataj por trakti diabeton mellitus, efektivigis. La unuaj tiaj drogoj estis carbutamido (Germanio, 1955) kaj tolbutamido (Usono, 1956). Komence de la 50-aj jaroj. ĉi tiuj derivaĵoj de sulfonilurea komencis uzi en klinika praktiko. En la 60-70-aj jaroj. dua-generaciaj sulfonilureoj aperis. La unua reprezentanto de la du-generaciaj sulfonilureaj preparoj, glibenclamido, komencis esti uzata por trakti diabeton en 1969, en 1970 komencis uzi glibornuridon, kaj en 1972, glipizidon. Gliclazido kaj glicidono aperis preskaŭ samtempe.
En 1997, repaglinido (grupo de meglitinidoj) estis aprobita por kuracado de diabeto.
La historio de la uzo de biguanidoj datiĝas de la mezepoko, kiam oni uzis planton por trakti diabeton Galega officinalis (franca lilio)
Thiazolidinediones (glitazonoj) eniris klinikan praktikon en 1997. La unuaj drogoj aprobitaj por uzo kiel hipoglucemia agento estis troglitazono, sed en 2000 ĝia uzo estis malpermesita pro alta hepatotoxicity. Ĝis nun du drogoj el ĉi tiu grupo estas uzataj - pioglitazona kaj rosiglitazona.
Agado sulfonilureoj ĉefe asociita kun stimulado de beta-pankreataj ĉeloj, akompanataj de mobilizado kaj pliigita liberigo de endogena insulino.
Kun plilongigita kuracado kun sulfonilureaj derivaĵoj, ilia komenca stimula efiko sur sekrecio de insulino malaperas. Oni kredas, ke tio estas pro malpliigo de la nombro de riceviloj sur beta-ĉeloj. Post paŭzo en kuracado, la reago de beta-ĉeloj al prenado de drogoj de ĉi tiu grupo estas restarigita.
Iuj sulfonilureoj ankaŭ havas krom-pankreajn efikojn. Ekstrapanrecaj efikoj ne havas grandan klinikan signifon, ili inkluzivas pliigon de la sentiveco de insulin-dependaj histoj al endogena insulino kaj malpliigon de la formado de glukozo en la hepato. La mekanismo de disvolviĝo de ĉi tiuj efikoj ŝuldiĝas al tio, ke ĉi tiuj drogoj (precipe glimepirido) pliigas la nombron de insulin-sentemaj riceviloj sur celaj ĉeloj, plibonigas interagadon kun insulino-ricevilo kaj restarigas transdukton de la postreceptora signalo.
Krome, estas evidenteco, ke prizvodnye sulfonylureas stimulas la liberigon de somatostatino kaj per tio inhibicias la sekrecion de gluĉagono.
Generacio: tolbutamido, karbamido, tolazamido, aketoheksamido, klorpropamido.
2a generacio: glibenclamido, glisoksepido, glibornurilo, glicidono, glicoksido, glipizido.
3a generacio: glimepirido.
Nuntempe, en Rusujo, sulfonilureaj preparoj de la unua generacio preskaŭ ne estas uzataj.
La ĉefa diferenco inter drogoj de dua generacio kaj sulfonilureaj derivaĵoj de la unua generacio estas pli granda aktiveco (50–100 fojojn), kio permesas uzi ilin en pli malaltaj dozoj kaj sekve malpliigas la probablecon de kromefikoj. Individuaj reprezentantoj de la hipoglucemaj derivaĵoj de sulfonilureoj de la 1-a kaj 2-a generacioj malsamas en aktiveco kaj toleremo. Do, la ĉiutaga dozo de unu-generaciaj drogoj - tolbutamido kaj klorpropamido - 2 kaj 0,75 g respektive, kaj duaj generaciaj drogoj - glibenclamido - 0,02 g, glicvidona - 0,06-0,12 g. La drogoj de dua generacio kutime pli bone toleras pacientojn .
Sulfonylureaj preparoj havas malsaman severecon kaj daŭron de agado, kio determinas la elekton de drogoj kiam preskribitaj. Glibenclamido havas la plej prononcan hipoglikemian efikon de ĉiuj derivitaj sulfonilureaj. Ĝi estas uzata kiel referenco por taksi la hipogluzeman efikon de ĵus sintezitaj drogoj. La potenca hipoglikemia efiko de glibenclamido estas pro tio, ke ĝi havas la plej altan afinecon por ATP-dependaj kaliaj kanaloj de pankreataj beta-ĉeloj. Nuntempe glibenclamido estas produktita ambaŭ en formo de tradicia doza formo kaj en formo de mikronizita formo - speciale formulita glibenclamida formo, kiu provizas optimuman farmacokinetikan kaj farmacodinamikan profilon pro rapida kaj kompleta absorbo (biodisponeco estas ĉirkaŭ 100%) kaj ebligas uzi drogojn en pli malgrandaj dozoj.
Gliclazido estas la dua plej ofta buŝa hipoglikemia agento post glibenclamido. Aldone al tio, ke gliclazido havas hipoglikemian efikon, ĝi plibonigas hematologiajn parametrojn, reologiajn ecojn de sango, havas pozitivan efikon sur hemostata sistemo kaj mikrocirkulado kaj malhelpas la disvolviĝon de mikrovasculitis, inkluzive damaĝo al la retino, malhelpas plateletan agregadon, signife pliigas la relativan indeksan disigon, pliigas heparinon kaj fibrinolitikan aktivecon, pliigas heparinan toleremon, kaj ankaŭ montras antioksidajn propraĵojn.
Glycvidone estas kuracilo preskribebla al pacientoj kun modera rena malsano, ĉar nur 5% de metabolitoj estas elmetitaj tra la renoj, la ceteraj (95%) - tra la intestoj.
Glipizido, kun prononcita efiko, prezentas minimuman danĝeron rilate al hipogluzemaj reagoj, ĉar ĝi ne amasigas kaj ne havas aktivajn metabolitojn.
Parolaj antidiabetikaj drogoj estas la ĉefaj drogoj por kuracado de diabeto mellitus de tipo 2 (ne-insulino-dependaj) kaj kutime estas preskribitaj al pacientoj pli aĝaj ol 35-jaraj sen ketoacidosis, nutraj mankoj, komplikaĵoj aŭ konusaj malsanoj, kiuj bezonas tujan insulinoterapion.
Preparoj de la sulfonilurea grupo ne rekomendas al pacientoj, ĉe kiuj, kun la ĝusta dieto, la ĉiutaga bezono de insulino superas 40 ekzemplerojn. Ankaŭ ili ne estas preskribitaj por pacientoj kun severaj formoj de diabeto mellitus (kun severa beta-ĉela nesufiĉo), kun historio de ketosis aŭ diabeta komo, kun hiperglicemio super 13.9 mmol / L (250 mg%) sur malplena stomako kaj alta glukozuria dum dieta terapio.
Transdono al kuracado kun sulfonilureaj drogoj por pacientoj kun diabeto, kiuj suferas insulinoterapion, eblas se kompensoj de karbonhidrataj metaboloj kompensas ĉe insulinaj dozoj malpli ol 40 ekzemplerojn tage. Je dozo da insulino ĝis 10 ekzempleroj / tago, vi povas tuj ŝanĝi al kuracado kun derivaĵoj sulfonilureaj.
Longdaŭra uzado de sulfonilureaj derivaĵoj povas kaŭzi disvolvon de rezisto, kiu povas esti venkita per kombina terapio kun insulinaj preparoj. En diabeto mellitus de tipo 1, la kombinaĵo de insulinaj preparoj kun sulfonilureaj derivaĵoj ebligas malpliigi la ĉiutagan bezonon de insulino kaj helpas plibonigi la kurson de la malsano, inkluzive de malrapidiĝo de progresado de retinopatio, kiu estas en iu mezuro asociita kun la angioprotektiva agado de sulfonilureaj derivaĵoj (precipe generacio II). Samtempe estas indikoj pri ilia ebla arogena efiko.
Krome, sulfonilureaj derivaĵoj estas kombinitaj kun insulino (tia kombinaĵo konsideras taŭga se la kondiĉo de la paciento ne pliboniĝas kun pli ol 100 UI da insulino ĉiutage), kelkfoje ili estas kombinitaj kun biguanidoj kaj akarbozo.
Kiam vi uzas sulfonamidajn hipoglucemiajn drogojn, oni devas memori, ke antibacterianaj sulfonamidoj, nerektaj anticoagulantoj, butado, salicilatoj, etionamido, tetraciklinoj, kloramfenikol, ciklofosfamido malhelpas ilian metabolon kaj pliigas efikecon (hipoglucemio povas disvolviĝi). Kiam sulfonilureaj derivaĵoj estas kombinitaj kun tiazidaj diurikoj (hidroklorotiazido, ktp.) Kaj BKK (nifedipino, diltiazem, ktp.), Antagonismo okazas en grandaj dozoj - tiazidoj interrompas la efikon de sulfonilureaj derivaĵoj pro la malfermo de kalio-kanaloj, kaj BKK malhelpas la fluon de kaliaj jonoj en la beta-ĉelojn. glandoj.
Derivaĵoj de sulfonilureoj plibonigas la efikon kaj maltoleremon de alkoholo, probable pro malfruo en la oksidigo de acetaldehido. Antabuse-similaj reagoj estas eblaj.
Ĉiuj hipoglucemaj drogoj sulfonamidaj rekomendas esti prenitaj 1 horon antaŭ manĝo, kio kontribuas al pli prononcita malpliiĝo de postprandia (post manĝado) glicemio. En kazo de severa severeco de senpersepaj fenomenoj, oni rekomendas uzi ĉi tiujn drogojn post manĝo.
Nesirindaj efikoj de sulfonilureaj derivaĵoj, aldone al hipoglikemio, estas dispeptikaj malordoj (inkluzive de naŭzo, vomado, diareo), kolesta iktero, pezo pliigo, revertebla leŭkopeno, trombocitopenia, agranulocitosis, aplastika kaj hemolitika anemio, alergiaj reagoj (en prurito, eritemo, dermatito).
La uzo de sulfonilureaj preparoj dum gravedeco ne rekomendas, ĉar la plej multaj el la klasoj C laŭ la FDA (Administracio pri Manĝaĵoj kaj Drogoj), insulinoterapio estas preskribita anstataŭe.
Maljunaj pacientoj ne rekomendas uzi longe agantajn drogojn (glibenclamido) pro la pliigita risko de hipoglikemio. Je ĉi tiu aĝo, estas preferinde uzi mallongdistancajn derivaĵojn - gliclazidon, glicidon.
Meglitinidoj - reguloj prandiales (repaglinido, nateglinido).
Repaglinido estas derivaĵo de benzoika acido. Malgraŭ la diferenco en kemia strukturo disde sulfonilureaj derivaĵoj, ĝi ankaŭ blokas ATP-dependajn kaliajn kanalojn en la membranoj de funkcie aktivaj beta-ĉeloj de la insuleta pankreata aparato, kaŭzas ilian depolarigon kaj malfermon de kalciaj kanaloj, kaŭzante pliigon de insulino. Insulototropa respondo al manĝo disvolviĝas ene de 30 minutoj post la aplikiĝo kaj estas akompanata de malpliigo de glukozo dum manĝo (la koncentriĝo de insulino inter manĝoj ne pliiĝas). Kiel sulfonilureaj derivaĵoj, la ĉefa kromefiko estas hipoglikemio. Kun singardo, repaglinido estas preskribita al pacientoj kun hepata kaj / aŭ rena malsukceso.
Nateglinido estas derivaĵo de D-fenilalanino.Male al aliaj buŝaj hipoglucemaj agentoj, la efiko de nateglinido sur sekrecio de insulino estas pli rapida, sed malpli konstanta. Nateglinido estas uzata ĉefe por redukti postprandian hiperglicemion en tipo 2-diabeto.
Biguanidoj, kiu komencis esti uzata por trakti tipan diabeton en la 70-aj jaroj, ne stimulas sekrecion de insulino per pankreataj beta-ĉeloj. Ilia efiko estas plejparte determinita de la malhelpo de glukogenogenezo en la hepato (inkluzive de glicogenolizo) kaj pliigita uzado de glukozo per ekstercentraj histoj. Ili ankaŭ malhelpas senaktivigi insulinon kaj plibonigas ĝian ligadon al receptoroj de insulino (tio pliigas la absorbadon de glukozo kaj ĝia metabolo).
Biguanidoj (male al sulfonilureaj derivaĵoj) ne reduktas sangan glukozon ĉe sanaj homoj kaj en pacientoj kun tipo 2 diabeto post nokta malsato, sed signife limigas ĝian kreskon post manĝado, sen kaŭzi hipogluzemion.
Hipoglicemaj biguanidoj - metformino kaj aliaj - estas uzataj ankaŭ por diabeto mellitus de tipo 2. Krom la sukero-redukta efiko, biguanidoj kun longedaŭra uzo havas pozitivan efikon sur lipida metabolo. Drogoj de ĉi tiu grupo malhelpas lipogenesis (la procezo per kiu glukozo kaj aliaj substancoj estas transformitaj en grasajn acidojn en la korpo), aktivigas lipolizon (la procezo de dividado de lipidoj, precipe trigliceridoj entenataj de graso, en iliajn konsistigajn grasajn acidojn per la agado de la lipasa enzimo), reduktas apetiton kaj antaŭenigas pezo perdo. En iuj kazoj, ilia uzo estas akompanata de malpliigo de la enhavo de trigliceridoj, kolesterolo kaj LDL (determinitaj sur malplena stomako) en sango-serumo. En diabeto mellitus tipo 2, malordoj de karbonhidrata metabolo estas kombinitaj kun prononcaj ŝanĝoj en lipida metabolo. Do, 85-90% de pacientoj kun tipo 2 diabeto havas pliigitan korpan pezon. Tial, kun kombinaĵo de diabeto mellitus de tipo 2 kun sobrepeso, estas montritaj drogoj normaligantaj lipidan metabolon.
La indiko por administrado de biguanidoj estas diabeto mellitus de tipo 2 (precipe en kazoj akompanataj de obezeco) kun la neefikeco de dieta terapio, same kiel kun la neefikeco de sulfonilureaj preparoj.
En manko de insulino, la efiko de biguanidoj ne aperas.
Biguanidoj povas esti uzataj kombina kun insulino en ĉeesto de rezisto al ĝi. La kombinaĵo de ĉi tiuj drogoj kun sulfonamidaj derivaĵoj estas indikita en kazoj, kie ĉi-lastaj ne provizas kompletan korektadon de metabolaj malordoj. Biguanidoj povas kaŭzi disvolviĝon de laktika acidosis (laktika acidozo), kio limigas la uzon de drogoj en ĉi tiu grupo.
Biguanidoj povas esti uzataj kombina kun insulino en ĉeesto de rezisto al ĝi. La kombinaĵo de ĉi tiuj drogoj kun sulfonamidaj derivaĵoj estas indikita en kazoj, kie ĉi-lastaj ne provizas kompletan korektadon de metabolaj malordoj. Biguanidoj povas kaŭzi disvolviĝon de laktika acidosis (laktika acidozo), kio limigas la uzon de certaj drogoj en ĉi tiu grupo.
Biguanidoj estas kontraŭindikataj en ĉeesto de acidosis kaj inklino al ĝi (provoki kaj pliigi la amasiĝon de laktato), en kondiĉoj akompanataj de hipoksio (inkluzive de korpa kaj spira fiasko, akra fazo de miokardia infarkto, akra cerebrovaskula nesufiĉo, anemio) ktp.
Kromaj efikoj de biguanidoj estas pli ofte rimarkitaj ol sulfonilureaj derivaĵoj (20% kontraŭ 4%), antaŭ ĉio gastrointestinalaj kromefikoj: metala gusto en la buŝo, dispeptikaj simptomoj, ktp. Malkiel sulfonilureaj derivaĵoj, hipoglikemio uzante biguanidojn (t.e. metformino ) okazas tre malofte.
Laktika acidozo, kiu iafoje aperas dum prenado de metformino, estas konsiderata serioza komplikaĵo, do metformino ne devas esti preskribita por rena malsukceso kaj kondiĉoj, kiuj predisponas al ĝia disvolviĝo - malgrava rena kaj / aŭ hepata funkcio, korinsuficienco, pulma patologio.
Biguanidoj ne devas esti preskribitaj samtempe kun cimetidino, ĉar ili konkurencas unu kun la alia en la procezo de tubula sekrecio en la renoj, kio povas konduki al amasigo de biguanidoj, krome, cimetidino reduktas la biotransformadon de biguanidoj en la hepato.
La kombinaĵo de glibenclamido (derivaĵo de sulfonilurea de la dua generacio) kaj metformino (biguanido) optimume kombinas siajn propraĵojn, permesante al vi atingi la deziratan hipogluzemian efikon per malpli alta dozo de ĉiu el la drogoj kaj tiel redukti la riskon de kromefikoj.
Ekde 1997 eniĝis en klinika praktiko tiazolidinedioj (glitazonoj), la bazo de la kemia strukturo de la tiazolidina ringo. Ĉi tiu nova grupo de antidiabetikaj agentoj inkluzivas pioglitazon kaj rosiglitazonon. Drogoj de ĉi tiu grupo pliigas la sentivecon de celaj histoj (muskoloj, adiposa histo, hepato) al insulino, pli malalta lipida sintezo en muskoloj kaj grasaj ĉeloj. Thiazolidinediones estas selektemaj agonistoj de la nukleaj riceviloj PPARγ (receptoro-gama-aktivigita de peroxisoma proliferatoro). Ĉe homoj, ĉi tiuj riceviloj situas en la "celaj histoj", kiuj estas esencaj por insulina agado: en adiposa histo, en skeleta muskolo kaj hepato. PPARγ-nukleaj riceviloj reguligas la transskribon de genaj respondemaj al insulino implikitaj en la kontrolo de produktado de glukozo, transporto kaj utiligo. Krome, PPARγ-sentemaj genoj estas implikitaj en la metabolo de grasaj acidoj.
Por ke tiazolidinedioj praktiku sian efikon, necesas la ĉeesto de insulino. Ĉi tiuj drogoj reduktas la insulinan reziston de ekstercentraj histoj kaj la hepato, pliigas la konsumadon de insulino-dependanta glukozo kaj malpliigas la liberigon de glukozo el la hepato, malpliigas mezajn trigliceridojn, pliigas la koncentriĝon de HDL kaj kolesterolo kaj malhelpas fasti hiperglicemion post manĝado, same kiel hemoglobinan glukoziladon.
Infarantoj de Alfa Glucosidase (akarbozo, miglitolo) malhelpas rompon de poli- kaj oligosakaridoj, reduktante la formadon kaj absorbadon de glukozo en la intesto kaj tiel malebligante la disvolviĝon de postprandia hiperglicemio. Karbonhidratoj prenitaj kun manĝaĵo senŝanĝe eniras la malsuperajn partojn de la intestoj malgrandaj kaj grandaj, dum la sorbado de monosakaridoj daŭras ĝis 3-4 horojn. Male al sulfonamidaj hipoglucemaj agentoj, ili ne pliigas liberigon de insulino kaj tial ne kaŭzas hipoglucemion.
Montriĝis, ke longtempa akarbosa terapio estas akompanata de grava redukto de la risko de disvolvi korajn komplikaĵojn de ateroskleroza naturo. Infarantoj de alfa-glukozidase estas uzataj kiel monoterapio aŭ kune kun aliaj buŝaj hipoglucemaj agentoj. La komenca dozo estas 25–50 mg tuj antaŭ aŭ dum manĝoj, kaj poste povas esti iom post iom pliigita (maksimuma ĉiutaga dozo estas 600 mg).
Indikoj por la uzo de alfa-glukosidase-inhibidores estas diabeto mellitus de tipo 2 kun manĝaĵa terapia nesufiĉo (kompreneble tiu devas esti almenaŭ 6 monatoj), kaj ankaŭ diabeto mellitus de tipo 1 (kiel parto de kombina terapio).
Drogoj de ĉi tiu grupo povas kaŭzi dispecajn fenomenojn kaŭzitajn de malobservo de la digesto kaj absorbo de karbonhidratoj, kiuj estas metaboligitaj en la dupunkto per formado de grasaj acidoj, karbona dioksido kaj hidrogeno. Tial preskribante alfa-glukosidase-inhibitojn, strikta aliĝo al dieto kun limigita enhavo de kompleksaj karbonhidratoj, inkluzive sukerozo.
Acarbose povas esti kombinita kun aliaj antidiabetikaj agentoj. Neomicino kaj kolestiramina plibonigas la efikon de acarbozo, dum la ofteco kaj severeco de kromefikoj de la gastrointestina vojo pliiĝas. Kiam kombinita kun antiacidoj, adsorbantoj kaj enzimoj, kiuj plibonigas digeston, la efikeco de acarbozo reduktiĝas.
Nuntempe, esence nova klaso de hipoglucemaj agentoj aperis - incretinomimetikoj. Increcins estas hormonoj, kiuj estas sekretigitaj de iuj specoj de malgrandaj intestaj ĉeloj en respondo al manĝaĵa konsumado kaj stimulas sekrecion de insulino. Du hormonoj estis izolitaj: la glicagon-simila polipeptido (GLP-1) kaj la glukoza-dependa insulinotropia polipeptido (HIP).
Al incretinomimetikoj inkluzivas 2 grupojn de drogoj:
- substancoj kiuj imitas la efikon de GLP-1 - analogoj de GLP-1 (liraglutido, exenatido, lixisenatido),
- substancoj plilongigantaj la agon de endogena GLP-1 pro la blokado de dipeptidil-peptidase-4 (DPP-4) - enzimo, kiu detruas GLP-1 - DPP-4-inhibitorojn (sitagliptin, vildagliptin, saxagliptin, linagliptin, alogliptin).
Tiel, la grupo de hipoglucemaj agentoj inkluzivas kelkajn efikajn drogojn. Ili havas malsaman mekanismon de agado, malsamas en farmacokinetiaj kaj farmacodinamikaj parametroj. Scio pri ĉi tiuj ecoj permesas al la kuracisto fari la plej individuan kaj ĝustan elekton de terapio.
Kontraŭindikoj
- 1. Tipo 1 diabeto.
- 2. Diabeta ketoacidosis (ekscesa nivelo en sango de cetonaj korpoj), komo.
- 3. Gravedeco kaj laktado
- 4. Kronikaj kaj akraj hepataj malsanoj kun difektita funkcio.
- 5. Kora misfunkcio.
- 6. Hipersensiveco al la drogo.
Thiazolidinedione-preparoj
Troglitazono (Rezulin) estis la drogo de la unua generacio de ĉi tiu grupo. Li estis revokita de la vendado, ĉar lia efiko estis negative reflektita sur la hepato.
Rosiglitazono (Avandia) estas tria-generacia drogo en ĉi tiu grupo. Ĝi ĉesis uzi ĝin en 2010 (malpermesita en Eŭropa Unio) post kiam oni pruvis, ke ĝi pliigas la riskon de kardiovaskula malsano.
| Nomo de aktiva substanco | Komercaj Ekzemploj | Dozon en 1 tablojdo Mg |
| Pioglitazono | Pioglitazona Biotono | 15 30 45 |
Aplika efiko
Krome, ĝi pruvis, ke la drogo havas iujn pliajn profitajn efikojn:
- Malkreskas sangopremo
- Afektas la nivelon de kolesterolo (pliigas la ĉeeston de "bona kolesterolo", tio estas, HDL, kaj ne pliigas "malbonan kolesterolon" - LDL),
- Ĝi inhibicias la formadon kaj kreskon de aterosklerozo,
- Reduktas la riskon de kora malsano (t.e. koratako, streko).
Legu pli: Ĝardenoj protektos la koron
Al kiu estas preskribita pioglitazono
Pioglitazono povas esti uzata kiel sola drogo, t.e. monoterapio. Ankaŭ se vi havas diabeton mellito de tipo 2, viaj ŝanĝoj en vivstilo ne donas la atenditajn rezultojn kaj estas kontraŭindikoj al metformino, ĝia malbona toleremo kaj eblaj kromefikoj.
La uzo de pioglitazona eblas en kombinaĵo kun aliaj antidiabetikaj drogoj (ekzemple acarbozo) kaj metformino se aliaj agoj ne sukcesas
Pioglitazono povas ankaŭ esti uzata kun insulino, precipe al homoj, kies korpo reagas negative al metformino.
Legu pli: Kiel preni metforminon
Kiel preni pioglitazonon
La kuracilo devas esti prenita unufoje ĉiutage, parole, je difinita horo. Ĉi tio eblas tiel antaŭ ol kiel post manĝoj, ĉar manĝaĵo ne influas la absorbadon de la drogo. Kutime kuracado komenciĝas per pli malalta dozo. En kazoj, kiam la efiko de kuracado ne kontentigas, ĝi povas esti iom post iom pliigita.

La efikeco de la drogo estas observata en kazoj, kie necesas trakti tipan diabeton, sed metformino ne povas esti uzata, monoterapio kun unu drogo ne rajtas.
Aldone al tio, ke pioglitazono reduktas postprandian glicemion, plasman glukozon kaj stabiligas glicatan hemoglobinon, ĝi ankaŭ havas aldonan pozitivan efikon sur sangopremo kaj sanga kolesterolo. Krome ĝi ne kaŭzas anomaliojn.
Thiazolidinedione-preparoj

Thiazolidinediones (TZD) - nova klaso de antidiabetikaj drogoj por parola uzo. Tiazolidinedione-drogoj (pioglitazono, rosiglitazono) eniris la klinikan praktikon nur en la lastaj jaroj. Kiel biguanidoj, ĉi tiuj drogoj ne stimulas sekrecion de insulino, sed pliigas la sentivecon de ekstercentraj histoj al ĝi. Komponaĵoj de ĉi tiu klaso agas kiel agonistoj de nukleaj PPAR-y-riceviloj (receptoro-aktivigita de peroxisoma proliferatoro). Ĉi tiuj riceviloj troviĝas en grasaj, muskolaj kaj hepataj ĉeloj. Aktivigo de PPAR-y-receptoroj modulas la transskribon de kelkaj genoj asociitaj kun la transdono de la efikoj de insulino por la penetrado de glukozo kaj lipidoj en ĉelojn. Krom malpliigi la nivelon de glicemio, plibonigi la sentivecon de histoj al insulino favore influas la lipidan profilon (la nivelo de lipoproteinoj de alta denseco pliigas, la enhavo de trigliceridoj malpliiĝas). Konsiderante, ke ĉi tiuj drogoj agas stimulante genan transskribon, necesas ĝis 2-3 monatoj por akiri la maksimuman efikon. En klinikaj studoj, ĉi tiuj drogoj provizis malpliiĝon de la nivelo de HbAc kun monoterapio ĉirkaŭ 0,5 ĝis 2%.
Drogoj de ĉi tiu klaso povas esti uzataj kombine kun PSM, insulino aŭ metformino. La kombinaĵo kun metformino estas pravigita pro la fakto, ke la ago de biguanidoj celas plejparte subpremi glukogenogenezon, kaj la agado de tiazolidinedioj celas pliigi periferian uzon de glukozo. Ili praktike ne kaŭzas hipogluzemion (sed, same kiel biguanidoj, ili povas pliigi la oftecon de hipoglikemio kombina kun drogoj stimulantaj sekrecion de insulino). La ĉefa efiko estas la uzado de ekstercentra glukozo kaj redukto de glicogenozo per la aktivigo de genoj sensilaj al insulino (malkresko de insulina rezisto). Thiazolidinediones kiel drogoj, kiuj forigas insulinan reziston, la ĉefan kaŭzon de la disvolviĝo de diabeto de tipo 2, estas la plej promesplena grupo de drogoj por la antaŭzorgo de diabeto de tipo 2. La preventa efiko de tiazolidinado persistas pli ol 8 monatojn post sia retiriĝo. Estas supozo, ke glitazonoj kapablas tute korekti la genetikan difekton de metabolo de glukozo, kio permesas ne nur prokrasti la disvolviĝon de diabeto de tipo 2, sed ankaŭ tute forigi ĝian disvolviĝon.
Tamen ĝis nun tio estas nur hipotezo.
La uzo de tiazolidinedioj en pacientoj kun diabeto tipo 2 malfermas perspektivojn por antaŭzorgo de kardiovaskulaj komplikaĵoj, kies disvolva mekanismo estas plejparte pro la ekzistanta insulina rezisto. Jam en iuj eksperimentaj studoj akiris antaŭajn datumojn pri la efiko angioprotekta de tiazolidinedioj. Similaj klinikaj studoj ankoraŭ ne estis faritaj.
Estas tri generacioj de tiazolidinedioj en la mondo:
- "unua generacio" drogo - troglitazona (montris prononcan hepatotoksan kaj kardiotoksan efikon, lige al kiu ĝi estis malpermesita por uzo),
- la drogo de la "dua generacio" - pioglitazono,
- "tria generacio" drogo - rosiglitazona.
Nuntempe, drogo el la dua generacio de tiazolidinedioj - aktoj (pioglitazona hidroklorido) el Eli Lilly (Usono) kaj la tria generacio - avandio (rosiglitazono) estas registrita en Rusujo. Actos estas havebla en formo de tablojdoj enhavantaj 15,30 kaj 45 mg de la aktiva substanco pioglitazona klorhidrato, unufoje ĉiutage, sendepende de la manĝaĵo.
La ĉiutaga dozo estas 30–45 mg. Glaxo SmithKJine (GSK) avandio estas havebla en tableta formo enhavanta 4 kaj 8 mg de la aktiva substanco de rosiglitazono, unufoje aŭ dufoje ĉiutage, sendepende de la manĝaĵo. Ĉiutaga dozo de 8 mg. Oni planas, ke la sama kompanio produktos kombinitan drogon - Avandamet (kombinaĵo de avandio kaj metformino).
Thiazolidinediones estas uzataj kiel monoterapio, sed ĝi pli bone kombinas kun biguanidoj, akarbozo, PSM, insulino en pacientoj kun diabeto tipo 2. La limigita uzo de ĉi tiu grupo de drogoj ŝuldiĝas al sia tre alta kosto.La drogo, kiu apartenas al la dua generacio de tiazolidinedioj, montris neniun hepatotoksan efikon. Pioglitazono estas neaktivigita en la hepato, formante aktivajn metabolitojn, eligita ĉefe per galo. Unu el la kromefikoj povas esti la apero de edemo, same kiel pezo-kresko. En la fono de kuracado, oni rekomendas kontroli la nivelon de alanino kaj asparta aminotransferase kaj ĉesi preni la drogon je enzima nivelo, kiu estas duoble la normo. Estas konvene taksi la efikon de la drogo kun plilongigita (3-monata) terapio. Kontraŭindikoj:
- tipo 1 diabeto
- ketoacidosis kun ia ajn diabeto,
- gravedeco, laktado,
- eksceso de la normo de alanina transporto 3 fojojn,
- akra viral, toksa hepatito,
- kronika aktiva hepatito.
Antaŭzorgo de Diabeto de Tipo 2
La klinika provo de DREAM montris reduktitan riskon de disvolvi diabeton en pacientoj kun difektita glukoza toleremo kaj pliigita fastanta glukoza koncentriĝo en pacientoj prenantaj rosiglitazonon (11, vidu ankaŭ 12). Ĉi tiu studo montris, ke la evoluo de diabeto povas prokrasti 1,5 jarojn, sed tiam la risko de disvolviĝo pligrandiĝas kaj fariĝas la sama kiel ĉe la placebo-grupo.