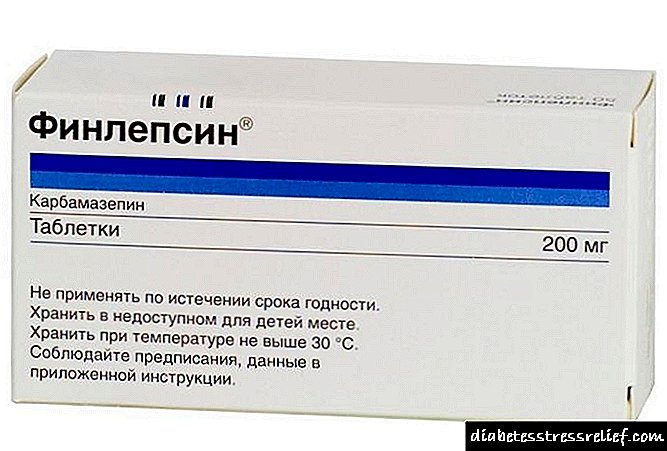
La elekto de reĝimo de insulinoterapio por tipo 2 diabeto
 Enirinte en la korpon, insulino inkluzivas oksidajn procezojn.
Enirinte en la korpon, insulino inkluzivas oksidajn procezojn.
Sub ĝia influo, sukero estas dividita en proteinojn, glicogenon kaj grasojn.
La pankreato provizas la korpon per ĉi tiu proteina hormono.
Kiam malsukceso okazas en ŝia laboro, la korpo ĉesas ricevi insulinon en sufiĉaj kvantoj. Estas disvolviĝo de diabeto. Homoj, kiuj suferas de tipo 1-malsano, devas esti injektitaj kun la hormono ĉiutage.
Ĉu diabeto de tipo 1 bezonas insulinon
Estas necesa insulino en tipo 1-diabeto pro la fakto, ke homa imuneco perceptas la ĉelojn produktantajn insulinon kiel eksterlandan. Li komencas detrui ilin.
En homoj kun tipo 1-malsano, la bezono de terapio ekestas post 7-10 jaroj. Nuntempe ne eblas kuraci la patologion. Sed vi povas subteni la funkcion de la korpo prenante proteinan hormonon el la ekstero.
Pro la nesufiĉa produktado de insulino en tipo 1 diabeto, hormona terapio estas farata en ĉiuj stadioj de la malsano.
Menciindas, ke ju pli posta malsano disvolviĝos, des pli facila revenos al normala stato de la korpo.
Insulaj tablojdoj por diabeto de tipo 1 estas kontraŭindikataj. Sed kiam homo ne ricevas insulinon el la ekstero, ĝi minacas kun hiperglicemia aŭ ketoacidota komo. Por tio oni uzas injektojn. Timpa terapio helpas atingi intertempan remizon kaj prokrastas la disvolviĝon de komplikaĵoj.
Klasifiko de insulino
Insulino estas dividita en 3 ĉefajn grupojn. Inter si, ili malsamas laŭ daŭro de ago.
- Mallonga ago. Ĉi tiu drogo donas efikon en duona horo. La daŭro de ago estas ĉirkaŭ 5 horoj.
- Meza. Ĝi estas pli malrapide sorbita de subkutanaj grasaj ĉeloj. Ĝi estas administrata dufoje ĉiutage, kaj la efiko videblas post kelkaj horoj. Subtenas insulinivelojn dum 10-18 horoj.
- Longtempaj preparoj kun daŭro ĝis 36 horoj. Ĉi tiuj drogoj kreas la necesan nivelon de proteina hormono en la sango. La efiko videblas post kelkaj horoj.
Ekzistas ankaŭ miksaj opcioj. Ĉi tio estas komponaĵo de mallonga, longa aŭ meza insulino en malsamaj proporcioj. En ĉi tiu kazo, la unua kontentigas la bezonon de insulino post manĝi manĝaĵon, kaj la resto provizas la bazajn bezonojn de la korpo.
Estas neeble diri, kiu insulino estas pli bona por tipo 1-diabeto. Ĉiuj ili estas necesaj por la korpo.
En apotekoj, vi povas trovi preparojn enhavantajn bovaĵon, porkaĵon, kaj homan proteinan hormonon. Ili estas produktitaj duon-sinteza maniero uzante genetikan inĝenieradon.
Intensigita aŭ baza bolo.
En ĉi tiu kazo, daŭranta-liberigita insulino (IPDI) estas administrita dufoje ĉiutage. Kelkajn minutojn antaŭ manĝoj, nelonge administras drogon (ICD) tri fojojn tage.
Kun la koncepto de baz-bolus, simpla-aganta hormono estas administrita antaŭ manĝoj, kaj daŭra agado vespere. Dum intensa prizorgado uzu specialan pumpilon. Uzante tian aparaton, proteina hormono povas esti administrita en malgrandaj dozo dum la tuta tago.
Tradicia
Uzata dufoje ĉiutage: matene kaj vespere, iom da tempo antaŭ manĝoj. Estas dezirinde, ke inter la uzoj de la drogo estis intervalo de 12 horoj. Samtempe, 70% de la ĉiutaga dozo administras matene, 30% vespere.
Bona rezulto donas trifoje uzon de la drogo. La skemo estas jena: SDI kaj ICD-injektoj estas injektitaj post vekiĝo, tiam ICD estas administrita je 18:00 kaj 22:00 SPD. La uzo de miksitaj preparoj efektiviĝas dufoje tage, matene kaj vespere.
La malavantaĝo de tradicia terapio estas la strikta kontrolo de fizika aktiveco kaj nutrado.
Hodiaŭ spertuloj laboras pri kompleksaj ekipaĵoj, kio nomiĝas - artefarita pankreato. Ĝi estas pumpilo kune kun suker-mezura aparato. Do insulino estos provizita al la sango laŭ bezono. En simplaj vortoj, tia ekipaĵo imitas la laboron de tuŝita organo.
Kune kun kuracado, necesas kontroli la nivelon de sukero almenaŭ 4 fojojn tage. Do matene ĝi ne devas superi 6,0 mmol / l, post manĝi manĝaĵon devas esti ne malpli ol 7,8, enlitiĝante ĉirkaŭ 6,0 - 7,0, kaj je la 3-a horo ne pli ol 5,0.
Kial kontinua insulinoterapio gravas
Daŭra insulinoterapio por tipo 1 diabeto estas necesa por konservi bazan nivelon de proteina hormona koncentriĝo.

Por ĉi tio, uzas interan agantan insulinon. Simpla hormono bezonas por taŭga nutra ŝarĝo, kaj ĝi estas administrata duonhoron antaŭ la ĉefaj manĝoj.
Homo bezonas 30-70 ekzemplerojn ĉiutage. 1 horo necesas Manĝinte 10 gramojn da karbonhidratoj, vi bezonas 2 PECOJ. La bezonata dozo de insulino por diabeto de tipo 1 estas kalkulita individue por ĉiu paciento. Oni konsideras korpan agadon, psikologian staton, ŝanĝojn en la hormona fono kaj la kvanton da karbonhidratoj prenitaj tage.

Ĉi tio videblas pli detale.
| Kun peza fizika praktikado | 0,5 ekzempleroj / kg / tago |
|---|---|
| Kun malnomada vivstilo | 0,7 ekzempleroj / kg / tago |
| En adoleskeco | 1-2 ekzempleroj / kg / tago |
| Dum nerva streĉiĝo | 1 U / kg / tago |
| Kun la disvolviĝo de ketoocitosis | 1,5-2 IU / kg / tago |
La normo de insulina administrado en tipo 1-diabeto estas 0,4-0,9 U / kg. En kazoj, kiuj malpli bezonas, ĉi tio indikas pardonon de la malsano.
La drogo kun mallonga ago estas administrita 40% matene, 30% tagmanĝi kaj 30% antaŭ la vespermanĝo. La uzo de plilongiga agado de insulino estas alĝustigita surbaze de fastaj suker-niveloj.
La dozo de insulino ne estas konstanta. Ĝi ŝanĝiĝas dum malsano, menstruo, kun ŝanĝo en fizika aktiveco kaj kun uzo de diversaj medikamentoj. La dozo ankaŭ influas sezonon kaj aeran temperaturon.
Trajtoj de injekto
Insulino estas administrita por diabeto de tipo 1 kun speciala seringilo. Injekto estas farita en la deponejoj de graso sub la haŭto. La plej bona loko por ĉi tio estas la abdomeno, femuroj. Se konvenas, tiam vi povas uzi la dorsojn kaj antaŭbrakojn. Ne administru la drogon plurfoje en la sama loko.
En la siringo estas solvo kun koncentriĝo de 40 pecoj en 1 ml, kaj en la plumoj ĉi tiu indikilo estas 100 PECOJ. En nia regiono, la unua metodo de enkonduko estas tre postulata, en Germanio, kontraŭe, plumoj estas popularaj. La avantaĝo de ĉi-lasta estas, ke insulino jam estas en ĝi, kaj ne necesas porti la drogon aparte. La malavantaĝo estas la nekapablo miksi hormonon de diversaj agoj.
La efikeco de insulinoterapio por tipo 1 diabeto
Insuloterapio por tipo 1 diabeto estas integra parto de la vivo de la paciento. Se vi forlasas ĝin, tiam la persono havos gravajn komplikaĵojn.
Diaboleto mellitus insulinoteparia de tipo 1 plibonigos la kvaliton kaj longevecon de la paciento. Uzante ĝin, vi ne nur povas normaligi la koncentriĝon de glukoza hemoglobino kaj sukero-nivelo, sed ankaŭ malhelpi plian disvolviĝon de la malsano.
Ĝuste kalkulitaj dozoj da insulino ne damaĝas la korpon, sed se la normo estas superita, seriozaj konsekvencoj eblas, ĝis disvolviĝo de komo.
La efiko de insulinoterapio estas ke:
- sukero nivelo malpliiĝas
- produktado de hormonoj pliiĝas
- la metabolan vojon malpliiĝas
- lipolizo malpliiĝas post la manĝo,
- la nivelo de glicataj proteinoj en la korpo malpliiĝas.
Danke al insulinoterapio, aktiva grasa metabolo povas esti atingita. Ĉi tio normaligas la forigon de lipidoj el la korpo kaj akcelas la produktadon de proteino en la muskoloj.
Antaŭzorgo kaj rekomendoj
Ne ekzistas aparta antaŭzorgo por ĉi tiu malsano, la karbonhidratoj enirantaj en la korpon estas kompensitaj de insulino. Vi bezonas determini vian bezonon de hormono por ĉiu manĝo.
En frua stadio de la malsano, oni rekomendas nutraĵojn kiel pano kaj cerealoj. Poste vi povas iom post iom enkonduki karnon, fiŝon, legomojn kaj fruktojn en la dieton.

Kuracistoj konsilas fordoni rapidajn karbonhidratojn matene. Manĝi dolĉojn matene povas konduki al postprandia hiperglicemio.
Vi ne povas rifuzi manĝaĵon por malpliigi aŭ rifuzi injekton de insulino. La karbonhidratoj rezultantaj estas necesa fonto de energio por la normala funkciado de la korpo. Kun nesufiĉaj kvantoj en manĝaĵo, la korpo komencas procesi grasojn.
Ili elsendas toksajn substancojn - ketonojn. Ilia amasiĝo en la korpo kondukas al veneniĝo. Persono disvolvas naŭzon, kapdoloron, malfortecon. Foje eĉ necesas enhospitaligo.

Utila por ĉi tiu malsano estos fizika aktiveco. Nur dum ili necesas monitori la nivelon de glukozo en la sango. Gravas memori, ke ju pli intensa la trejnado, des pli multe da energio elspezas, kaj la kvanto da sukero respektive malpliiĝas.
Por tio, la dozo de mallonga insulino devas esti reduktita en la tago de fizika aktiveco. Sportoj devas esti forĵetitaj se la glukoza enhavo estas pli alta ol 12 mmol / l.
Principoj de Insuloterapio
Kiel multaj kuracaj metodoj, insulinoterapio havas iujn principojn, pripensu ilin:
- La ĉiutaga dozo de la drogo estu kiel eble plej fiziologia. Dum la tago, ĝis 70% de la dozo devas esti administrita, la cetera 30% - antaŭ enlitiĝo. Ĉi tiu principo permesas simuli la realan bildon pri produktado de pankreata hormono.
- La ĉiutagaj dozaj postuloj influas la elekton de la optimuma dozo. Ili dependas de la fiziologiaj trajtoj de la korpo. Do, por unu homo absorbi unu panan ekzempleron, ½ unuo da insulino sufiĉas, kaj alia 4.
- Por determini la dozon, necesas mezuri la nivelon de glukozo en la sango post la manĝo, konsiderante la nombron da kalorioj konsumitaj. Se glukozo estas pli alta ol normala, tiam la dozo de la drogo estas pliigita de pluraj ekzempleroj ĝis ĉi tiu indikilo revenas al normalo.
- Vi povas ĝustigi la dozon de la drogo laŭ glicemiaj indikiloj. Laŭ ĉi tiu metodo, por ĉiu 0,28 mmol / L da glukozo pli ol 8,25 mmol / L, 1 unuo de la drogo devas esti aldonita. Tio estas, ke ĉiu plia sukero bezonas 2-3 ekzemplerojn de la drogo.
Studoj kaj paciencaj recenzoj indikas, ke la plej grava kaj taŭga maniero por konservi normalan sangan sukeron estas memregado de glukozo. Por fari tion, uzu individuajn glucometrojn kaj staciajn aparatojn.
La uzo de drogoj por kompensi karbohidratajn metabolajn malordojn en la korpo havas iujn indikojn pri uzo, konsideru ilin:
- Insul-dependa tipo 1 diabeto.
- Dekompensado de tipo 2 diabeto.
- Diabeta ketoacidosis.
- Diabeta komo.
- Kompleta traktado de skizofrenio.
- Perdo de pezo en endokrinaj patologioj.
- Diabeta nefropatio.
- Hiperosmolar komo.
- Gravedeco kaj akuŝo kun diabeto.
Diabeto mellitus de tipo 2 ne dependas de insulino, kvankam ĝi rilatas al metabolaj malsanoj. Patologio progresas per kronika hiperglicemio pro malobservo de la interagado de insulino kun pankreataj ĉeloj. Insuloterapio por la dua tipo de diabeto havas jenajn indikojn:
- Individua maltoleremo aŭ neefikeco de drogoj, kiuj malaltigas sangan sukeron.
- Unue diagnozita alta glukoza malsano ene de 24 horoj.
- Ekapero de kronikaj malsanoj.
- Infektaj malsanoj.
- Signoj de manko de insulino en la korpo.
- Grava damaĝo en hepato kaj hepato.
- Deshidratigo
- Precoma kaj komo.
- Malsanoj de la hematopoietika sistemo.
- Detekto de ketonaj korpoj en urino.
- Planita kirurgia interveno.
Surbaze de ĉi-supraj indikoj, la endokrinologo preparas kuracadan reĝimon, elektas la optimuman dozon kaj rekomendojn por farado de terapio kun uzo de insulinaj drogoj.
, , , ,
Preparo
Antaŭ la enkonduko de insulino, la paciento devas suferi specialan trejnadon. Unue elektu la vojon de administrado - uzante plumo-seringon aŭ insulinan seringon per malgranda nadlo. La areo de la korpo, en kiu oni planas injekti ĝin, devas esti traktata kun antisepsaĵo kaj amasi bone.
Ne pli ol duonan horon post la injekto, vi devas manĝi manĝaĵon. En ĉi tiu kazo, estas kontraŭindikate administri pli ol 30 ekzemplerojn de insulino ĉiutage. La optimuma kuracada reĝimo kaj ĝusta dozo estas elektitaj de la atenta kuracisto, individue por ĉiu paciento. Se la stato de la paciento plimalbonigas, tiam la dozo ĝustigas.
Rekomendoj pri Insulina Terapio
Laŭ studoj, la daŭro de agado de insulinaj preparoj sur la korpo estas individua por ĉiu paciento. Surbaze de tio, ekzistas drogoj kun diversaj daŭraj agoj. Kiam elektas la optimuman medikamenton, kuracistoj rekomendas fokusiĝi sur la nivelo de glicemio, samtempe observante la preskribitan dieton kaj aliĝante al fizika agado.
La tuta punkto de kuracilo por diabeto estas imiti la normalan sekrecion de hormonoj fare de la pankreato. Traktado konsistas el manĝaĵo kaj baza sekrecio. Ĉi-lasta normaligas la nivelon de glicemio inter manĝoj, dum nokta ripozo, kaj ankaŭ helpas forigi sukeron, kiu eniras la korpon ekster manĝoj. Fizika aktiveco kaj malsato reduktas bazan sekrecion de 1,5-2 fojojn.
La maksimuma kompenso de karbonhidrata metabolo helpe de taŭge desegnita insulinoterapia skemo povas signife redukti la riskon de disvolvi komplikaĵojn de la malsano. Ju malpli da fluktuoj en sanga sukero dum la tago, des pli bonas la stato de la paciento. Multaj kuracistoj konsilas konservi specialan taglibron, indikante la administritan dozon de la drogo, la nombron da panaj manĝaĵoj kaj la nivelon de fizika agado. Ĉi tio subtenas diabeton.
, , , , ,
Insuloterapio-Tekniko
Diabeto de tipo 1 estas unu el la plej oftaj kaj danĝeraj malsanoj de la endokrina sistemo. Pro misfunkciado de la pankreato kaj produktado de hormonoj, glukozo eniranta en la korpon ne estas sorbita aŭ detruita. En ĉi tiu fono, akuta malpliiĝo de la imunsistemo okazas kaj komplikaĵoj disvolviĝas.
La enkonduko de sintezaj analogoj de la hormono permesas restarigi normalajn nivelojn de sukero en sango kaj plibonigi la funkciadon de la korpo. Kiel regulo, drogoj por insulinoterapio estas administritaj subkutane, en krizaj kazoj, intramuskula / intravena administrado eblas.
La tekniko de insulinoterapio uzanta seringon estas algoritmo de agoj:
- Preparu botelon kun la drogo, seringo, haŭta desinfektilo.
- Trakti kun antisepsa kaj iomete amasigi la areon de la korpo, en kiu estos farita la injekto.
- Uzu la seringon por desegni la bezonatan dozon de la drogo kaj injekti ĝin sub la haŭto (kun grandaj dozo intramuskule).
- Procesu la injektan lokon denove.
La jeringo povas esti anstataŭigita per pli konvena injekta aparato - ĉi tio estas siringa plumo. Ŝi havas specialan nadlon, kiu minimumigas la doloron de injekto. La komforto de ĝia uzo permesas fari injektojn iam ajn kaj ie ajn. Krome, iuj seringaj plumoj havas flapojn de insulino, kio ebligas kombini drogojn uzantajn diversajn kuracajn reĝimojn.
Se vi injektas la kuracilon sub la haŭto en la stomakon (dekstren aŭ maldekstran de la umbiliko), tiam ĝi estas absorbita multe pli rapide. Kiam injektita en la femuron, absorbo estas malrapida kaj nekompleta. La enkonduko en la dorson kaj ŝultron rilate al la indico de absorbo estas intera inter injekto en la abdomeno kaj femuro.Longdaŭra insulino devas esti injektita en la femuron aŭ ŝultron, kaj mallongan agadon en la stomako.
Longtempa administrado de la drogo samtempe kaŭzas degenerajn ŝanĝojn en la subkutanan grason, kiu influas negative la absorban procezon kaj la efikecon de la drogterapio.
La reguloj de insulinoterapio
Kiel ajna medicina metodo, insulinoterapio havas kelkajn regulojn, kiujn oni devas observi kiam ĝi efektiviĝas.
- La kvanto da sukero en la sango matene kaj post la manĝo devas esti konservita ene de normalaj limoj, kiuj estas individuaj por ĉiu homo. Ekzemple, por gravedaj virinoj, glukozo devas esti inter 3.5-6.
- La enkonduko de la hormono celas simuli ĝiajn normalajn fluktuojn en sana pankreato. Antaŭ manĝoj, mallonga insulino estas uzata, meza aŭ longa dum la tago. Post dormo, mallongaj kaj mezaj estas enkondukitaj, antaŭ vespermanĝo - mallongaj kaj antaŭ ol enlitiĝi - meza.
- Krom observi la dozon de la drogo, vi devas aliĝi al sana dieto kaj konservi fizikan aktivecon. Kiel regulo, la endokrinologo disvolvas nutraĵan planon por la paciento kaj donas glicemajn tablojn por kontroli la kuracadan procezon.
- Regula monitorado de glukozaj niveloj. La proceduro plej bone okazas ambaŭ antaŭ kaj post la manĝoj, kiel en kazo de hipogluzemio / hiperglicemio. Por mezuradoj, vi devas aĉeti personan metron kaj filtrilon.
- La dozo de insulino devas varii de la kvanto de manĝaĵo konsumita, horo de la tago, fizika aktiveco, emocia stato kaj ĉeesto de koncomitantaj malsanoj. Tio estas, ke la dozo ne estas fiksita.
- Ĉiuj ŝanĝoj rilate al la tipo de medikamento uzata, ĝia dozo, vojo de administrado, same kiel bonfarto, diskutu kun via kuracisto. Komunikado kun la endokrinologo devas esti konstanta, precipe se ekzistas risko disvolvi krizajn situaciojn.
La supraj reguloj permesas konservi normalan staton de la korpo kun tiel grava metabola malordo kiel diabeto.
Insuloterapio en psikiatrio
Traktado kun uzado de insulinaj preparoj en psikiatrio havas jenajn indikojn por uzo:
- Psikozoj.
- Skizofrenio.
- Alucinaciones.
- Delira Sindromo.
- Catatonia.
- Hebephrenia.
Insulina ŝokterapio havas prononcan kontraŭrepresan efikon, reduktas aŭ tute forigas la simptomojn de apato-abulia kaj aŭtismo. Ĝi kontribuas al normaligo de energia potencialo kaj emocia stato.
Traktado kun ĉi tiu metodo de skizofrenia malordo konsistas el pluraj stadioj. La unua injekto al la paciento estas farata matene sur malplena stomako kun komenca dozo de 4 ekzempleroj kaj ĉiutage pliigi ĝin al 8 ekzempleroj. La propreco de ĉi tiu skemo estas, ke injektoj donas kvin sinsekvajn tagojn kun du-taga paŭzo kaj plua daŭrigo de la kurso.
- La unua etapo konsistas en enkonduki la pacienton en staton de hipogluzemio dum 3 horoj. Por restarigi glukozon, la paciento ricevas tean trinkaĵon, kiu enhavas almenaŭ 150 g da sukero. Ankaŭ necesas riĉa dieto en karbonhidratoj, kiu fine normaligas la kondiĉon.
- La dua etapo de kuracado konsistas en pliigo de la dozo de la drogo kaj pli longa halto de la konscio de la paciento. Por normaligi la kondiĉon, la paciento ricevas guteton por administrado intravena de 20 ml de solvo de 40% glukozo. Tuj kiam la paciento reakiris konsciencon, ili donas al li sukeron kaj korajn matenmanĝojn.
- La tria etapo de terapio estas plue pliigi la dozon. Ĉi tio estigas kondiĉon, kiu limas al la stuporo (kompleta subpremo) kaj komo. La paciento povas resti en ĉi tiu pozicio ne pli ol 30 minutojn, ĉar ekzistas risko disvolvi neprogreseblajn konsekvencojn. Por forigi hipoglucemion, oni uzas gutetojn kun glukozo.
Dum kuracado, oni devas memori, ke insulinŝokterapio minacas la pacienton kun tiaj problemoj:
- Konvulsiaj kaptiloj similaj al kapricoj de epilepsio.
- Komarko longa.
- Freŝa komo post resaniĝo el insulina komo.
La kurso de kuracado konsistas el 20-30 kunsidoj, dum kiuj la paciento falas en malbonhumora stato. Pro la danĝero de ĉi tiu metodo kaj la risko de gravaj komplikaĵoj, ĝi ne estas vaste uzata en psikiatrio.
Kontraŭindikoj
La kuracado de insulin-dependaj formoj de diabeto, kiel iu ajn kuracil-terapio, havas iujn limojn. Pripensu la ĉefajn kontraŭindikojn al la uzo de insulino:
- Akraj formoj de hepatito.
- Krozo de la hepato.
- Peptika ulcero de la stomako kaj duodeno.
- Urolitiasis.
- Hipoglucemio.
- Jado
- Pancreatitis
- Senkompataj kor-difektoj.
Aparta zorgo devas zorgi en kuracado de pacientoj kun cerebrovaskula malsano, tiroidesmalsano, rena malsukceso, Addison-malsano.
Vi ankaŭ konsideru la individuan maltoleremon de certaj specoj de la drogo kaj la riskon de alergiaj reagoj al insulinaj komponentoj. Inhalitaj formoj de la drogo estas kontraŭindikataj en infankuracaj pacientoj, same kiel en bronkito, bronkia astmo, enfisemo kaj pacientoj, kiuj fumis dum la pasintaj 6 monatoj.
Dum insulinoterapio, oni konsideru la tendencon de insulino interagi kun aliaj drogoj. Ĝia aktiveco pliiĝas signife kiam uzite kun parolaj reduktantaj sukero-drogoj, etanolo, b-blokantoj. Kiam interagas kun glucocorticosteroidoj, estas alta risko disvolvi hiperglicemion.
, , ,
Nutrado por insulinoterapio
La dieto por diabeto dependas tute de la reĝimo kaj reĝimo de insulinoterapio. La nombro de manĝoj estas kalkulata surbaze de la dozo de insulino, la speco de hormono administrita, la injekto-loko kaj la korpaj trajtoj de la paciento. La dieto devas enhavi fiziologian kvanton da kalorioj, same kiel la necesan normon de proteinoj, grasoj, karbonhidratoj kaj aliaj utilaj substancoj. Ĉiuj ĉi tiuj faktoroj determinas la oftecon kaj tempon de manĝaĵoj, la distribuadon de karbonhidratoj (pano-unuoj) por manĝoj.
Pripensu la ecojn de nutrado kun malsamaj skemoj por kompensi karbonhidratan metabolon:
- Ultrarapida kuracilo - aplikita 5 minutojn antaŭ manĝo, reduktas glukozon post 30-60 minutoj.
- Mallongdaŭra insulino administras 30 minutojn antaŭ manĝo, dum maksimuma malkresko de glukozo post 2-3 horoj. Se post la injekto vi ne konsumas karbonhidratan manĝaĵon, tiam hipogluzemio disvolviĝas.
- Medikamentoj de meza daŭro kaj plilongiga agado - malpliigi sukeron post 5-8 kaj 10-12 horoj.
- Miksitaj insulinoj estas mallongaj kaj interaj injektoj. Post administrado, ili kaŭzas maksimuman malpliiĝon de glukozo dufoje kaj postulas karbonhidratan kompenson per manĝaĵoj.
Kiam vi preparas dieton, oni konsideras ne nur la tipon de medikamento administrita, sed ankaŭ la oftecon de injektoj. Apartan atenton oni donas al tia koncepto kiel pano-unuo. Ĉi tio estas kondiĉa takso de la kvanto da karbonhidratoj en manĝaĵoj. Ekzemple, 1 pano-unuo estas 10-13 g da karbonhidratoj, ekskludante dietan fibron, sed konsiderante balastajn substancojn aŭ 20-25 g da pano.
- Duobla administrado - 2/3 de la ĉiutaga dozo administras matene, kaj 1/3 vespere.
- La unua matenmanĝo devas enhavi 2-3 panojn, ĉar la kuracilo ankoraŭ ne funkciis.
- Snack devas esti 4 horojn post la injekto kaj konsistas el 3-4 panoj.
- Tagmanĝo - 6-7 horojn post la lasta injekto. Kiel regulo, ĉi tio estas densa dieto por 4-5-ekzempleroj de pano.
- Snack - suker-nivelo eble iomete pliiĝos, do vi devas manĝi ne pli ol 2 panpecojn.
- La lasta manĝo estas bonkora vespermanĝo de 3-4 panaj ekzempleroj.
Ĉi tiu skemo de kvin manĝoj ĉiutage estas plej ofte uzata kun malgranda ĉiutaga dozo de insulino.
- Kvinfoja administrado de la drogo - antaŭ matenmanĝo kaj enlitiĝo oni uzas interan agantan drogon, kaj antaŭ la ĉefaj manĝoj - mallongan agadon. Tia skemo postulas ses manĝojn tage, tio estas tri ĉefaj metodoj kaj tri manĝetoj. Post la administrado de la intera hormono, necesas manĝi 2 panpecojn por minimumigi la riskon de hipoglikemio.
- Intensa insulinoterapio - ĉi tiu reĝimo estas karakterizita per ripeta administrado de la drogo en oportuna tempo por la paciento. La tasko de la paciento estas konsideri la nombron da pano-unuoj dum la unuaj manĝoj kaj kontroli la nivelon de glukozo en la sango. Multaj pacientoj kun ĉi tiu skemo ŝanĝas al preventa aŭ liberigita dieto n-ro 9.
Sendepende de la dieto, pli ol 7 pan-ekzempleroj, tio estas 80-85 g da karbonhidratoj, ne devas esti konsumataj per manĝo. Ĉi-kaze simpla, tio estas, rafinitaj karbonhidratoj devas esti ekskluditaj de la dieto kaj la dozo de kompleksaj karbonhidratoj devas esti ĝuste kalkulita.
Multnombraj recenzoj de pacientoj diagnozitaj je diabeto 1 aŭ 2 gradoj konfirmas la efikecon de insulinoterapio kiam ĝi ĝuste efektivigas. La sukceso de kuracado dependas de la korekteco de la elektita kuracilo, la maniero kompensi la karbonhidratan metabolon kaj la dietan konformecon.
Indikoj por insulinoterapio en pacientoj kun tipo 2 diabeto
- Signoj de insulina manko (ketosis, pezo-perdo).
- Akraj komplikaĵoj de diabeto.
- Unue detektis diabeton kun alta fastokemia kaj dum la tuta tago, ekskludante aĝon, laŭtaksan daŭron de la malsano kaj korpa pezo.
- Akraj makrovaskulaj malsanoj, bezono de kirurgia kuracado, severaj infektoj kaj pligravigado de kronikaj malsanoj.
- La unua detektis tipon de diabeto en ĉeesto de kontraŭindikoj al la uzo de buŝaj hipoglucemaj drogoj (malsanigita hepato, reno, alergiaj reagoj, hematologiaj malsanoj).
- Severa manko de hepato kaj rena funkcio.
- Gravedeco kaj laktado
- Manko de kontentiga glicemia kontrolo dum terapio kun maksimumaj dozoj de PSSP en akcepteblaj kombinaĵoj kune kun adekvata fizika aktiveco.
Lastatempe kuracistoj konstatis la bezonon de insulinoterapio por forigi glukozon-toxicecon kaj restarigi la sekretan funkcion de β-ĉeloj kun modera hiperglicemio. En la unuaj stadioj de la malsano, β-ĉela misfunkcio estas revertebla kaj endogena sekrecia insulino restariĝas kun malpliigo de glicemio. Kvankam frua insulinoterapio en pacientoj kun tipo 2 diabeto ne estas tradicia, ĝi ŝajnas esti unu el la eblaj ebloj por kuracado kun malbona metabola kontrolo en la stadio de dieta terapio kaj fizika aktiveco, preterpasante la stadion de MSS. Ĉi tiu opcio plej pravigas ĉe pacientoj, kiuj preferas insulinoterapion al uzo de aliaj hipogluzemaj drogoj, en pacientoj kun malplipeziĝo, kaj ankaŭ kun verŝajneco de latenta aŭtoimuna diabeto en plenkreskuloj (LADA).
Sukcesa redukto de hepata glukoza produktado en tipo 2-diabeto postulas inhibicion de du procezoj: gluconeogenezo kaj glukogenolizo. Ĉar la administrado de insulino povas redukti glukogenogenezon kaj glicogenolizon en la hepato kaj plibonigi periferian sentivecon al insulino, ĝi ebligas korekte optimume la ĉefajn patogenetajn mekanismojn de tipo 2-diabeto. La pozitivaj efikoj de insulinoterapio en pacientoj kun diabeto tipo 2 estas:
- redukto de fastado kaj postprandia hiperglicemio,
- malkresko en gluconeogenezo kaj hepata glukoza produktado,
- pliigita sekrecio de insulino en respondo al manĝaĵo aŭ stimulo kun glukozo,
- forigo de lipolizo en la postprandia periodo,
- forigo de sekrecio de glucagono post manĝoj,
- stimulado de kontraŭgenergiaj ŝanĝoj en la profilo de lipidoj kaj lipoproteinoj,
- redukto de ne specifa glicationo de proteinoj kaj lipoproteinoj,
- Plibonigo de aerobiaj kaj anaerobiaj glicolizoj.
Traktado de pacientoj kun diabeto de tipo 2 ĉefe celas atingi kaj konservi la celajn nivelojn de HbA1c, glicemion ambaŭ sur malplena stomako kaj post manĝado, kio kondukas al malpliigo de la risko de disvolviĝo kaj progresado de vaskulaj komplikaĵoj.
Antaŭ insulinoterapio de tipo 2-diabeto necesas eduki pacientojn pri memregulaj metodoj, revizii la principojn de dieta terapio, informi pacientojn pri la ebleco disvolvi hipogluzemion kaj metodojn ĉesigi ĝin 1, 4, 15. Insuloterapio, laŭ la indikoj, povas esti preskribita al pacientoj kun diabeto tipo 2 tiel mallongaj. kaj dum longa tempodaŭro. Mallongatempa insulinoterapio estas kutime uzata en akraj makrovaskulaj malsanoj (miokardia infarkto, apopleksio, CABG), operacioj, infektoj, pligravigado de kronikaj malsanoj pro akuta kresko de la bezono de insulino dum ĉi tiuj periodoj, kutime rezultantaj el neniigo de tablojdoj de sukero-redukto de drogoj 7, 9, 15 En akraj situacioj, la uzo de insulino rapide forigas la simptomojn de hiperglicemio kaj la adversajn efikojn de glukoza tokseco.
Nuntempe ne ekzistas klaraj rekomendoj pri la elekto de la komenca dozo de insulino. Esence, la selektado estas farita surbaze de takso de la klinika kondiĉo, konsiderante la ĉiutagan glukozan profilon, korpan pezon de la paciento. La bezono de insulino dependas de la insulina sekreta kapablo de β-ĉeloj, reduktitaj kontraŭ la fono de glukoza tokseco, la grado de insulina rezisto. Pacientoj kun diabeto de tipo 2 kaj obezeco kun insulina rezisto de varia severeco povas postuli 1 aŭ pli da ekzempleroj de insulino po 1 kg da korpa pezo ĉiutage por atingi metabolan kontrolon. Bolus-insulinoterapio estas plej ofte preskribita kiam mallong-aganta insulino (aŭ analogo de homa insulino) estas uzata plurajn fojojn tage, kombinaĵo de mallong-kaj inter-aganta insulino (enlitiĝante aŭ dufoje tage) aŭ plilongigita insulina analogo (enlitiĝe) eblas. La nombro de injektoj kaj la ĉiutaga dozo de insulino dependas de la nivelo de glicemio, de la dieto kaj de la ĝenerala stato de la paciento.
Provizora longtempa insulinoterapio (2-3 monatoj) asignita en la jenaj situacioj 9, 13:
- en ĉeesto de provizoraj kontraŭindikoj por prenado de parolaj hipoglucemaj drogoj,
- dum longaj inflamaj malsanoj
- kun glukoza tokseco kaj la neceso restarigi la sekretan funkcion de β-ĉeloj.
En tiaj kazoj, mallongdaŭra insulino (2-3 fojojn) kaj plilongigita insulino antaŭ enlitiĝo aŭ dufoje ĉiutage sub la kontrolo de glicemio estas preskribitaj, kaj PSSP estas kutime nuligita.
Post forigo de glukoza tokseco, kun konstanta normaligo de glicemio, malkresko de HbA1c-nivelo, pozitiva dinamiko en la ĝenerala somata stato de la paciento kaj sendifekta endogena sekrecio de insulino dum provizora insulinoterapio, PSSP estas iom post iom preskribita sub la kontrolo de glicemio, kaj la ĉiutaga dozo de insulino malrapide reduktiĝas. Alia eblo estas kombina terapio kun insulino kaj PSSP.
Kun reduktita endogena sekrecio de insulino, insulina monoterapio estas preskribita.
En la kuracado de tipo 2-diabeto, ekzistas pluraj traktaj ebloj, ambaŭ kombinitaj kun tablojdaj drogoj, kaj insulina monoterapio. La elekto laŭ tio fariĝas sur la bazo de la klinika sperto de la kuracisto, konsiderante la karakterizaĵojn de la somata stato de la paciento, konomitajn malsanojn kaj ilian drogterapion. Plej ofte, kun diabeto tipo 2, kombina terapio kun insulino kaj sukero-reduktaj tablojdoj estas uzata, kiam parola monoterapio ne permesas taŭgan glicemian kontrolon. Kombinaj terapiaj opcioj estas jenaj kombinaĵoj: sulfonilureaj derivaĵoj kaj insulino, meglitinidoj kaj insulino, biguanidoj kaj insulino, tiazolidinedioj kaj insulino 2, 11, 14.
La avantaĝoj de kombina terapio inkluzivas pli bonan paciencan motivadon, rapidan eliminon de glukoza tokseco, plibonigita periferia histo-sentiveco al insulino kaj pliigita endogena sekrecio de insulino.
La pozitiva efiko de kombina terapio por diabeto estas ne nur la atingo de glicemia kontrolo, sed ankaŭ malpliigo de la ĉiutaga dozo de tablojdaj preparoj, la ebleco uzi malgrandajn dozojn da insulino kaj, sekve, malplipeziĝon. La kombina terapia reĝimo por insulinoterapio povas inkluzivi, aldone al la antaŭa buŝa terapio, unu injekton de intera insulino antaŭ ol enlitiĝi, kiu efike subpremas troan glukozon produktitan de la hepato kaj normaligas rapidan glicemion. Laŭ niaj, krom publikigitaj datumoj, la meza bezono de insulino en kombina terapio estas 0,2-0,5 U / kg korpa pezo en pacientoj kun normala pezo kaj atingas 1 U / kg korpa pezo kaj pli se troa. Oni devas observi certajn stadiojn en la konduto de insulinoterapio en pacientoj kun tipo 2 diabeto. En la unua etapo, komenca dozo estas preskribita en formo de ununura injekto de intera insulino 0,2-0,3 U / kg korpa pezo (en maljunuloj 0,15 U / kg korpa pezo), mezumo de 8-12 UI antaŭ la enlitiĝo, se necese insulino antaŭ la matenmanĝo. La sekva paŝo estas la titrado de dozo de insulino, efektivigita ĉiun 3-4-tagojn, por atingi unuopajn parametrojn de metabola kontrolo. Rekomendas, ke dum fasto glicemia estas pli ol 10,0 mmol / L, pliigi la dozon 6–8 IU da insulino, kiam glicemio estas pli ol 8,0 mmol / L, 4–6 IU, kaj se glicemio estas pli ol 6,5 mmol / L, po 2 ME. . La daŭro de la titola periodo estas kutime 6-12 semajnoj, ĉi-foje la dinamiko de pezo estas regule taksata, kun negativaj dinamikoj, la kaloria enhavo de la dieto malpliiĝas kaj, se eble, fizika aktiveco pliiĝas. Se ununura administrado de insulino ne provizas adekvatan glicemian kontrolon, du-foja administrado de plilongigita insulino aŭ pretaj insulinmiksaĵoj en du-aŭ-trifoja administrada reĝimo povas esti rekomendata. En la sekva etapo, la taktiko de plia kuracado estas determinita, la forigo de insulinoterapio kaj monoterapio de PSSP aŭ daŭrigo de kombina terapio. Kun malbona metabola kontrolo, pliigo de la ĉiutaga dozo de insulino super 30-40 ekzempleroj, insulina monoterapio estas indikita.
Monoterapio kun insulino en pacientoj kun tipo 2 diabeto Ĝi efektiviĝas ambaŭ laŭ la tradicia insulinoterapio kaj intensigita insulinoterapio (basa bolo). Signifa progreso en diabetologio estas asociita kun vasta arsenalo de diversaj specoj de insulino, kaj praktikantoj havas la ŝancon elekti kuracadon, kontentigante la bezonojn kaj kapablojn de la paciento. En la traktado de diabeto de tipo 2, ĉiu reĝimo de insulinoterapio povas esti uzata por sukcese regi hiperglicemion kaj eviti nedeziratan hipogluzemion.
Eblaj ebloj por insulinoterapiaj reĝimoj
- Unu injekto de intera insulino aŭ analogo de plilongiga agado de insulino antaŭ enlitiĝo aŭ antaŭ matenmanĝo, preta miksaĵo de 30: 70 de insulino en unu sola injekto-reĝimo (antaŭ matenmanĝo aŭ antaŭ vespermanĝo) aŭ 2-3 injektoj (antaŭ matenmanĝo kaj antaŭ vespermanĝo, aŭ antaŭ matenmanĝo antaŭ tagmanĝo kaj antaŭ vespermanĝo).
- La kombinaĵo de intera insulino (en 1-2 injektoj) aŭ analogoj de longedaŭra ago kaj mallongdaŭra insulino aŭ analogoj de ultrashorta ago, administritaj antaŭ ĉefaj manĝoj.
La plej grava ero de insulinoterapio estas uzo de taŭgaj dozoj da insulino, certigante la atingon kaj longdaŭran konservadon de celaj glicemiaj niveloj, kaj ne la elekton de aparta varianto de la kurac-reĝimo.
La avantaĝo de insulino kompare kun PSSP estas, ke frua insulinoterapio en pacientoj kun diabeto tipo 2 konservas pli endogenan insulinan sekrecion kaj donas pli kompletan metabolan kontrolon (tablo).
La plej efika prandia regulilo estas mallongdaŭra insulino. Subkutanaj administrado de antaŭtagaj insulinaj preparoj antaŭ manĝoj permesas malhelpi akran plialtiĝon de glukozo post manĝado.
Signifa malpliiĝo de endogena insulina sekrecio dum tipo 2 diabeto kun la neefikeco de aliaj pli fruaj uzataj insulinoterapiaj reĝimoj postulas bazan bolus-insulinoterapion. La reĝimo de intensa insulinoterapio estas ebla nur en pacientoj kun sendifekta inteligenteco, sen prononcita kognitiva difekto, post taŭga trejnado kaj submetita regule al glicemio dum la tago, inkluzive de deviga monitorado je la 3-a horo. Intensiva insulinoterapio ne estas indikita por pacientoj kun miokardia infarkto, akra cerebrovaskula akcidento, same kiel por homoj kun nestabila formo de angina pektoro 7, 9.
Ni jam menciis supre la revizio de indikoj por insulinoterapio en tipo 2-diabeto, pli precize, la bezonon de ilia ekspansio. Kiel regulo, la bezono de insulinoterapio estas rekte proporcia al la daŭro de diabeto, laŭ iuj raportoj, preskaŭ 80% de pacientoj bezonas tian kuracadon 10-12 jarojn post la komenco de la malsano. Multaj pacientoj, kiuj bezonas insulinoterapion, sed ne kandidatiĝas al intensa insulinoterapio, povas akiri bonan kompenson danke al dufoja baza reĝimo.
En tiaj kazoj, oni havu preferon al preta insulina miksaĵo en proporcio de 30: 70. La uzo de tia preta insulina miksaĵo provizas racie kaj "fiziologian" proporcion de mallongdaŭra insulino (1: 3) kaj meza daŭro de agado (2: 3), kiu kovras la bezonon de ambaŭ "Bolus" kaj "baza" insulino en pacientoj kun tipo 2 diabeto.
La uzo de la finita miksaĵo en proporcio de 30: 70, enkondukita per plumbo, ŝajnas racia, precipe por maljunaj pacientoj kun tipo 2 diabeto. Tia insulino havas avantaĝon pri baza insulino, ĉar kuracado kun baza insulino sola, en manko de mallonga, ne sufiĉas por efika glicemia kontrolo post manĝado. Terapio kun pretaj miksaĵoj en proporcio de 30: 70 komenciĝas per ĉiutaga dozo de 0,4-0,6 U / kg korpa pezo, kutime dividita egale en 2 injektojn - antaŭ matenmanĝo kaj vespermanĝo, ĉe iuj pacientoj oni bezonas 2: 3 ĉiutagan dozon antaŭ la matenmanĝo kaj 1. : 3 - antaŭ la vespermanĝo. Plue la dozo de insulino, se necese, iom post iom pliigas ĉiujn 2–4 tagojn per 4-6 ekzempleroj, ĝis oni atingos la celajn regadnivelojn.
Kromaj efikoj de insulinoterapio inkluzivas pezan kreskon, kiu ankaŭ estas karakteriza por ĉiuj sukero-reduktantaj drogoj, krom metformino kaj hipoglikemio. La kresko de korpa pezo observita ĉe pacientoj kun diabeto de tipo 2, kiuj suferas insulinoterapion, estas ĉefe pro la elimino de la efikoj de kronika hiperglicemio: glukoksuro, dehidratado, energia konsumo. Inter aliaj kialoj - restarigo de pozitiva nitrogen-ekvilibro, same kiel pliigo de apetito. Komence de la terapio, la bezono de pli alta dozo de insulino ĉe iuj pacientoj estas pro prononcita insulina rezisto. Metodoj por preventado de pezo-kresko ĉe pacientoj kun diabeto de tipo 2, kiuj suferas insulinoterapion, inkluzivas edukadon de pacientoj, konservadon de manĝaĵlibro, reduktadon de kaloria konsumado, limigon de salo kaj pliigon de fizika aktiveco.
Grava avantaĝo rilate al limigo de pliigo de korpa pezo en pacientoj kun diabeto de tipo 2 kun troa pezo estas la kombina terapio kun insulino kaj metformino, kiu estas karakterizita ne nur de aldona redukto de glicemia, sed ankaŭ de malpliigo de la bezono de ekzogena insulino (17-30%), kaj ankaŭ malalta risko de hipoglikemio, lipoprotekta efiko.
Severa hipoglikemio estas rimarkita multe malpli ofte en pacientoj kun tipo 2 diabeto, kiuj estas kun insulinoterapio, kompare kun pacientoj pri intensiva insulinoterapio kun tipo 1 diabeto. Ili okazas multe pli ofte kaj en iuj kazoj havas rekurson en la traktado de diabeto de tipo 2 kun iuj derivaĵoj de sulfonilureaj agoj ol kun insulinoterapio.
La ĉefa kriterio por la taŭgeco de la dozo de insulino en pacientoj kun tipo 2 diabeto estas la nivelo de glicemio. Komence de insulinoterapio, necesas pli altaj dozoj de insulino por atingi kompenson por diabeto, kiu estas ĉefe pro malpliigo de sentiveco al insulino pro kronika hiperglicemio kaj insulina rezisto. Kiam normoglicemio estas atingita, la bezono de insulino malpliiĝas.
La ĉefaj parametroj de la metabola kontrolo de tipo 2-diabeto estas fasto kaj post-manĝaj glicemiaj indikiloj, kaj la nivelo de HbA1c. Laŭ la federacia celprogramo "Diabetes mellitus", la ĉefa celo de insulinoterapio por diabeto de tipo 2 estas atingi jenajn parametrojn: fasti glicemion - ≤6,5 mmol / l, glicemion 2 horojn post manĝi -
A. M. Mkrtumyan,Doktoro pri medicinaj sciencoj, profesoro
E.V.Biryukova,Kandidato de Medicinaj Sciencoj, asociita profesoro
N.V. Markina
MGMSU, Moskvo