Relativa insulina manko kaj absoluta: kaŭzoj de disvolviĝo
Etiologio de diabeto
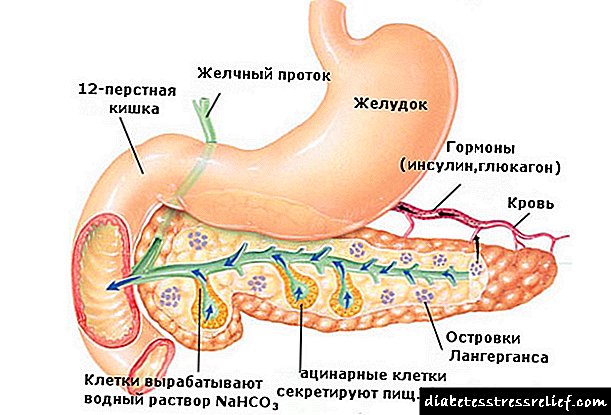
DM disvolviĝas rezulte de aŭ manko de insulino (IDDM) aŭ nesufiĉo de ĝiaj efikoj (NIDDM).
Kaŭzoj de Diabeto
Absoluta insulina manko (absoluta insulina manko).Ĝi okazas sub la influo de faktoroj de biologia, kemia, fizika naturo, same kiel inflamoj de la pankreato
Biologiaj faktoroj
· Genetikaj difektoj b-ĉelaj insuletoj Langerhans. Estas prononcita dependeco de la efiko de hipoksinsulinismo en pacientoj kun IDDM pri la esprimo de iuj HLA-antigenoj. Ĉi tiuj inkluzivas glicoproteinojn koditajn de la aleloj HLA - DR3, HLA - DR4, HLA - DQ, B1. Genetikaj difektoj kaŭzas enigon de imunaj autoagresaj pankreataj damaĝaj mekanismoj (pro la apero de autoantigenoj fremdaj al la imunsistemo) kaj malalta nivelo de insulina sintezo (ekzemple, kiam subpremante genojn kodantajn enzimojn de insulina sintezo).
· Imunaj faktoroj. Ig, citotoksaj T-limfocitoj, same kiel citokinoj produktitaj de ili, povas damaĝi b-ĉelojn kaj komenci imunajn aŭgresajn reagojn.
En pacientoj kun manko de insulino, pluraj specoj de specifaj antikorpoj estas trovitaj al: hipertensio citoplasma - ISA (el la angla). insulantĉela autoantikorpo - autoantorpoj al insulaj ĉelaj proteinoj), al proteino kun molekula maso de 64 kD, trovita en la citoplasma membrano de b-ĉeloj. Ĉi tiuj antikorpoj ofte estas detektitaj antaŭ ol aliaj signoj de diabeto aperas. Tiurilate ili estas inter la iniciatintoj de la reago de la imuna kontraŭbaga ĉela aŭtagreso, kaj ankaŭ la molekuloj de insulino mem.
· Virusojtropiko al b-ĉeloj: Coxsackie B4, hepatito, morbilo, varicela, mampuso, rubeolo kaj aliaj. Ekzemple, kun intrauterina rubeolo, diabeto disvolviĝas en ĉirkaŭ 20% de novnaskitoj. Ĉi tiuj virusoj kaŭzas rektan citolitikan efikon sur b-ĉeloj, la iniciatado de imunaj procezoj kontraŭ b-ĉeloj kaj disvolviĝo de inflamo en la lokoj de b-ĉeloj de la insuletoj de Langerhans - insulitoj.
· Toksaj substancoj endogenajdamaĝante b-ĉelojn. La plej "agresema" el ili estas aloksano. Ĝi estas formita ekscese rezulte de malobservo de pirimidina metabolo kaj blokas la formadon de insulino. Ĉi-lasta estas asociita kun malalta enhavo de SH-grupoj (necesa por senaktivigo de aloksano) en b-ĉeloj.
Kemiaj faktoroj
Alloxan pruvita à altaj dozoj de etanolo, citostatikoj kaj aliaj drogoj (ekzemple, la antitumora drogo streptozocina à ) havas altan kapablon kaŭzi diabeton.
Fizikaj faktoroj
Estas sciate, ke ekspozicio al penetra radiado (iniciatanta troan aktivadon de lipidaj peroksidaj procezoj), mekanikan traŭmaton al la pankreato kaj kunpremo de ĝia tumoro ofte kondukas al diabeto ligita al morto de ĉeloj b.
Inflamaj procezoj
Akra kaj kronika pancreatito en ĉirkaŭ 30% de kazoj de diabeto kaŭzas insulinan mankon.
Malsufiĉeco de insulinaj efikoj (relativa manko de insulino) disvolviĝas sub influoj de neŭro- aŭ psikogena naturo, kontraŭfaktoroj, kaj ankaŭ pro difektoj de insulinaj riceviloj kaj post-receptoroj en celaj ĉeloj (Fig. 9-7).
S aranĝo! enmetu la figuron “fig-9-7”
Fig. 9-7. Kaŭzoj de relativa hipoksinsulinismo.
La plej klinike signifaj kaŭzoj de relativa hipoksulinismo estas kiel sekvas.
· Neŭro kaj / aŭ psikogenaj faktoroj. Ĉi tiuj faktoroj rimarkas sian efikon per la aktivigo de neŭronoj de la kernoj de la posta hipotalamo, kio kondukas al pliigo de la tono de la simpatia suprarenal kaj hipotalamo-pituitaria-adrenaj sistemoj. Ĉi tio kondukas al signifa kaj konstanta kresko de la enhavo de kontraŭinsulaj hiperglicemaj hormonoj en la sango: adrenalino, norepinefrino (adrenal-origino), glukokortikoidoj kaj, sekve, la relativa nesufiĉo de la efikoj de insulino, same kiel re-disvolviĝo de longaj streĉaj reagoj. Ili kaŭzas aktivigon de la simpatiaj suprarenaj kaj hipotalamo-hipofisaj-adrenaj sistemoj, kio kondukas al pliigo de la sango-enhavo de "kontraŭ-hormonaj" hormonaj katenolaminoj, glukokortikoidoj, tiroideaj hormonoj.
· Kontraŭinsulaj agentoj. Signifaj kontraŭinsulaj agentoj inkluzivas la jenajn faktorojn.
à Troa aktivigo de hepatocita insulinase, ĉi tiu protezo hidrolizas insulinajn molekulojn.
à Ig al endogena insulino.
à Pliigitaj sango-niveloj de kontraŭinfluaj hiperglicemaj hormonoj: katekolaminoj, glukagonoj, glukokortikoidoj, STH, T3, T4, (hiperproduktado de ĉi tiuj hormonoj povas esti observata kun tumoroj de la respondaj endokrinaj glandoj aŭ kun plilongigita streĉado).
à Pliigita plasma koncentriĝo de proteinoj, kiuj ligas insulinajn molekulojn.
· Faktoroj kaŭzantaj blokadon, detruon, aŭ malpliiĝan sentivecon de insulinaj riceviloj.
Ĉi tiu efiko estas havigita de:
à Ig imitante la strukturon de insulina molekulo. Ili interagas kun insulinaj riceviloj, blokas ilin, tiel blokante la aliron de insulinaj molekuloj al la ricevilo.
à Ig, detruante insulin receptorojn kaj / aŭ la peri-receptor-zonon de celaj ĉeloj.
à Grava troo de insulino, kiu kaŭzas la hiposensibilizadon de celaj ĉeloj al la hormono.
à Hidrolasoj liberigitaj de lisosomoj kaj aktivigitaj interne kaj ekstere de difektitaj aŭ detruitaj ĉeloj (ekzemple kun ĝenerala hipoksio, spiraj kaj cirkuladaj malordoj).
à Produktoj de liberaj radikaloj kaj SPOL (ekzemple, kun ripetita plilongigita streĉo, aterosklerozo, kardiovaskula malsukceso).
· Agentoj, kiuj enmiksiĝas en la efikoj de insulino en celaj ĉeloj. En la plej granda mezuro, ĉi tiuj estas agentoj, kiuj damaĝas la membranojn kaj / aŭ ĉelajn ricevilojn por insulino, kaj ankaŭ denaturigas kaj / aŭ detruas ĉelajn enzimojn. Troa agado de lisosomaj enzimoj, troa formado de reaktivaj oksigenaj specioj, liberaj radikaloj kaj lipidaj hidroperoksidoj povas esti ekzemplo de kaŭzoj de damaĝo al membranoj kaj ĉelaj enzimoj. Ĉi tiuj kaj aliaj patogenaj agentoj malhelpas la transporton de glukozo en ĉelojn, la formadon de cAMP, la transmembran translokadon de Ca 2+ kaj Mg 2+ jonoj, kiuj estas necesaj por realigo de la intracelulaj efikoj de insulino.
Riskaj Faktoroj de Diabeto
Estas konataj multaj riskoj de diabeto. La sekvaj havas plej grandan klinikan signifon:
Ú sobrepeso. La obesidad estas detektita en pli ol 80% de pacientoj kun NIDDM. Ĉi tio pliigas la insulinan reziston de la hepato, adipozoj kaj aliaj celaj histoj de insulino,
Ú persistema kaj signifa hiperlipidemio. Ambaŭ faktoroj stimulas la produktadon de kontraŭinfluaj hormonoj kaj hiperglicemio. Ĉi tio siavice aktivigas la sintezon de insulino per b-ĉeloj, kaŭzante ilian "elĉerpiĝon" kaj damaĝon,
Ú arteria hipertensio, kaŭzante malobservon de mikrokcirkulado en la pankreato,
Ú hereda aŭ kongresa antaŭdiro. HLA-genoj estas kredataj predisponitaj al pacientoj kun imunosupresora diabeto. En pacientoj kun NIDDM, la predikto al diabeto estas poligena. En ĉeesto de diabeto en unu el la gepatroj, la rilatumo de iliaj malsanaj infanoj al sanaj povas esti 1: 1,
Ú ripetaj streĉaj reagoj. Ili estas akompanataj de konstanta kresko de sangaj niveloj de kontraŭinfluaj hormonoj.
La kombinaĵo de pluraj riskaj faktoroj menciitaj supre pliigas la probablon de diabeto de 20-30 fojojn.
La patogenesis de diabeto
La bazo de la patogenesis de diabeto mellitus estas aŭ absoluta manko de insulino (en kiu disvolviĝas IDDM) aŭ nesufiĉo de insulinaj efikoj (kio kondukas al NIDDM).
Patogenesis de diabeto rezulte de absoluta insulina manko (absoluta insulina manko)
La ĉefaj ligoj en la patogenesis de absoluta insulina manko estas montritaj en Figuro 9-8.
S aranĝo! enmetu la figuron "rizo-9-8"
Fig. 9-8. La ĉefaj ligoj en la patogenesis de absoluta insulina manko.
Plejofte (eble eĉ en ĉiuj), la patogenesis de absoluta insulina manko havas oftan ŝlosilan ligon: imuna autoagresa procezo(Fig. 9-9). Ĉi tiu procezo de progresiva damaĝo al la insula parto de la pankreato kutime daŭras plurajn jarojn kaj estas akompanata de laŭgrada detruo de b-ĉeloj.
Simptomoj de diabeto, kiel regulo, aperas kiam proksimume 75–80% de b-ĉeloj estas detruitaj (ili povas esti detektitaj pli frue kontraŭ diversaj "provokantaj" kondiĉoj - malsanoj, embriaĵoj, streso, malordoj de karbonhidrata metabolo, suferado kaj aliaj endocrinopatioj). La ceteraj 20-25% de la ĉeloj estas kutime detruitaj dum la sekvaj 2-3 jaroj.
En pacientoj mortintaj pro diabeto, la pezo de la pankreato estas mezume 40 g (80–85 g estas normala). En ĉi tiu kazo, la maso de b-ĉeloj (ĉe sanaj individuoj ĉirkaŭ 850-mg) estas neglektebla aŭ ne determinita.
S-aranĝo! enmetu la figuron "rizo-9-9"
Fig. 9-9. La ĉefaj ligoj de la imuna autoagresiva patogenezo de diabeto mellitus.
La jenaj ligoj estas inter la ĉefaj ligoj en la mekanismo de disvolviĝo de la imuna aŭto-agresema tipo de diabeto: (vidu fig. 9-9):
Ú enkonduko en la korpongenetike predispostaj individuoj Alien Ag portanto. Plej ofte ĉi tiuj estas virusoj, malpli ofte aliaj mikroorganismoj,
Ú eksterlanda antigena konsumado prezentantaj antigenojn, prilaborante antigenon kaj prezentante ĝin en kombinaĵo kun hipertensio HLA (prezento) helpa T-limfocitoj,
Ú la formado de specifaj antikorpoj kaj aktivigitaj limfocitoj kontraŭ fremda hipertensio,
Ú la efiko de antikorpoj kaj aktivigitaj limfocitoj sur eksterlanda hipertensio(kun ĝia detruo kaj forigo de la korpo kun partopreno de fagocitoj), same kiel antigenaj strukturojb-ĉelojhavanta similan strukturon kun fremda hipertensio. Supozu, ke proteino kun molekula pezo de 64 kD povas esti tia endogena hipertensio simila al fremda. Ĉeloj kun tia AH estas atakitaj per la IHD-sistemo de la korpo, kiu perceptas ĝin fremda. Ĉi tiu fenomeno estas nomata "trans-imuna respondo." Dum ĉi tiu reago, b-ĉeloj estas detruitaj, kaj individuaj proteinoj denaturas kaj fariĝas autoantigenaj,
Ú absorción, prilaborado kaj prezento al limfocitoj de ambaŭ fremdaj hipertensioj kaj lastatempe formitaj b-ĉelaj autoantigenoj per monocitoj / makrofagoj. La procezo de imuna autoagreso estas povigita per la sintezo kaj transporto al la surfaco de damaĝitaj b-ĉeloj de hipertensio HLA-klasoj I kaj II. Ĉi tiuj AHs stimulas helpajn T-limfocitojn kaj, sekve, la produktadon de specifa Ig kaj diferencigon de citotoksaj T-limfocitoj. Tiurilate, imuna autoagreso kontraŭ propraj b-ĉeloj kreskas. La skalo de damaĝo al la insula aparato ankaŭ pliigas.
Ú migrado al la regionoj de difektitaj kaj detruitaj b-ĉeloj de la pankreato de fagocitoj. Ili detruas b-ĉelojn per partopreno de lisosomaj enzimoj, reaktivaj oksigenaj specioj kaj lipidaj peroksidoj, liberaj radikaloj de organikaj substancoj, citokinoj (t.e. TNF-a, IL1),
Ú liberigo de "fremdaj" proteinoj el detruitaj b-ĉeloj por la imunsistemo(kutime ili estas nur intracelulaj kaj ne eniras la sangon): varmokraŝo, citoplasmaj gangliosidoj, proinsulino,
Ú makrofagia konsumado de koncernaj citoplasmaj proteinojb-ĉeloj, ilia prilaborado kaj prezento al limfocitoj. Ĉi tio kaŭzas la sekvan (kaj poste ripete) epizodon de imuna atako kun detruo de plia nombro de b-ĉeloj. Kun malpliigo de ilia maso ĝis 75-80% de normalaj, "subite" klinikaj signoj de diabeto aperas.
Signoj de aktivigo de la imunsorga sistemo rilate al b-ĉeloj povas malaperi kun la tempo. Dum b-ĉeloj mortas, la instigo al la imuna autoagresa reago malpliiĝas. Tiel, la nivelo de antikorpoj al hipertensio de b-ĉeloj estas signife reduktita post 1-1,5 g post ilia unua detekto.
La patogenesis de absoluta insulina manko kaŭzita de kemiaj faktorojestas montrita en Figuro 9-10.
S-aranĝo! enmetu la figuron "rizo-9-10"
Fig. 9-10. La ĉefaj ligoj en la patogenesis de diabeto mellitus sub la agado de kemiaj pancreatotropaj agentoj.
La mekanismo de disvolviĝo de absoluta insulina manko kaŭzita de fizikaj faktorojestas montrita en Figuro 9-11.
S-aranĝo! enmetu la figuron "rizo-9-11"
Fig. 9-11. La ĉefaj ligoj en la patogenesis de diabeto mellitus sub la agado de fizikaj patogenaj faktoroj.
Patogenesis de diabeto rezulte de nesufiĉo de la efikoj de insulino (relativa manko de insulino)
La disvolviĝo de diabeto pro nesufiĉo de la efikoj de insulino okazas dum normala aŭ eĉ pliigita sintezo de b-ĉeloj kaj ĝia pliigo en la sangon (ĉi tiu varianto de diabeto nomiĝas NIDDM).
La kaŭzoj de relativa insulina manko estas kiel sekvas..
· Contrinsular-faktoroj.
à Insulinase. La kialoj de troa aktivigo de insulinase povas esti kresko de sango-glucocorticoidoj kaj / aŭ STH (kiu ofte estas observata ĉe pacientoj kun diabeto), same kiel manko de zinkaj kaj kupraj jonoj, kiuj kutime reduktas insulinasean aktivecon. Konsiderante, ke insulinase komencas esti intense sintezita de hepatocitoj en la pubereco, ĉi tiu me mechanismanismo estas unu el la gravaj ligoj en la patogenesis junula diabeto.
à Enzimoj proteolitikaj. Ili povas veni el ampleksaj folioj de inflamo kaj detrui insulinon (ekzemple kun flegmon, peritoniton, infekton de la brula surfaco).
à Antikorpoj al insulino kiel proteino.
à Substancoj, kiuj ligas insulinajn molekulojn kaj, tiel, blokante ĝian interagadon kun riceviloj. Ili inkluzivas inhibidores de plasma insulino proteina naturo (ekzemple individuaj frakcioj de globulinoj) kaj b-lipoproteinoj. Insulino asociita kun plasmaj proteinoj ne montras ĝian aktivecon en ĉiuj histoj, ekskludante grasan histon. En ĉi-lasta kreiĝas kondiĉoj por la dispecigo de la proteina molekulo kaj la kontakto de insulino kun specifaj riceviloj. La sintezo de b-LP en pliigita kvanto estas observita en pacientoj kun hiperproduktado de STH. b-LPoj formas grandan molekulan komplekson kun insulino, en la konsisto de kiu insulino ne kapablas interagi kun ĝia ricevilo.
· Elimini aŭ redukti la efikojn de insulino en celaj histoj. Eliminiĝo aŭ redukto de la efikoj de insulino sur la cela histo atingiĝas pro la hiperglicemia efiko de ekscesaj hormonoj - metabolaj antagonistoj de insulino. Ĉi tiuj inkluzivas katekolaminojn, glukagonon, glukokortikoidojn, STH kaj tiroidajn hormonojn kun jodo. Prolongigita kaj signifa hiperglicemio stimulas pliigitan insulinan produktadon de b-ĉeloj. Tamen tio eble ne sufiĉas por normaligi la HPA longedaŭra hiperaktivado de pankreataj insuletoj kondukas al damaĝo al b-ĉeloj.
· Pliigita insulina rezisto de ĉeloj. Rezultado al insulino estas karakterizita de malhelpa realigo de la efikoj de insulino ĉe la nivelo de celaj ĉeloj. La mekanismoj de ricevilo kaj postreceptoro de ĉi tiu fenomeno estas priskribitaj.
à Mekanismoj de ricevilo por formado de pliigita insulina rezisto.
Ä "Kribrado" (fermo) de receptoroj de insulino kun antikorpoj al ili. Ĉi-lastaj specife reagas kun la proteinoj de la riceviloj mem kaj / aŭ de la perceptora zono. En ĉi tiu kazo, Ig-molekuloj ebligas la interagadon kun insulino kaj ĝia ricevilo.
Ä Hyposensitization de celaj ĉeloj al insulino. Ĝi estas kaŭzita de plilongigita kresko de la koncentriĝo de insulino en la sango kaj en la intersticio.Hyposensitization de ĉeloj estas la rezulto de pliigo de la nombro de malaltaj afinaj receptoroj de insulino sur la ĉela surfaco kaj / aŭ malkresko de la totala nombro de insulinaj riceviloj. Plej ofte, ĉi tio estas observata ĉe homoj suferantaj suferadon, kio kaŭzas hiperproduktadon de insulino.
Ä Detruo kaj / aŭ ŝanĝo laŭ konformeco de riceviloj insulino Ĉi tio estas pro la ago de kontraŭkaptilaj antikorpoj (sintezita per ŝanĝo en la strukturo de la ricevilo, ekzemple, kiel rezulto de alligiteco al ĝi en formo de hapteno de drogoj aŭ toksino, la formado de eksceso de liberaj radikaloj kaj lipoperoksidaj produktoj dum hipoksiomanko de antioksidantoj - tokoferoloj, ascorbika acido, ktp., genaj difektojkodante la sintezon de polipeptidoj de insulina ricevilo.
à Post-ricevilaj mekanismoj por formado de pliigita insulina rezisto.
Ä Difektita fosforilado de proteinoj kinases de celaj ĉeloj, kiu malhelpas la intracelajn procezojn de glukoza metabolo.
Ä Ĉeesto de difektoj en transmembran glukozon transportiloj en celaj ĉeloj. Difektita transmembrana glukoza transporto estas detektita en pacientoj kun diabeto kombina kun obezeco.
Manifestoj de diabeto
Diabeto manifestiĝas en 2 grupoj de rilataj malsanoj:
Ú metabolaj malordoj. Gravas memori, ke pacientoj kun diabeto montras signojn de frustriĝo ĉiuj specoj de metabolo, kaj ne nur karbonhidraton, kiel ĝia nomo indikas,
Ú patologio de histoj, organoj, iliaj sistemoj. Ambaŭ tio kaj alia kondukas al interrompo de la esenca agado de la organismo en lia aro.
Metabolikaj malordoj en diabeto
La ĉefaj metabolaj malordoj en diabeto estas montritaj en Figuro 9-12.
S-aranĝo! enmetu la figuron "rizo-9-12"
Fig. 9-12. La ĉefaj manifestiĝoj de metabolaj malordoj en diabeto.
Dato Aldonita: 2016-11-24, Vidoj: 685 | Kopirajto-malobservo
Kio kaŭzas mankon de hormono en la korpo?
La ĉefa signo de insulina manko en la korpo estas pliigita nivelo de glukozo en la sango. Ĉi tio manifestiĝas en formo de diversaj simptomoj. La ĉefaj simptomoj de insulina manko en la korpo estas:
- ofta urinado
- konstanta soifo
- perturba dormo
- irritabilidad sen kialo
- pliigita irritabilidad.
 Oni devas rimarki, ke insulino igas ĉelojn pli permeables al glukozo. Rezulte, la produktado de glicogena polisakarido pliiĝas, kio estas la ĉefa formo de stokado de ĉiuj disponeblaj glukozaj rezervoj.
Oni devas rimarki, ke insulino igas ĉelojn pli permeables al glukozo. Rezulte, la produktado de glicogena polisakarido pliiĝas, kio estas la ĉefa formo de stokado de ĉiuj disponeblaj glukozaj rezervoj.
Vi devas kompreni, ke insulina manko okazas pro nesufiĉa produktado de ĉi tiu hormono. Estas du ĉefaj specoj de tia nesufiĉeco. Ĉiu el ili estos priskribita pli detale sube. Gravas kompreni, ke por ĉiu aparta tipo de diabeto oni konstatas sian propran hormonan mankon. Supozu, kiam oni diagnozas diabeton de la unua grado, oni konstatas la ĉeeston de absoluta nesufiĉo. Ĉi-kaze vi ne povas sen injekto de ĉi tiu hormono.
Post disvolviĝo de absoluta insulina manko, preskaŭ ne eblas restarigi la naturan procezon de produktado de insulino. Pacientoj preskribas injektojn de analogo de la hormono, kaj li ŝanĝas al konstanta injekto.
Kun ĉi tiu diagnozo, gravas sekvi taŭgan dieton kaj konduki sanan vivstilon.
Specoj de Insulhava deficito
Kiel menciite supre, povas esti pluraj specoj de fiasko:
- pankreata
- ne pankreata.
En la unua kazo, ĝi estiĝas kiel rezulto de certaj ŝanĝoj okazantaj en la pankreato, en ĝiaj ĉeloj. En la dua kazo, misfunkcio en la pankreato ne povas esti konsiderata la kaŭzo de la malsano.
Tipe, la dua speco de nesufiĉo estas observata en pacientoj, kiuj suferas de tipo 2 diabeto. En diabeto mellitus de la dua tipo, ne necesas enkonduki plian dozon da insulino en la korpon, la pankreato produktas ĝin en sufiĉaj kvantoj. Kun ne-pankreata speco de insulina manko, ofte okazas situacioj kiam la hormona insulino estas sekreciita en tro da kvanto, sed ĉeloj kaj histoj ne perceptas ĝin ĝuste.
Pankreata nesufiĉo estas kaŭzita de iuj patologiaj ŝanĝoj en la beta-ĉeloj de la glando, kiuj kondukas al tio, ke ĉi tiuj ĉeloj ĉesas la sintezon de la hormono aŭ tre reduktas ĝin. Patologiaj ŝanĝoj en la ĉelaj strukturoj de beta-ĉeloj estas la kaŭzo de la disvolviĝo de diabeto mellitus de tipo 1 ĉe homoj, kiu dependas de insulino.
Absoluta insulina manko okazas en tipo 1 diabeto, kaj relativa insulina manko plej ofte troviĝas en pacientoj suferantaj de tipo 2 diabeto.
Kio estas la ĉefaj kaŭzoj de disvolviĝo de la malsano?
Evidentas, ke tiaj ŝanĝoj mem ne okazas. Ĉi tiu situacio estas antaŭita de certaj ŝanĝoj, kiuj okazas en la korpo de ĉiu homo. Surbaze de tio, la kialo por la disvolviĝo de ia insulina manko estas konsiderata kiel:
- Hereda dispozicio, precipe se en la familio estis parencoj, kiuj suferis diabeton.
- Ajna inflamaj procezoj en la pankreato aŭ veziko.
- Ĉiuj specoj de pankreataj vundoj, ekzemple, ajnaj operacioj sur ĉi tiu organo.
- Skleotikaj ŝanĝoj en la vazoj, ili kaŭzas malobservon de la cirkulada procezo kaj povas kaŭzi misfunkcion en la organo mem.
- Simila situacio povas aperi pro malĝusta sintezo de enzimoj.
- Alia kronika kaŭzo povas esti iu ajn kronika malsano, kiu siavice kondukas al forta malfortiĝo de la homa imunsistemo.
- Ni ne devas forgesi, ke iu streso aŭ nerva rompo povas kaŭzi disvolviĝon de manko de insulino en la korpo.
- Troa fizika aktiveco aŭ, male, akuta ŝanĝo en aktiva vivstilo al malnomada.
- Ajna neoplasmo en la pankreato ankaŭ povas kaŭzi disvolviĝon de tia simptomo.
Gravas kompreni, ke se zinko kaj proteinoj ne sufiĉas en la korpo, sed fero, kontraŭe, estas tro multe, tiam situacio ekestas, kiam ne estas sufiĉe da insulino. Ĉi tiu situacio estas klarigita tre simple, la tuta afero estas, ke zinko, same kiel kelkaj aliaj elementoj, kontribuas al la amasiĝo de insulino en la sangon, same kiel ĝian ĝustan transporton al la sango. Nu, se ĝi estas tro malgranda en la korpo, tiam estas klare, ke manko de insulino aŭ simple ne eniras la sangon kaj ne plenumas ĝiajn tujajn funkciojn.
Se ni parolas pri fero, tiam tro multe de ĝi en la korpo ankaŭ ne tre plaĉas al sano. La afero estas, ke ĝi havas plian ŝarĝon sur la korpo. Rezulte, estas malpliigo de insulina sintezo.
La korpo kompreneble ne ĉesas komplete izoli ĝin, sed ĝi ne sufiĉas por certigi, ke ĉiuj procezoj okazas je taŭga nivelo.
Simptomoj de Insulina Manko
 Estas unu plej grava simptomo, kiu sugestas, ke ĉi tiu paciento havas insulinan mankon. Ĉi tio kompreneble estas levita glukoza nivelo. Alivorte, ĉi tiu kondiĉo nomiĝas hiperglicemio. La plej malbona estas, ke ĉi tiu simptomo manifestiĝas eĉ kiam la stadio de diabeto estas je nivelo, kiun injektoj de insulino simple ne povas fari.
Estas unu plej grava simptomo, kiu sugestas, ke ĉi tiu paciento havas insulinan mankon. Ĉi tio kompreneble estas levita glukoza nivelo. Alivorte, ĉi tiu kondiĉo nomiĝas hiperglicemio. La plej malbona estas, ke ĉi tiu simptomo manifestiĝas eĉ kiam la stadio de diabeto estas je nivelo, kiun injektoj de insulino simple ne povas fari.
Kvankam estas aliaj signoj, kiuj ankaŭ sugestas, ke homo havas evidentan mankon de insulino. Ĉi tiuj signoj estas:
- Tre ofta urinado, eĉ vespere la bezono ne ĉesas.
- Konstanta sento de soifo, en la tago, kiam la paciento povas trinki ĝis tri litroj da fluido.
- Determinanta haŭta kondiĉo.
- Parta kalvo eblas.
- Vida difekto.
- Ŝvelado de la ekstremaĵoj.
- Malbone sanigaj vundoj sur la korpo.
Gravas kompreni, ke se vi ne komencas kuracadon ĝustatempe, tiam povas esti risko de diabeta komo. Ĝi estas karakteriza por pacientoj, kiuj suferas diabeton kaj ne prenas analogajn injektojn.
Por eviti tiajn konsekvencojn, sufiĉas regule ekzameniĝi ĉe la loka endokrinologo, kaj mezuri la nivelon de glukozo en la sango.
Se li komencas malplenumi, nome, estas je la nivelo de dek mmol / l aŭ pli, tiam urĝe necesas komenci terapion.
Kial okazas insulina manko?
La unua kialo, kial okazas insulina manko, konsideras malobservon de metabolaj procezoj en la korpo. Plej multaj pacientoj havas heredan tendencon al tia malobservo kaj, krome, kondukas malĝustan vivstilon. Rezulte diabeto disvolviĝas.
La ĉefaj kialoj kial insulina manko komencas disvolviĝi estas jenaj:
- Tro multe da manĝaĵo saturita per karbonhidratoj.
- En la kazo, kiam la kuracisto preskribis drogon, kiu malaltigas sukeron, kaj la paciento forgesis preni ĝin, hiperglicemio povas okazi.
- Streĉiteco
- Overeating.
- Konfliktaj inflamaj procezoj kaj aliaj infektoj.
Gravas scii, kiaj estas la konsekvencoj, se vi ne komencos kuracadon ĝustatempe. Unu el la ĉefaj konsekvencoj estas konsiderata kiel komo. Sed ankaŭ aliaj negativaj aspektoj povas okazi, ekzemple ketoacidosis. En ĉi tiu kazo, tro da acetono en la urino estas fiksita.
Oni ankaŭ devas rimarki, ke similaj simptomoj povas okazi ankaŭ en infanoj. Nur la infanoj pli malfacilas ĉi tiujn momentojn. Ĉi tio estas pro la fakto, ke male al plenkreskuloj, ili ne povas kontroli sendepende la nivelon da sukero en ilia korpo, ili ne komprenas la simptomojn, tial ili eble maltrafas iujn evidentajn simptomojn de hiperglicemio en tipo 2 diabeto.
Vi ĉiam devas memori, ke danĝero povas okazi iam ajn se la bebo havas fiksan suker-nivelon de 6,5 mmol / l antaŭ manĝoj aŭ 8,9 post la manĝo.
Precipe zorge estu kontrolata la sano de infanoj, kiuj suferis diversajn infektajn malsanojn aŭ se la pezo de la infano ĉe la naskiĝo ne estis pli ol unu kaj duona kilogramo.
Se la situacio fariĝas tute maltrankviliga, tiam oni povas registri hemorragojn en la cerbo aŭ severaj edemoj de la korpo. Tial la gepatro devas instrui la bebon monitori ilian nutradon kaj organizi por li la tutan necesan fizikan aktivecon, same kiel la ĝustan dieton.
Kion vi bezonas scii kiam identigas hiperglicemion?
 Kiel menciite supre, manko de insulino en la korpo kondukas al la fakto, ke sango-sukero plurfoje pliiĝas. En ĉi tiu fono, hiperglicemio povas okazi. Kaj ŝi, kiel vi scias, kondukas al komo.
Kiel menciite supre, manko de insulino en la korpo kondukas al la fakto, ke sango-sukero plurfoje pliiĝas. En ĉi tiu fono, hiperglicemio povas okazi. Kaj ŝi, kiel vi scias, kondukas al komo.
Sed, inter aliaj aferoj, hiperglicemio ankaŭ kontribuas al la fakto, ke la troa akvo disponebla en la korpo tuj eniras la sangon rekte el la histoj.
Rezulte, la histoj restas sen nutra humideco, do homo komencas akre senti soifon. Krome la haŭto komencas sekiĝi kaj senŝeligi, haroj kaj ungoj difektiĝas.
Kun hiperglicemio, urinizo montros la ĉeeston de sukero.
Kompreneble ĉiuj ĉi tiuj konsekvencoj povas esti evititaj. Sed nur se vi komencos trakti ĉi tiun simptomon ĝustatempe. La kurac-procezo estas jena:
- Kompleta diagnozo de la malsano.
- Starigo de la grado de la malsano, nome la tipo de diabeto.
- Detekto de pliaj diagnozoj kaj ajnaj eblaj kromefikoj,
- Preskribantaj drogoj por kuracado.
Se ĉio klaras kun la unuaj tri punktoj, tiam oni komprenu pli detale pri ĉi-lastaj. Se la grado de la malsano ne postulas nomumon de insulinaj analogoj, kiuj estas injektitaj en la korpon, tiam vi povas halti sur tabloj-preparoj. Kompreneble nun ne havas sencon nomi iujn ajn drogojn, ĉar nur la kuracisto preskribas ilin, kaj vi ne devas komenci preni ilin sen lia preskribo.
Alternativaj metodoj de kuracado
 Kompreneble, krom kuraciloj, diversaj alternativaj metodoj ankaŭ helpas bone en la kuracado de ĉi tiu malsano. Sed, kompreneble, ili nur povas esti kombinitaj kun la ĉefa kuracado, vi ne devas dependi de la fakto, ke ili povas tute anstataŭigi drog-terapion.
Kompreneble, krom kuraciloj, diversaj alternativaj metodoj ankaŭ helpas bone en la kuracado de ĉi tiu malsano. Sed, kompreneble, ili nur povas esti kombinitaj kun la ĉefa kuracado, vi ne devas dependi de la fakto, ke ili povas tute anstataŭigi drog-terapion.
Ekzemple, ĝi ne doloras okupiĝi pri korpa edukado. Ĝusta ekzercado povas helpi restarigi la procezon de produktado de insulino. Tia fizika agado ankaŭ kontribuos al perdo de pezo. En la dua etapo de diabeto, pacientoj ofte spertas negativan simptomon kiel obezeco.
Aparte, vi devas fokusiĝi pri nutrado. Nome, frakcia nutrado. Plej bone estas manĝi ĉirkaŭ kvin fojojn tage, kun porcioj malgrandaj.
Gravas egale distribui la kvanton da karbonhidratoj konsumataj en manĝaĵo kaj fizika agado.
Kuracistoj rekomendas sekvi dieton kiel ĉi tion:
- Tute ekskludi dolĉajn manĝaĵojn (pli bone estas konsumi manĝaĵojn, kiuj ne enhavas sukeron, sed sorbitol aŭ xilitol kaj aliajn anstataŭantojn).
- Vi devas limigi vin al amerikaj manĝaĵoj.
- Frititaj manĝaĵoj ankaŭ estas malbonaj.
- Lin sama okazas kun fortaj viandaj buljonoj.
Ĉiuj produktoj, kiuj enhavas vitaminon A, B, C, kaj ankaŭ riĉajn en proteinoj, estos utilaj. Nu, ne forgesu, ke la dieto povas inkluzivi:
Se ni parolas pri tradicia medicino, tiam taŭgas buljonoj el plantoj kiel berberoj, arbaroj, kornelo, sorbo kaj ĉina magnolio.
Se diabeto estas en la fruaj stadioj de disvolviĝo, tiam sekvi taŭgan dieton kaj konservi sanan vivstilon restarigos la naturan procezon de produktado de insulino. Kaj tiamaniere redukti la probablecon disvolvi novan stadion de la malsano.
Kiel rapide rekoni plimalbonigan kondiĉon?
Hiperglicemio estas unu el la plej malfacilaj efikoj de manko de insulino. Kaj ju pli frue eblas rekoni ĉi tiun difekton, des pli rapide eblos korekti la situacion kaj ŝpari la vivon de la paciento.
La ĉefaj fiziologiaj signoj estas konsiderataj:
- severa kapturno,
- paleco de la haŭto,
- peza ŝvitado
- la paciento sentas sin tre laca
- tremado komenciĝas
- vizio difektas akre,
- kramfoj eble komenciĝos
- estas forta sento de malsato,
- palpitaciones.
La plej malbona signo estas komo. Ĉi-kaze necesas urĝa enhospitaligo de la paciento kaj adopto de tujaj intensaj prizorgaj mezuroj.
La plej malfacila afero estas trakti tian kondiĉon por unuopuloj. Se ili ne scias, ke ili suferas insulinan mankon, tiam tia difekto povas okazi iam ajn. Gravas, ke en ĉi tiu kazo estas iu proksima, kiu povas helpi ilin kaj voki ambulancon. Se homo estas sola, tiam vi devas provi ĉe la unua signo, voki kuraciston.
Sed kompreneble, por malhelpi tian situacion, estas pli bone regule ekzameni specialiston kaj identigi la ĉeeston de iuj devioj en via sano. En ĉi tiu kazo eblas eviti severajn komplikaĵojn. La video en ĉi tiu artikolo rakontos al vi ĉion pri insulino.